Осложнения и прогноз
Если пульс нарушается в связи с частыми приступами МЭС, то прогноз будет напрямую зависеть от наличия или отсутствия электрокардиостимулятора у больного.
Если этот аппарат уже установлен, продолжительность жизни человека значительно увеличивается. В случае, когда кардиостимулятора нет, врач назначает хирургическое вмешательство, опираясь на результаты диагностики, и на их основе делает дальнейший прогноз.
Зависит от основной формы. У детей синусовая брадиаритмия проходит без последствий много чаще, чем у взрослых пациентов. Функциональные формы стабилизируются в том числе самостоятельно.
Наихудший исход имеют органические нарушения по типу дефектов (кардиомиопатия, деструкция, склероз), падения внутрипредсердной проводимости).
Без лечения быстро развивается снижение сократительной способности миокарда, изменяется гемодинамика (движение крови по сосудам) на общем уровне. Органы страдают от ишемии (кислородного голодания), наступают смертельные последствия.
Терапия, тем более возможность радикальной помощи путем имплантации кардиостимулятора вдвое улучшает исход. Выживают 95% пациентов в течение неопределенно долгого срока.
При отсутствии лечения брадиаритмия может осложниться такими состояниями, как:
- Остановка сердца и внезапная сердечная смерть.
- Приступы МЭС.
- При чередовании бради- и тахиформы мерцательной аритмии у одного пациента повышается риск образования тромбов в полости сердца с последующим их распространением по кровеносной системе в сосуды легких, головного мозга и в коронарные артерии, питающие сердце. Это чревато развитием тромбоэмболии легочной артерии (ТЭЛА), инсульта и инфаркта.
Вывести все публикации с меткой:
Рекомендации читателям СосудИнфо дают профессиональные медики с высшим образованием и опытом профильной работы.
На ваш вопрос ответит один из ведущих авторов сайта.
Прогноз полностью зависит от типа брадиаритмии и ее причины.
Наименее благоприятный вариант прогноза имеет брадиаритмия на фоне органических повреждений сердца – для нее показана установка кардиостимулятора.
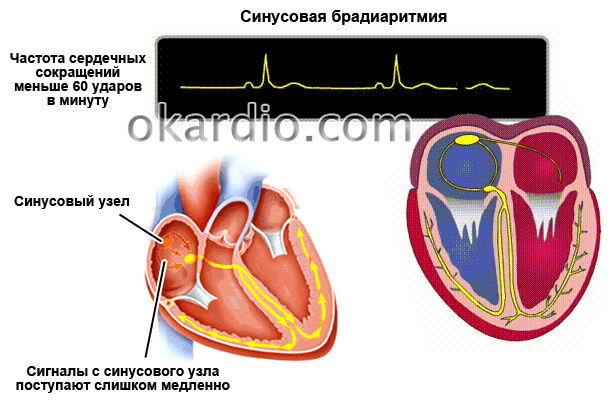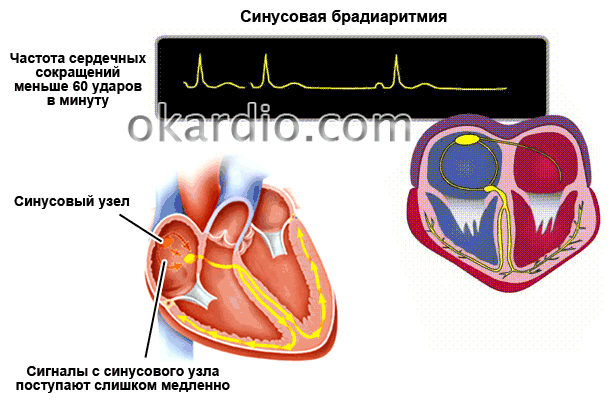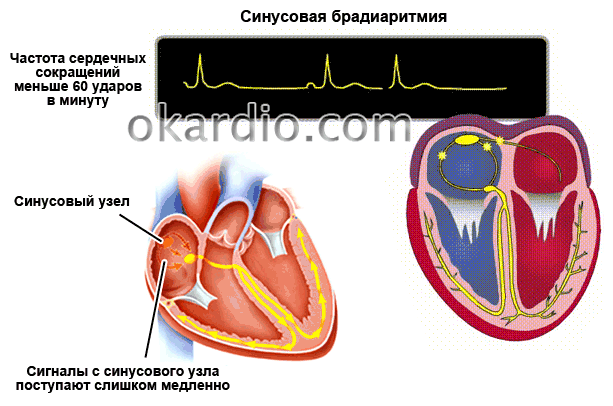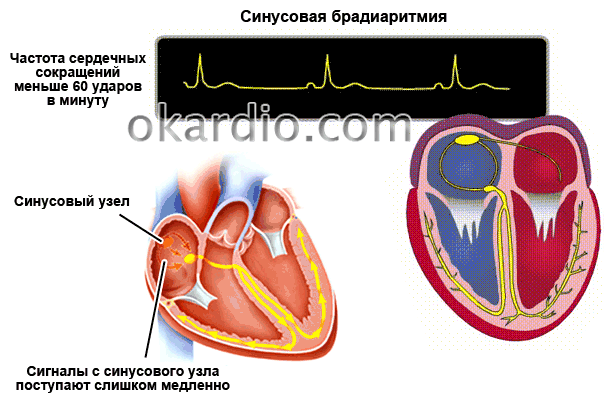
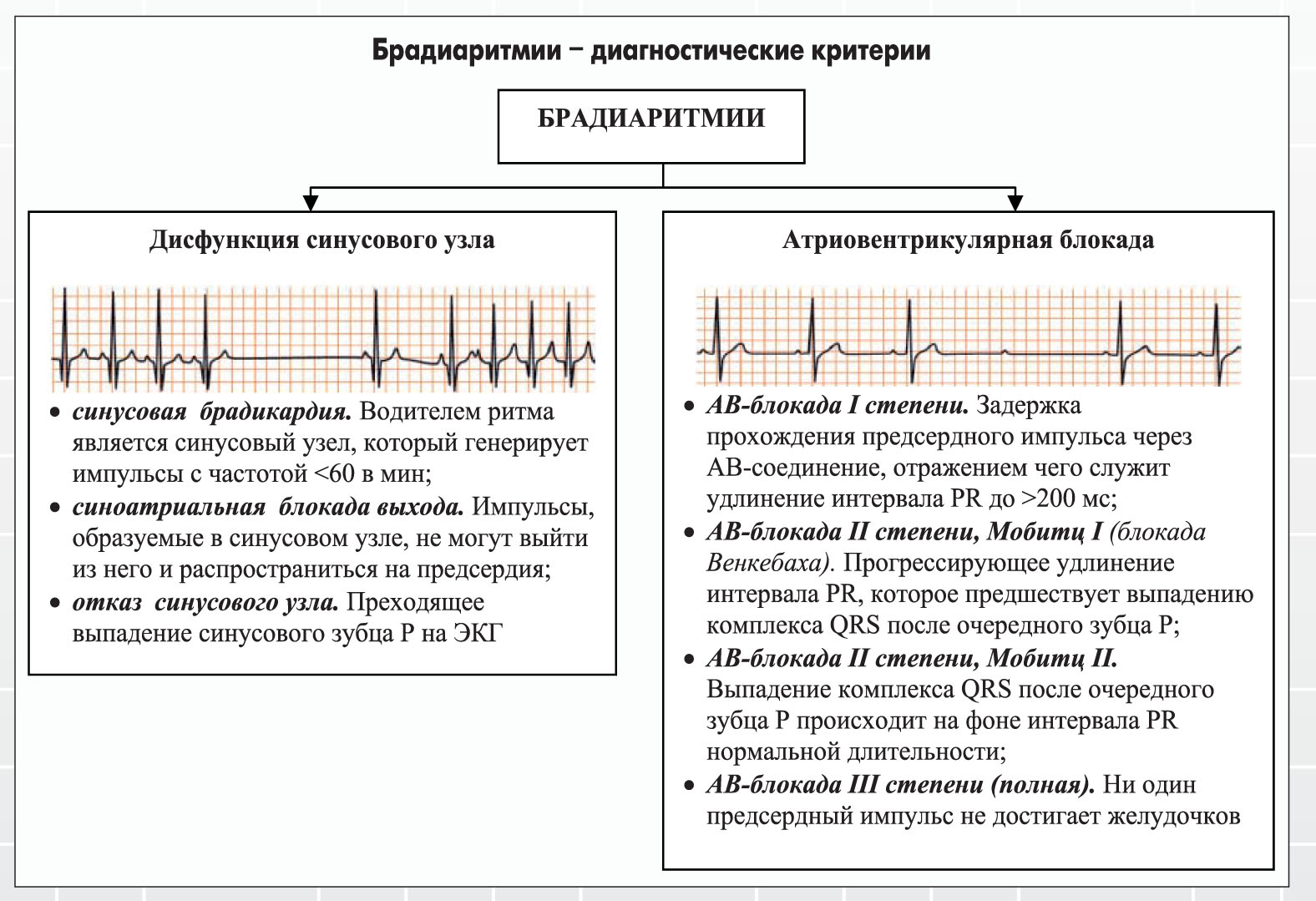
Виды и причины синусовой брадиаритмии
по причинам возникновения различается на 6 форм:
- физиологическая или функциональная,
- органическая,
- нейрогенная,
- лекарственная,
- токсическая,
- брадиаритмия спортсменов.
Далее разберем эти виды подробнее, и почему они возникают.
Причины физиологической брадикардии
- Разные физиологические условия, к примеру, в покое или во время сна у спортсменов. У них ЧСС может достигать до 40 ударов в минуту даже днем, не говоря уже о времени сна. Из-за профессиональных занятий спортом у таких людей по-особому осуществляется регуляция сердечного ритма.
- Давление на сердце злокачественной или доброкачественной опухоли. Компрессионное сдавливание определенного отдела сердца может привести к стойкому нарушению ритма.
Причины органической формы
Резкое снижение частоты импульсов синусового узла, которые заставляют сердце сокращаться – приводит к необратимому поражению сердца. Развивается синусовая брадиаритмия органического происхождения, т. е. вызванная стойкими непреходящими изменениями в структурах сердца.
Причины такой формы патологии:
- Инфаркт миокарда – омертвление участка сердечной мышцы.
- Ишемия – сужение сосудов сердца.
- Кардиосклероз – разрастание рубцовой ткани из соединительных волокон в месте воспаления или омертвления сердца.
- Миокардиодистрофия – нарушение обменных процессов в миокарде, приводящее к дисфункции и дистрофии сердечной мышцы (то есть миокарда).
- Кардиомиопатия – патология сердца, в основе развития которых лежат склеротические и дистрофические изменения в кардиомиоцитах.
- Миокардит – воспаление миокарда.
Причины нейрогенной брадикардии
- Повышение внутричерепного давления из-за менингита, отека, ушиба, опухоли головного мозга.
- Невроз – функциональное нарушение ЦНС.
- Нейроциркуляторная дистония – расстройство работы сердечно-сосудистой системы вследствие поражения нервной и эндокринной систем.
- Язва 12-перстной кишки или слизистой желудка.
Причины брадиаритмии токсической
- Сильная интоксикация организма на фоне вирусной инфекции.
- Брюшной тиф – кишечная инфекция, вызванная бактерией Salmonella typhi.
- Гепатит – воспаление печени.
- Отравление фосфорорганическими соединениями. Эти химикаты часто используются в быту, на даче для обработки деревьев и растений от вредителей, при выведении паразитов у домашних животных. В организм они могут попасть с загрязненной водой, через плохо вымытые руки. Ядовитыми парами можно надышаться занимаясь на садовом участке.
- Сепсис – заражение крови.
Причины брадиаритмии у детей младшего и подросткового возраста
- Основная причина брадиаритмии у малышей – повышенный тонус блуждающего нерва. Брадикардии подвержены дети с вегетососудистой дистонией, инфекционными заболеваниями, нарушением работы щитовидки, наследственной предрасположенностью.
- У младенцев из-за неполноценно развитой системы терморегуляции брадикардию может спровоцировать гипотермия – пониженная температура. Достаточно кратковременного нахождения малыша на холодном воздухе, чтобы у него уменьшился пульс.
- Дыхательная брадиаритмия у маленьких детей и школьников развивается из-за того, что синусовый узел у них находится под влиянием блуждающего нерва, который раздражается. С возрастом это влияние уменьшается.
- Частой причиной брадикардии у подростков является недостаток гормонов щитовидной железы.
Причины развития патологии
К развитию любых форм брадиаритмии как у взрослых, так и у детей приводит воздействие следующих факторов:
- воспалительный процесс в сердце и за его пределами;
- дегенеративные повреждения;
- тромбоз;
- метаболические нарушения;
- эндокринные патологии и т.д.
Несмотря на то, что причин развития рассматриваемой патологии существует достаточно много, главным факторов, способствующим развитию брадиаритмии, является поражение синусового узла. Вследствие этого наблюдается повышение тонуса парасимпатической нервной системы. Поэтому данное заболевание нередко формируется на фоне:
- генетической предрасположенности;
- вегето-сосудистой дистонии;
- поражения щитовидной железы;
- ангины;
- инфекционных патологий.
Для сравнения у представителей старшего поколения брадиаритмия возникает при иных факторах (в отличие от детского возраста):
- онкообразования;
- ишемическая болезнь сердца;
- высокое внутричерепное давления;
- гипотериоз;
- передозировка лекарственных препаратов и влияние других факторов.
По типам, брадиаритмия имеет следующую классификацию:
- Функциональная.
- Органическая.
- Токсическая.
- Лекарственная.
- Нейрогенная.
Функциональная
Данное изменение возникает как естественный процесс в деятельности сердечно-сосудистой системы.
Причина явления – работа парасимпатической иннервации, оказывающей релаксирующие эффекты на сердце, сосуды и легкие. Парасимпатика активируется во время сна или отдыха.
Такое состояние не имеет выраженных симптомов, поэтому при отсутствии неприятных ощущений волноваться не стоит. При пробуждении или начале физической активности сердце само поднимет пульс и восстановит нормальное количество сокращений.
Органическая
Имеет два дополнительных подтипа:
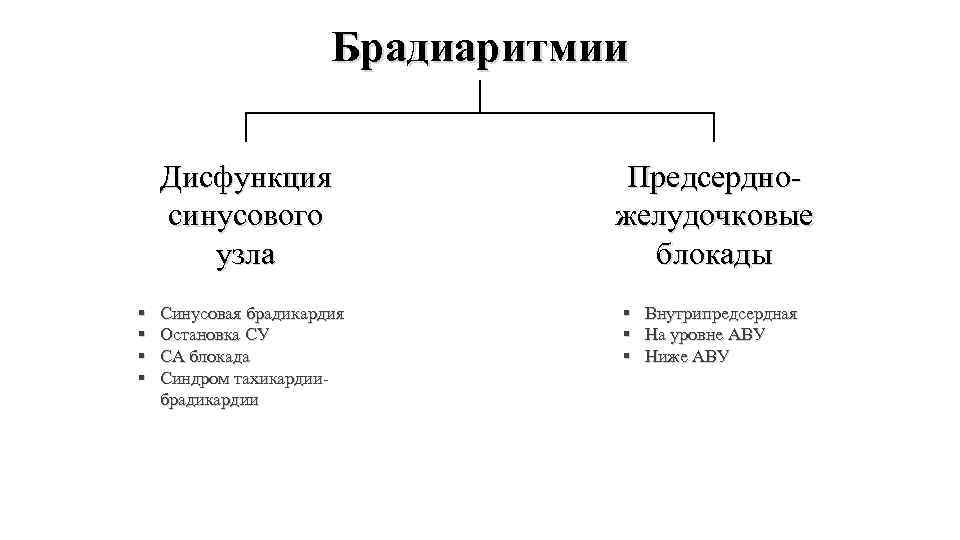
- Синусовая брадиаритмия или синдром слабости синусового узла.
- Патология не синусового типа, с наличием блокады в проводящей системе.
Факторами ее развития выступают ишемия миокарда, инфаркты, инфекционные поражения сердца и перикарда, врожденные пороки сердца.
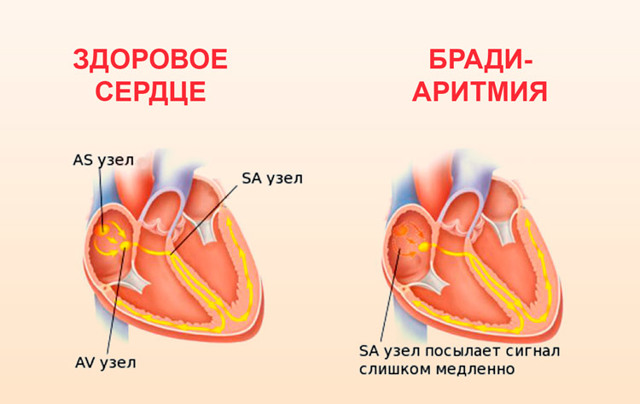
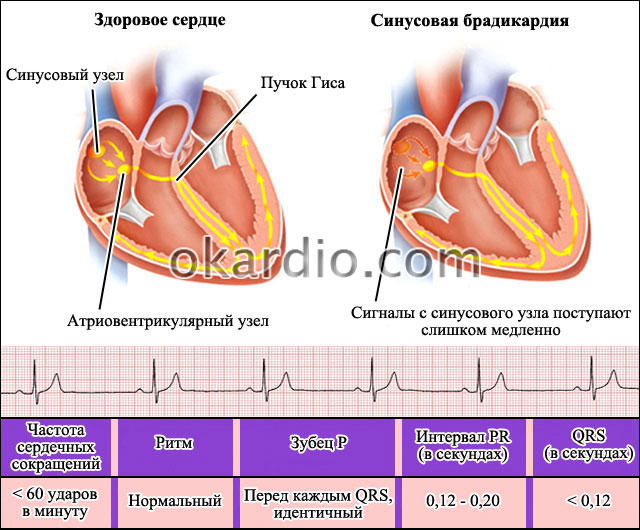
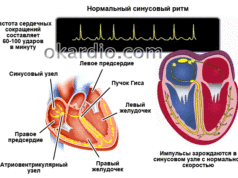
В норме, автоматией сердца управляет синусовый узел, который задает ритм 60-90 ударов в минуту. Постоянная генерация импульсов у здорового сердца поддерживает и ритмичность. При слабости данного узла сердечные сокращения происходят реже, имеют непостоянный ритм.
Органическая брадиаритмия – жизнеопасный патологический процесс и требует терапии, поскольку низкий ритм и слабая автоматия может привести к остановке сердца и смерти.
Токсическая
Брадиаритмия данного типа развивается как следствие употребления ядов или токсинов, воздействующих на сердце.
В качестве кардиопаралитических веществ могут выступать фосфорорганические инсектициды, аммиак, свинец и другие. Передозировка препаратами, блокирующими передачу нервных импульсов, также вызывает токсическую брадикардию.
В зависимости от типа токсического вещества, поражение может быть обратимым или необратимым. Лечение носит индивидуальный характер и зависит от вида яда.
Лекарственная
В таком случае состояние является контролируемыми и вызывает опасения лишь при назначении новых препаратов. Однако, лекарственное снижение пульса ниже 55 ударов в минуту является опасным для состояния здоровья и требует дополнительной коррекции.
Вся терапия лекарственного снижения ритма заключается в уменьшении дозы медикаментов.
Резкое исключение препарата из приема не рекомендуется, поскольку может спровоцировать приступ тахикардии, а в случае приема бетаблокаторов – мерцательной аритмии.

Регуляцию сердца обеспечивает вегетативная, не контролируемая человеком, нервная система.
Для лечения патологии необходимо побороть основное заболевание, к примеру, невроз или нервную дистонию. Состояние ваготонии может осложняться пароксизмами с тяжелыми приступами паники.
Функциональная
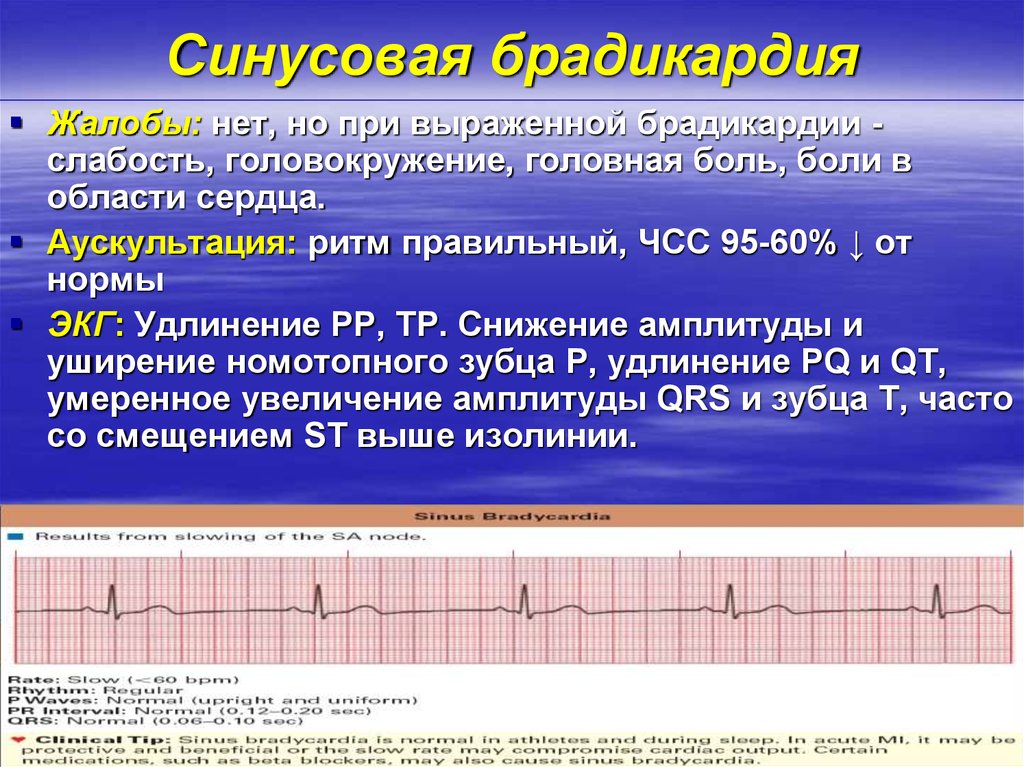
Возникновение данного изменения рассматривается как естественный процесс в деятельности сердечно-сосудистой системы. Умеренная синусовая брадиаритмия, как правило, не сопровождается жалобами пкациента, так как она не влияет на кардиодинамику.
Причина явления – работа парасимпатической иннервации, оказывающей релаксирующие эффекты на сердце, сосуды и легкие. Умеренно выраженная брадиаритмия активируется во время сна или отдыха.
Органическая
При развитии некротических или дистрофических процессов в сердце, может нарушаться его проводящая система. В качестве водителя ритма начинают выступать нижележащие образования – атриовентрикулярный узел, ножки пучка Гиса и волокна Пуркинье. Нетрадиционные водители ритма имеют меньшую частоту сокращений и не поддерживают правильный ритм. Их сигналы, смешиваясь с сигналами из других источников, делают ритм сердца неправильным.
Методы диагностики
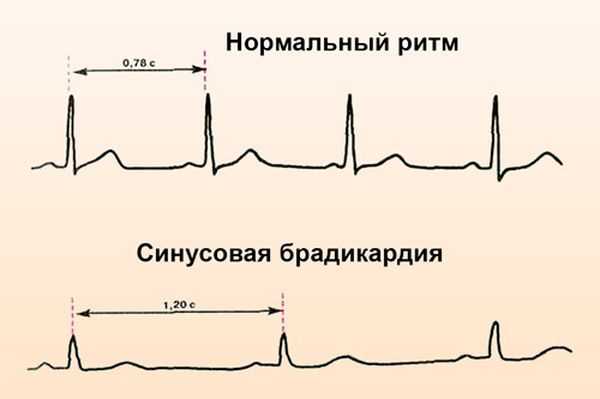
Правильный синусовый ритм — сердце работает с частотой, соответствующей возрасту, паузы между сокращениями одинаковые по длительности.
Заподозрить изменение синусового ритма может даже далекий от сферы медицины родитель. Чтобы вовремя забить тревогу, нужно знать ориентировочные возрастные нормы ЧСС:
- новорожденные — 110—160 ударов в минуту;
- до 1 года — 120—140;
- 1—4 года — 95—120;
- 3—8 лет — 90—110;
- 8—10 лет — 85—105;
- 10—12 лет — 80;
- подростки — 60—75.
Подсчитать количество ударов сердца в минуту можно, приложив руку на левую половину грудной клетки ребенка или на запястье в области лучевой артерии
При этом также следует обращать внимание на равномерность пульса
Предварительную диагностику проводит врач-педиатр, проанализировав жалобы и динамику их развития. Затем доктор производит осмотр малыша, тщательную аускультацию сердца и крупных сосудов.
Назначаются следующие инструментальные методы обследования:
- электрокардиограмма — в теплом помещении, при спокойном состоянии ребенка и доброжелательном отношении к нему;
- эхокардиография;
- холтер-мониторинг сердечного ритма — применяют только при выраженных нарушениях со стороны сердца и необходимости использования антиаритмических лекарств;
- УЗИ почек, надпочечников;
- рентгенография грудной клетки для определения сердечной конфигурации.
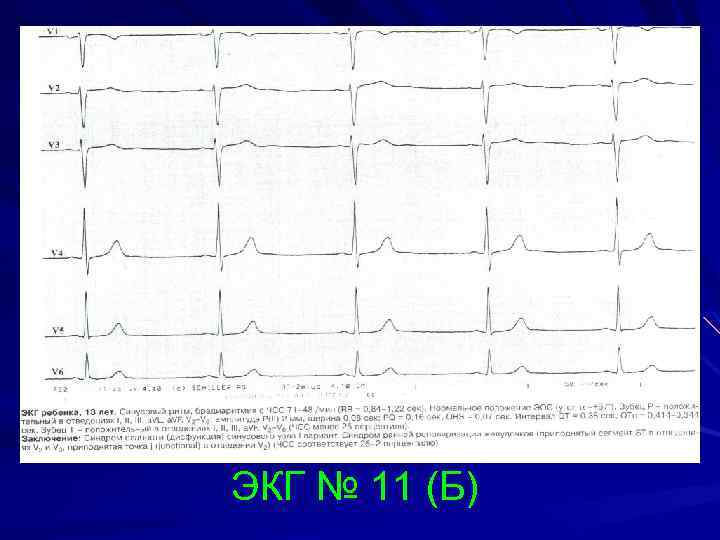
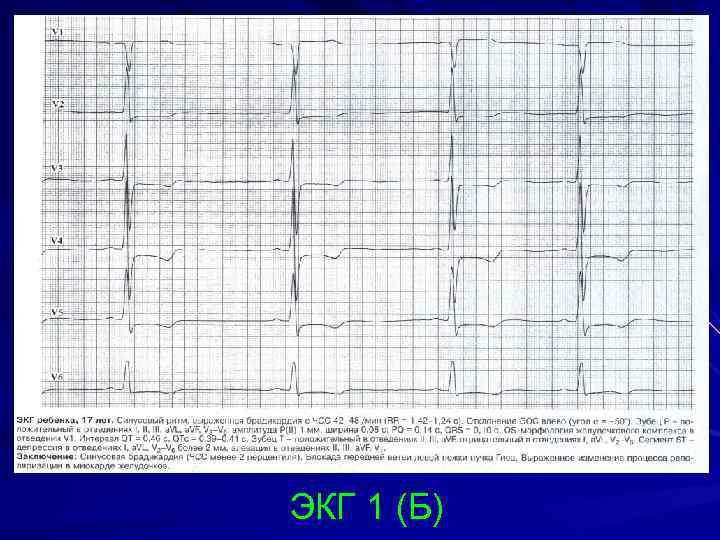
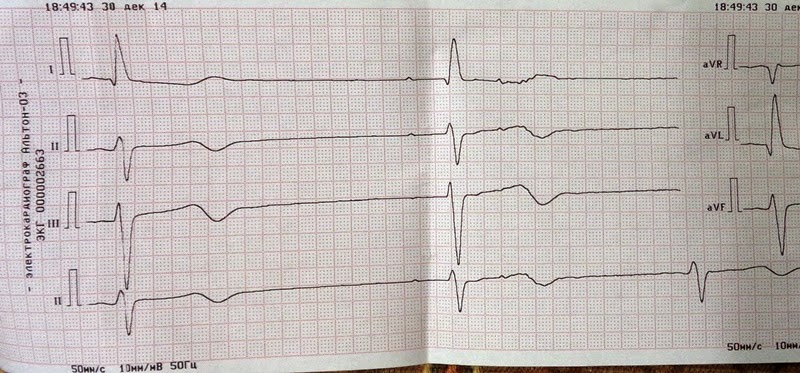
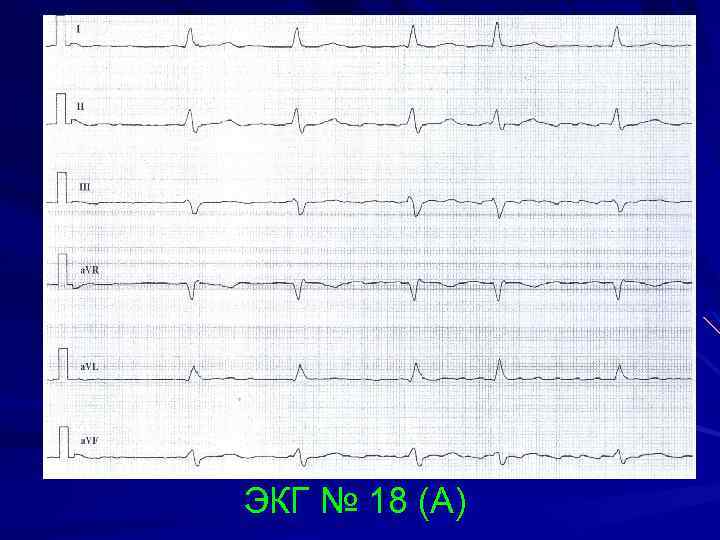
Основным способом выявления заболевания является ЭКГ. При ее расшифровке определяется форма болезни, степень тяжести патологии, состояние миокарда
Врач анализирует ЭКГ, уделяя особое внимание регулярности сокращений, высоте зубцов, величине интервалов между ними

Также в протоколе расшифровки всегда приводятся данные о положении электрической оси сердца (ЭОС). При аритмии она может занимать различное положение. Так, вертикальное положение ЭОС характерно для худощавых детей и подростков. Правильную интерпретацию ЭКГ может дать только кардиолог.
Необходимы также лабораторные способы исследования:
- общие анализы крови и мочи;
- проверка концентрации в крови тиреотропного и других гормонов щитовидной железы;
- анализ крови на биохимию (глюкоза, холестерин, антистрептолизин, ферменты печени, мочевина и креатинин);
- мазок из зева на патогенную микрофлору.
После получения результатов маленький пациент проходит консультации узких специалистов: кардиолога, ревматолога, эндокринолога, невролога, хирурга.
При записи в спортивные секции в обязательном порядке ребенку нужно сделать ЭКГ и УЗИ сердца для установления функциональных кардиорезервов.
Виды патологии
Педиатры выделяют несколько видов синусовых аритмий:
- дыхательная;
- функциональная;
- органическая.
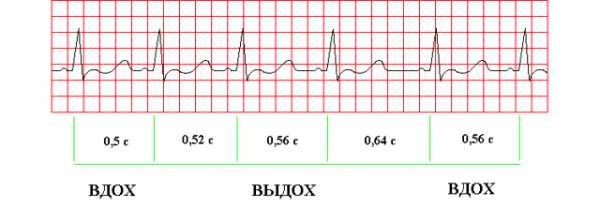
Некоторые разновидности являются вариантом нормы здоровых детей. К ним относится дыхательная аритмия. Суть этого физиологического явления заключается в учащении сердцебиения на вдохе с нормализацией частоты на выдохе.
Существуют определенные возрастные интервалы, в которые аритмии регистрируются чаще:
- 4—8 месяцев;
- 5—7 лет;
- 9—10 лет;
- подростки.
В эти периоды происходит ускоренное формирование сердца, увеличение миокарда и его сократительной способности. Коронарная сосудистая сеть и вегетативные волокна развиваются медленнее, это несоответствие приводит к аритмическим нарушениям. Обычно они носят временный характер, проходят самостоятельно, не оставляя последствий.
К функциональному типу патологии могут привести инфекционные заболевания, сбои в работе различных систем организма. Но после нормализации состояния ребенка, нарушения ритма сердца исчезают.
В медицинской литературе большое внимание уделяется особенностям деятельности сердца, которые расцениваются, как норма у детей, но могут быть и признаком болезни:
- синусовая тахикардия — увеличение частоты ударов относительно нормы в соответствии с возрастом, провоцируется физическими перегрузками или стрессом;
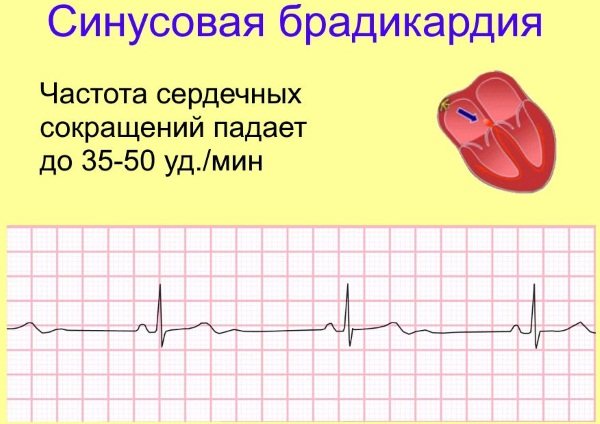
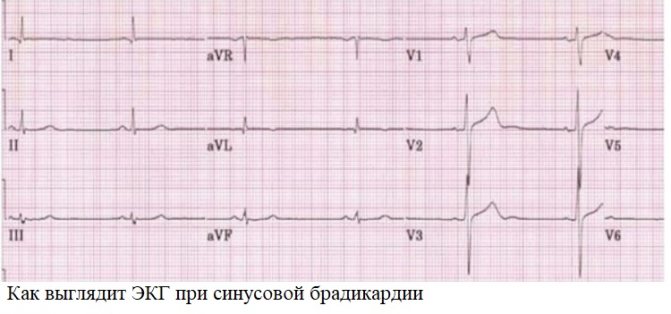
- синусовая брадикардия – уменьшение частоты сердцебиения;
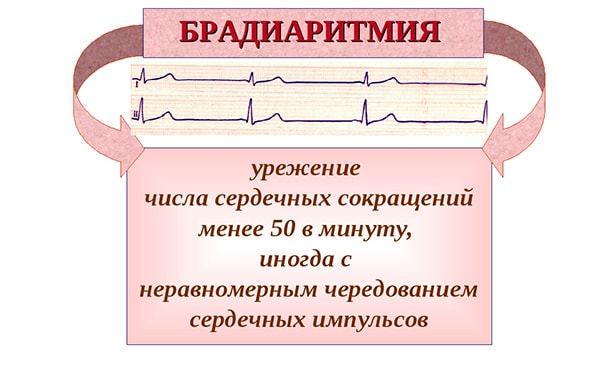
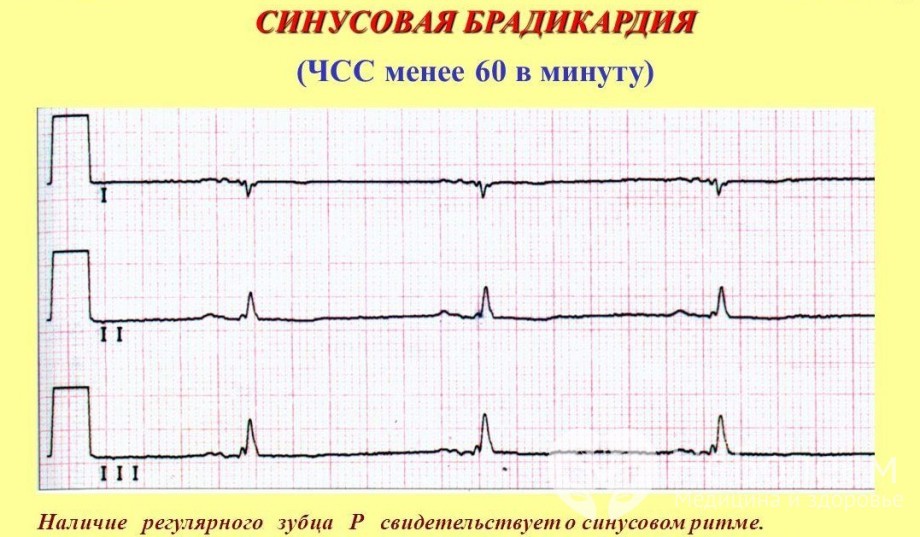
- синусовая брадиаритмия — более редкие, аритмичные удары сердца;
- экстрасистолия — преждевременное сокращение сердца — возникает при ослаблении деятельности синусового узла.
Патологические проявления носят перманентный характер или наблюдаются в течение короткого времени вследствие провоцирующих моментов.

Аритмия, имеющая органическую природу, развивается на фоне болезней сердечно-сосудистой системы, инфекционной, эндокринологической, аутоиммунной патологии.
Кроме того, существует классификация заболевания по степени тяжести:
- умеренная — возникает в раннем детском и подростковом возрастах;
- выраженная — диагностируется реже, развивается при наличии в анамнезе тяжелых заболеваний, часто после ревматизма, вследствие врожденных пороков клапанов.
Причины и симптомы у детей и взрослых
Причины, по которым происходит нарушение ритма сердца разделяют на две группы: функциональные факторы и патологические изменения миокарда. Первый вариант обусловлен сбоем в работе симпатических и парасимпатических нервных волокон, которые регулируют сердечную мышцу. Изменения имеют переходящий характер, поэтому менее опасны остальных вариантов.
Для второй группы характерны изменения в структуре сердца, которые мешают генерировать электрический импульс или проводить его по волокнам, вследствие чего нарушается ритм и частота сердцебиения.
Watch this video on YouTube
Причины функциональной брадиаритмии:
- регулярные занятия спортом, тренирующие сердечно-сосудистую систему;
- глубокое дыхание в течение длительного времени;
- активизация парасимпатической системы;
- специальная дыхательная гимнастика.
Подобное замедление пульса не приносит сильного дискомфорта и проходит самостоятельно. Опасность возникает при передозировке средствами, а также после механического воздействия на область грудной клетки (например, удар током), что, наряду с посторонним вмешательством, требует приема медикаментов.
Причины патологических изменений пульса:
- порок сердца;
- кардиосклероз (рубцевание миокарда);
- недостаток гормонов щитовидной железы;
- гипертоническая болезнь;
- инфаркт в анамнезе.
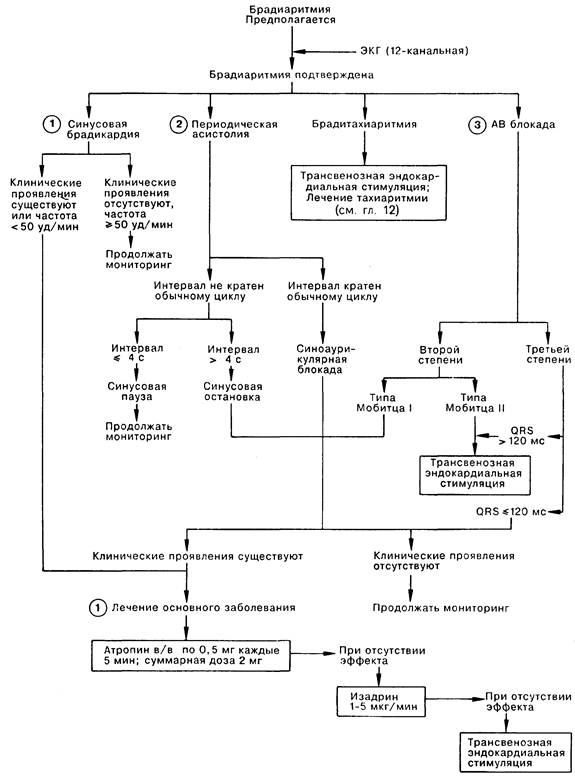
Редкий и нерегулярный пульс является симптомом таких патологий, как синдром слабости синуса, блокада пучка Гиса, атриовентрикулярная блокада.

Симптоматика заболевания зависит от выраженности патологического процесса. Часть пациентов с неявным замедлением пульса (до 50 ударов) обычно и не догадываются о наличии дисфункции. Они могут ощущать общую слабость, быструю утомляемость, снижение работоспособности, но не связывают эти признаки с работой сердца. При более серьезных нарушениях появляются боли в грудной клетке слева, озноб, похолодание конечностей. Все это связано с недостаточным кровообращением в органах.
Выраженная брадиаритмия со снижением частоты пульса до 45 и ниже вызывает сильные головокружения, появление мушек перед глазами, потерю сознания. Такому больному нужна неотложная помощь, стабилизация гемодинамики, а при повторных приступах – установка кардиостимулятора.
Диагностика
У детей СБ возможна при патологическом изменении тонуса блуждающего нерва. Это переходит в нарушения целостности тканей нервных окончаний. Толчком для развития синусовой брадиаритмии может стать переохлаждение, проблемы со щитовидной железой или вегетососудистая дистония. Это вызывает опасные изменения в функционировании детского организма. Хотя при переохлаждениях снижение сердечного ритма может оказаться нормой. Для родителей основной задачей выступает контроль состояния здоровья их малыша. Более взрослые дети способны сами рассказать, что с ними происходит, и что они ощущают. Малыши говорить не могут, потому родителям приходится ориентироваться по внешним признакам, изменениям их привычной модели поведения.
Отсутствие симптомов при изменениях ритма говорит о том, что опасностей для здоровья ребёнка нет. Никаких особых мер по лечению не принимают. Можно только откорректировать образ жизни, минимизировать провоцирующие факторы, поменять питание и нормализовать физическую активность малыша. Наличие генетической или приобретённой предрасположенности к сердечно-сосудистым заболеваниям заставляет родителей регулярно обследовать своего ребёнка у кардиолога. Это полезно для всех детей, вне зависимости от наличия или отсутствия потенциальных рисков. Лечение потребуется, если ярко проявляются другие вторичные симптомы. Основным инструментом диагностики считается электрокардиограмма. Дополнить её можно эхо электрокардиограммой. Если требуется уточнить диагноз, детям назначают ультразвуковое исследование.
Разновидности и факторы их развития
По типам, брадиаритмия имеет следующую классификацию:
- Функциональная.
- Органическая.
- Токсическая.
- Лекарственная.
- Нейрогенная.
Функциональная
Возникновение данного изменения рассматривается как естественный процесс в деятельности сердечно-сосудистой системы. Умеренная синусовая брадиаритмия, как правило, не сопровождается жалобами пкациента, так как она не влияет на кардиодинамику.
Причина явления – работа парасимпатической иннервации, оказывающей релаксирующие эффекты на сердце, сосуды и легкие. Умеренно выраженная брадиаритмия активируется во время сна или отдыха.
Такое состояние не имеет выраженных симптомов, поэтому при отсутствии неприятных ощущений волноваться не стоит. При пробуждении или начале физической активности сердце само поднимет пульс и восстановит нормальное количество сокращений.
Органическая
Данная разновидность проявляется из-за патологических изменений в миокарде или проводящей системе сердца.
Имеет два дополнительных подтипа:
- Синусовая брадиаритмия или синдром слабости синусового предсердного узла.
- Патология не синусового типа, с наличием блокады в проводящей системе.
Факторами ее развития выступают ишемия миокарда, инфаркты, инфекционные поражения сердца и перикарда, врожденные пороки сердца.
В норме, автоматией сердца управляет синусовый узел, который задает ритм 60-90 ударов в минуту. Постоянная генерация импульсов у здорового сердца поддерживает и ритмичность. При слабости данного узла сердечные сокращения происходят реже, имеют непостоянный ритм.
При развитии некротических или дистрофических процессов в сердце, может нарушаться его проводящая система. В качестве водителя ритма начинают выступать нижележащие образования – атриовентрикулярный узел, ножки пучка Гиса и волокна Пуркинье. Нетрадиционные водители ритма имеют меньшую частоту сокращений и не поддерживают правильный ритм. Их сигналы, смешиваясь с сигналами из других источников, делают ритм сердца неправильным.
Органическая брадиаритмия – жизнеопасный патологический процесс и требует терапии, поскольку низкий ритм и слабая автоматия может привести к остановке сердца и смерти.
Токсическая
Брадиаритмия данного типа развивается как следствие употребления ядов или токсинов, воздействующих на сердце.
В качестве кардиопаралитических веществ могут выступать фосфорорганические инсектициды, аммиак, свинец и другие. Передозировка препаратами, блокирующими передачу нервных импульсов, также вызывает токсическую брадикардию.
В зависимости от типа токсического вещества, поражение может быть обратимым или необратимым. Лечение носит индивидуальный характер и зависит от вида яда.
Лекарственная
Препараты вроде верапамила, сердечных гликозидов и бета блокаторов — вызывают брадикардию без нарушения ритма.
В таком случае состояние является контролируемыми и вызывает опасения лишь при назначении новых препаратов. Однако, лекарственное снижение пульса ниже 55 ударов в минуту является опасным для состояния здоровья и требует дополнительной коррекции.
Вся терапия лекарственного снижения ритма заключается в уменьшении дозы медикаментов.
Резкое исключение препарата из приема не рекомендуется, поскольку может спровоцировать приступ тахикардии, а в случае приема бетаблокаторов – мерцательной аритмии.
Нейрогенная
Регуляцию сердца обеспечивает вегетативная, не контролируемая человеком, нервная система.
Симпатические волокна обеспечивают возбуждение систем организма, а парасимпатические – расслабление. Нейрогенная брадиаритмия возникает из-за гиперфункции парасимпатики и недостатка действия симпатической системы.
Для лечения патологии необходимо побороть основное заболевание, к примеру, невроз или нервную дистонию. Состояние ваготонии может осложняться пароксизмами с тяжелыми приступами паники.
Классификация
Брадиаритмию подразделяют на два вида:
- синусовая;
- гетеротопная.
Самым распространенным вариантом является синусовая брадиаритмия у детей, при этом она может быть первичной или приобретенной.
 Дети могут иметь врожденные недуги или приобретенные из-за вирусных, инфекционных и простудных заболеваний с осложнениями
Дети могут иметь врожденные недуги или приобретенные из-за вирусных, инфекционных и простудных заболеваний с осложнениями
У новорожденных недуг развивается из-за плохого кровообращения в головном мозге, гипоксии или гипотиреоза. Главным симптомом считается ЧСС ниже 100 ударов в минуту. С ростом детей ЧСС постепенно снижается, потому и планка, по которой можно судить о брадикардии, также снижается.
После занятий спортом или игр здоровый ребенок может иметь признаки физиологической брадикардии. По этим признакам можно ошибочно заподозрить брадикардию.
Имеются два фактора, которые могут спровоцировать развитие данного недуга:
- Функциональный. У ребенка периодически возникают нарушения сердечного ритма.
- Органический. Замедленный ритм сердца связан с нарушением проводимости электрических импульсов, которое вызвано морфологическими изменениями.
В медицине различают несколько типов брадиаритмии:
- абсолютную;
- относительную;
- умеренную.
 Умеренную и относительную брадиаритмию врачу заметить сложнее, так как они периодически проявляются под внешним воздействием
Умеренную и относительную брадиаритмию врачу заметить сложнее, так как они периодически проявляются под внешним воздействием
Абсолютная брадиаритмия проявляется в форме постоянно замедленной ЧСС. Относительная проявляется под воздействием провоцирующих внешних факторов. Таким фактором может быть часто возникающая длительная гипертермия.
Умеренная брадиаритмия – легкая форма заболевания с относительной распространенностью. Вызвать умеренную брадикардию могут низкие температуры и иные факторы, которые могут повлиять на дыхательный процесс, спровоцировав дыхательную аритмию.
Если при диагностировании было выявлено замедление ЧСС из-за нарушенного синусового узла, то брадикардию называют синусовой. Развивается данный недуг на фоне повышенного тонуса блуждающего нерва, возникающего вследствие патологических изменений в миокарде.
Синусовая брадиаритмия у детей может быть постоянной или временной. Также как и умеренная форма патологии, синусовая брадикардия у ребенка проявляется под воздействием холода.
Для синусовой брадикардии также характерно незначительное наличие симптомов, которые проявляются достаточно редко, при этом даже медицинский осмотр не всегда может выявить данную патологию. Но несмотря на скрытность недуг вызывает кислородную недостаточность во всех органах у ребенка.
Выраженная форма синусовой брадиаритмии протекает со следующими симптомами:
- болевые ощущения в сердечной области;
- общая усталость без ведомых причин;
- нежелание проявлять физическую активность.
Также имеется и другая форма патологии, причина которой кроется в предсердно-желудочковом узле. В нем генерируются неправильные по частоте импульсы, которые всегда бывают ниже, чем импульсные частоты синусового узла.
Отчего бывает у подростков?
Подростковые годы, а тем более первые дни жизни ребенка — период неэффективности иммунитета и нестабильности эндокринной системы.
Факторы следующие:
- Врожденные пороки сердца. Обнаруживаются далеко не сразу. Генетические синдромы или грубые дефекты дают знать о себе с самого начала. Определяются типичными симптомами, также объективными моментами. Выраженная брадиаритмия, бледность кожных покровов, цианоз носогубного треугольника, вялость, неспособность нормально питаться. Вот лишь некоторые признаки.
- Недостаточная выработка гормонов щитовидной железы, чаще встречается у подростков. Развивается в русле перестройки фона специфических веществ, полового созревания. По окончании пубертата проходит или приобретает стойкие патологические черты.
- Брадиаритмия у детей — итог гипотермии, малой температуры тела. Регулятивные механизмы не работают как следовало бы, отсюда проблемы с сердечным ритмом. Это преходящий процесс, необходимо наблюдать за показателем термометра.
- Изменение фона специфических гормонов. У представителей обоих полов. По окончании пубертатного периода все нормализуется. Для профилактики рекомендуется каждые 6 месяцев обращаться к специалисту.
- Синусовая брадиаритмия у ребенка часто оказывается итогом повышенной активности блуждающего нерва.

К счастью, действительная патологическая синусовая брадикардия у детей встречается довольно редко. Но даже если у ребенка подозревают именно этот диагноз, то следует знать, что с врожденными патологиями сердца синусовая брадикардия достаточно редко имеет какую-либо взаимосвязь.
Синусовая брадикардия у детей 14-15 лет может быть связана со следующими характеристиками:
- Гипоксия;
- Блок сердца;
- Переохлаждение;
- Гиперкалиемия/Гипокалиемия;
- Травма (повышенный ВЧД);
- Токсины (наличие в организме лития, дигоксина, бета-блокаторов, блокаторов, Клонидина);
- Гипогликемия;
- Гипотиреоз;
- Недоедание;
- Анорексия.
Как определить синусовую брадикардию? Основной признак синусовой брадикардии у детей от 9 до 16 лет – это ВРМ, составляющее 50 ударов в минуту. Как правило, ребенок почти никогда не жалуется на боли в сердце. Никаких особенных симптомов у него не наблюдается.
Кроме того, понаблюдайте за своим ребенком. Если вы заметили, что он мало ест и достаточно сильно сбросил вес (либо хочет похудеть), это уже является тревожным признаком.

Неполноценное питание может вызвать анорексию – коварное заболевание, излечиться от которого нужно только в клинике. Чем меньше в организм поступает микроэлементов и витаминов, тем сложнее сердцу качать кровь.
- сильным переутомлением;
- затруднением дыхания;
- регулярными головокружениями;
- обморочными состояниями;
- холодной испариной.
- в четкой координации дневного распорядка;
- в сбалансированном рационе питания;
- в общеукрепляющих мероприятиях (например, закаливании);
- в дозированной физической активности;
- в применении витаминных и народных средств с целью улучшения обменной деятельности сердечной мышцы.
Брадиаритмия у подростков характеризуется следующей симптоматикой:
- сильное снижение работоспособности;
- быстрая утомляемость;
- потеря аппетита;
- апатия;
- боль в груди;
- нарушение дыхательного ритма;
- сонливость;
- тошнота.
Подобное явление у детей в пубертатном возрасте часто бывает следствием происходящих в организме изменений. Если же симптомы проявляются постоянно и при этом они негативно сказываются на общем ритме жизни подростка, необходимо обратиться к врачу.
Классификация
Брадиаритмию подразделяют на два вида:
- синусовая;
- гетеротопная.
Дети могут иметь врожденные недуги или приобретенные из-за вирусных, инфекционных и простудных заболеваний с осложнениями
У новорожденных недуг развивается из-за плохого кровообращения в головном мозге, гипоксии или гипотиреоза. Главным симптомом считается ЧСС ниже 100 ударов в минуту.
После занятий спортом или игр здоровый ребенок может иметь признаки физиологической брадикардии. По этим признакам можно ошибочно заподозрить брадикардию.
Имеются два фактора, которые могут спровоцировать развитие данного недуга:
- Функциональный. У ребенка периодически возникают нарушения сердечного ритма.
- Органический. Замедленный ритм сердца связан с нарушением проводимости электрических импульсов, которое вызвано морфологическими изменениями.
В медицине различают несколько типов брадиаритмии:
- абсолютную;
- относительную;
- умеренную.
Умеренную и относительную брадиаритмию врачу заметить сложнее, так как они периодически проявляются под внешним воздействием

Умеренная брадиаритмия – легкая форма заболевания с относительной распространенностью. Вызвать умеренную брадикардию могут низкие температуры и иные факторы, которые могут повлиять на дыхательный процесс, спровоцировав дыхательную аритмию.
Если при диагностировании было выявлено замедление ЧСС из-за нарушенного синусового узла, то брадикардию называют синусовой. Развивается данный недуг на фоне повышенного тонуса блуждающего нерва, возникающего вследствие патологических изменений в миокарде.
Синусовая брадиаритмия у детей может быть постоянной или временной. Также как и умеренная форма патологии, синусовая брадикардия у ребенка проявляется под воздействием холода.
Выраженная форма синусовой брадиаритмии протекает со следующими симптомами:
- болевые ощущения в сердечной области;
- общая усталость без ведомых причин;
- нежелание проявлять физическую активность.
Также имеется и другая форма патологии, причина которой кроется в предсердно-желудочковом узле. В нем генерируются неправильные по частоте импульсы, которые всегда бывают ниже, чем импульсные частоты синусового узла.
Проводится по ряду оснований, не зависимо от возраста пациента.
Учитывая характер процесса:
- Функциональная. Развивается как итог нарушений, связанных с отклонением естественной работы сердца. Например, вегетососудистой дистонии (хотя такого диагноза официально и не существует, симптомокомплекс присутствует), слабости синусового узла и прочих явлений.
- Органическая. Сопряжена с дефектами, пороками развития сердца и кардиальных структур. Подобных типов много больше.
По основанию этиологического фактора:
- Первичная брадиаритмия. Формируется по причине заболеваний самого сердца сосудов.
- Вторичная. Развивается как итог течения состояний неврологического, эндокринного характера.
Наконец, по критерию происхождения процесса:
- Спортивная или рабочая форма. Встречается у лиц, профессионально занятых физической активностью. В редких случаях у представителей механического труда, с критическими перегрузками.
- Токсический тип. Обусловлен отравлением организма ядовитыми веществами: солями тяжелых металлов, парами ртути, наркотическими стимуляторами, прочими соединениями. Несет колоссальную опасность для жизни. Но при своевременной помощи следов патологического состояния не остается, возможна полная коррекция.
- Лекарственная форма. Отравление медикаментами. Урежение частоты сердечных сокращений провоцируется психотропными средствами, гликозидами, антиаритмическими, противогипертензивными, прочими препаратами. Синдром развивается как побочный эффект или результат злоупотребления фармацевтическими средствами. Необходима срочная помощь, затем коррекция схемы лечения.
- Неврогенная разновидность. Синусовый ритм регулируется одним из отделов нервной системы. При дисфункции возникает урежение частоты сокращений. Запущенные формы могут привести к остановке сердца, это крайне опасно. Требуется медицинская помощь. Выявления состояния проводится посредством ЭЭГ.
- Органическая форма. Она уже была рассмотрена в предыдущей классификации. Имеют место пороки развития кардиальных структур. От миопатии, до кардиосклероза после острой коронарной недостаточности.
- Функциональный вид. Обусловлен нарушениями в естественной работе сердца.
Последняя типизация считается наиболее полной, ее активно используют в клинической практике.