Симптомы брадикардии у детей
https://youtube.com/watch?v=jX9InGyNj9k
Умеренная синусовая брадикардия обычно протекает бессимптомно.
Дети не выражают жалобы на свое самочувствие, а груднички не способны передать свои ощущения.
Заболевание обычно обнаруживается при врачебном осмотре. Но родителям необходимо также проявлять бдительность, внимательно относиться к признакам брадикардии.
При обнаружении следующих симптомов нужно своевременно обратиться к врачу:
- апатия, вялость, бессилие (особенно после физической нагрузки);
- плохой аппетит, тошнота;
- частые обморочные состояния;
- бледные кожные покровы;
- головокружение и шум в ушах;
- скачки артериального давления;
- одышка;
- пониженная концентрация внимания;
- боли в груди и голове;
- замедленная частота сердечных сокращений.

Важно! Уменьшение ЧСС является признаком брадикардии. Следует проверить пульс ребенка, подсчитать количество ударов сердца на запястье
Ярко выраженная форма брадикардии у детей опасна возникновением синдрома Морганьи-Адамса-Стокса. Состояние характеризуется внезапной остановкой кровообращения, головокружением, потерей сознания, бледностью кожи, непроизвольными испражнениями. Сердцебиение отсутствует. После небольшого периода времени больной приходит в себя.
Если вовремя заметить первые симптомы брадикардии у детей, вовремя обратиться к кардиологу, который установит точные причины уменьшения частоты сердечных сокращений, то лечение окажется в разы эффективнее, а осложнения будут наименьшими.
Брадикардия у плода при беременности: причины, лечение

Брадикардия плода выявляется в процессе планового обследования. У эмбриона проблему определяют, если его сердце сокращается меньше 110 раз в минуту.
Это довольно опасная патология, в результате которой организм плода не получает достаточного количества кислорода, что негативно отражается на его развитии.
При длительном течении проблемы внутриутробное развитие нарушается, и эмбрион гибнет.
Чсс у плода
За частотой сокращений сердца у ребенка следят на протяжении всей беременности. Насколько частыми и продолжительными будут проверки, зависит от состояния организма будущей матери. Если параметры выше или ниже нормы, то обследования проводят чаще.
В норме сердце плода должно биться от 110 до 170 ударов в минуту. На протяжении всей беременности показатели меняются. Если они будут превышать норму, то диагностируют тахикардию, при слишком низком пульсе у плода выявляют брадикардию.
Развитие сердца эмбриона происходит со второй недели. Первые сердцебиения возникают на третьей, а прослушать его можно при полностью сформированных сердечных камерах на 6-8-й.
Почему возникает
Данная проблема не всегда говорит о серьезном заболевании. Это может происходить при временных нарушениях работы сердечно-сосудистой системы. Брадикардия может наблюдаться, если малыш повернулся в неудобное положение, и передавились сосуды и в других случаях, которые не относятся к отклонениям в развитии.
Снижение сокращений сердца может быть связано с генетическими особенностями или серьезными аномалиями.
Патологическое замедление связывают с:
- хромосомными аномалиями;
- врожденными пороками;
- плацентарной недостаточностью.
Если проблема возникла до двух месяцев, то обычно это происходит при хромосомных аномалиях вроде синдрома Дауна, Эдвардса и других. Для выявления проблемы назначают дополнительное обследование.
В первом триместре проблема может говорить и о пороках развития. Подобные отклонения развиваются под влиянием:
- Инфекционных заболеваний, которые перенесла беременная.
- Облучений.
- Проживания в неблагоприятной экологической обстановке.
- Употребления некоторых лекарственных средств.
Очень часто определить, почему возник порок сердца, нельзя. На втором и третьем триместре проблема может быть связана с плацентарной недостаточностью.
Плацента обеспечивает плод питательными веществами и кислородом. Если эта функция нарушается, то страдают все органы. Подобная проблема возникает в связи с:
- хроническими болезнями матери;
- анемией;
- тяжелым токсикозом в начале беременности;
- гестозом;
- патологиями околоплодных вод;
- перенесенными болезнями инфекционного происхождения;
- нарушениями работы системы свертывания крови;
- стрессами и вредными привычками матери;
- обвитием пуповиной;
- многоплодной беременностью.
В большинстве случаев урежение сердцебиения связано с гипоксией. Но иногда причину этой проблемы выяснить не получается.
Сердцебиение у плода
Первые клетки миокарда закладываются у эмбриона еще на 2 – 3 неделе. Первые удары зарождающегося сердечка можно услышать при ультразвуковом обследовании, проводимом трансвагинально на 5 неделе беременности. Но вплоть до 5 месяца беременности любое прослушивание сердцебиения плода не информативно с точки зрения наличия или отсутствия какой-либо патологии. С 11 по 13 неделю УЗИ с прослушиванием проводится исключительно для подтверждения беременности и того, что ребенок жив.
На разных этапах формирования органов и систем сердце у плода бьется с разной скоростью. Работа сердца не регулируется нервной системой до 9 недель, когда частота сердцебиения достигает своего максимума за всю беременность – 175 — 190 ударов в минуту. Затем она начинает снижаться, и стабильная частота сердечных сокращений устанавливается в 14 недель. В последующем вплоть до родов нормой считается 120 – 160 ударов в минуту.

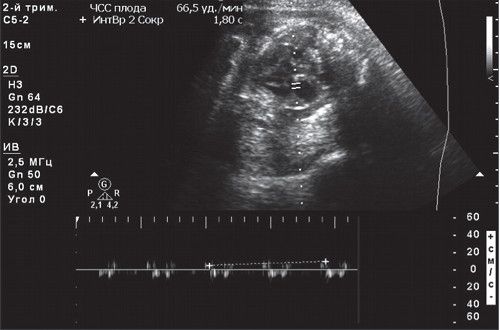
Брадикардия – это замедление сердцебиения. Она является отклонением даже более опасным, чем тахикардия. Брадикардия эмбриона на ранних сроках беременности – это снижение частоты сердцебиения ниже 120 ударов. Если УЗИ на 5 – 6 неделе показывает значительное урежение сердцебиения (до 50 – 70 ударов), это может говорить о неблагоприятных наследственных факторах и возможности замирания беременности. В этом случае назначается повторное обследование через неделю. Замедленное сердцебиение во 2 и 3 триместре беременности сопровождается снижением активности плода и в большинстве случае говорит о нарушении внутриутробного питания и кислородном голодании.
По разным причинам сердцебиение у будущего малыша может замедляться. Первая аускультация плода проводится в 20 недель. При наличии подозрений на брадикардию женщина будет находиться под постоянным контролем до самых родов. Причины брадикардии плода:
| Фактор влияния | Причина |
|---|---|
| Внешние | вредные привычки женщины – курение, наркотики, алкоголь; |
| травмы во время беременности с повреждением системы кровоснабжения плода; | |
| неотложные операции во время беременности; | |
| продолжение приема контрацептивов в начале беременности; | |
| стресс во время беременности; | |
| неполноценное питание – диеты, соблюдение религиозных обрядов; | |
| прием анальгетиков или бета-адреноблокаторов | |
| Внутренние | тяжелый токсикоз; |
| резус-конфликт без лечения; | |
| отслойка или недостаточность плаценты; | |
| многоплодие; | |
| многоводие или маловодие; | |
| пережатие или обвитие пуповины; | |
| гестоз; | |
| пороки развития (триада и тетрада Фалло) | |
| Болезни матери | хронические заболевания сердца и сосудов; |
| хронические болезни органов дыхания; | |
| сахарный диабет; | |
| анемия; | |
| гипотония; | |
| эклампсия; | |
| инфекционные болезни |
Брадикардия при беременности может быть обусловлена нарушением работы плаценты. Этот временный орган выполняет несколько функций – транспортную (кровоснабжение плода), эндокринную, метаболическую. Любой сбой в ее работе ведет к снижению поступления к плоду питательных веществ и кислорода.

Диагностика
Выявив лишь брадикардию врач не может определить какие нарушения есть в развитии плода, так как требуются дополнительные, более детальные методы обследования (допплерометрия, УЗИ и др.) Брадикардия, после 20-ой недели беременности – это сигнал для дальнейшего обследования плода, с целью выявления у него имеющихся нарушений.
Методы, применяемые для контроля за состоянием плода:

1) УЗИ. На ранних сроках для определения сердцебиения плода используется трансвагинальный датчик, а использование трансабдоминального датчика возможно только с 7-ой недели беременности. Это связано с физиологией и анатомией развития сердца у плода (к 7-ой недели сокращения становятся более частыми и обеспечиваются уже не отдельными клетками, а полноценно сформированным сердцем, на которое к тому же оказывает стимулирующее влияние нервная система).
- 5-10 нед. беременности – исследование проводится для окончательного установления факта беременности, исключения атипичного (патологического) прикрепления плодного яйца (например, внематочная беременность); определение первых сердечных сокращений эмбриона (ЧСС около 15-40 уд/мин)
- 12-14 недель – выявляются патологии развития плода; ЧСС 150-165 уд/мин.
- 24-26 недель – определяют соответствие развития плода со сроками, пол будущего ребенка, исследуют плаценту; ЧСС 130 – 140 уд/мин.
- 30-34 недели — допплерометрия сосудов матки и плода. Данный метод является разновидностью УЗИ диагностики. Он позволяет врачу видеть насколько хорошо осуществляется работа сосудов плаценты и пуповины, нет ли препятствий для тока крови к малышу. ЧСС 130 -140 и более уд/мин.
- 34-36 недели – определяется нормально ли расположена плацента, нет ли в ней патологий. ЧСС 110-130 уд/мин.
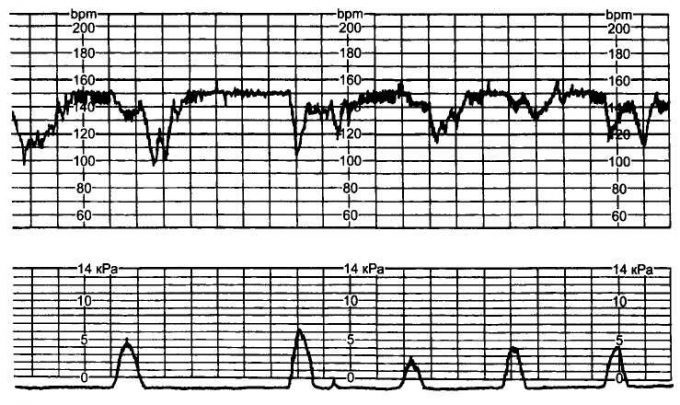
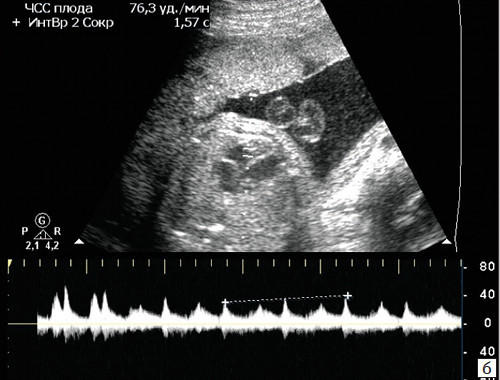
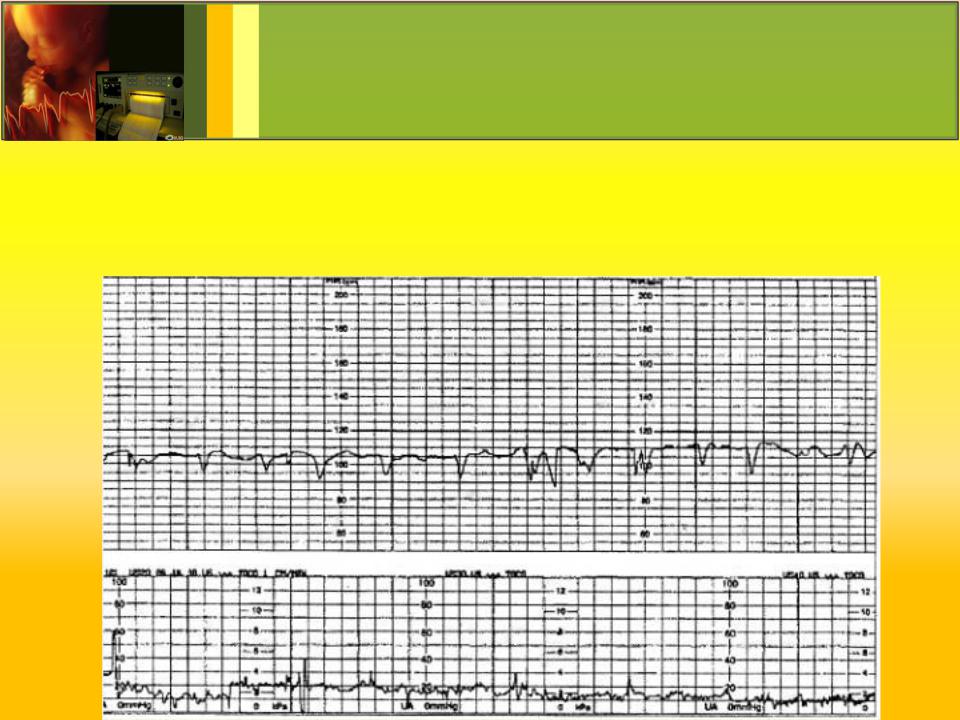
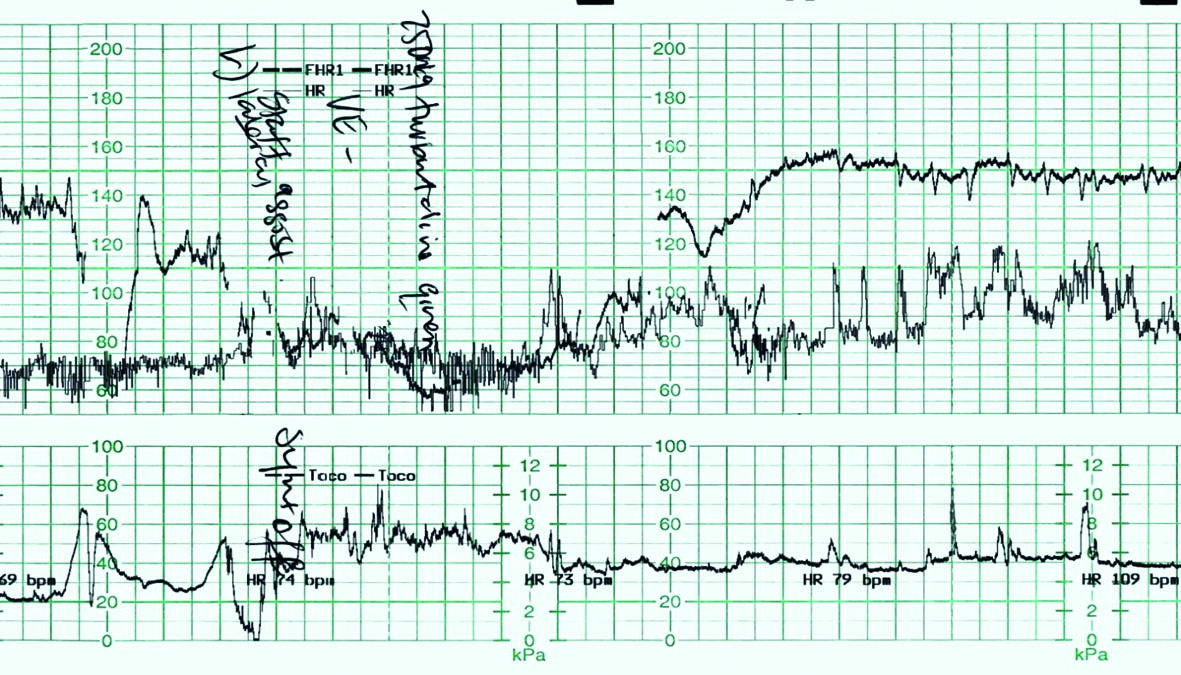
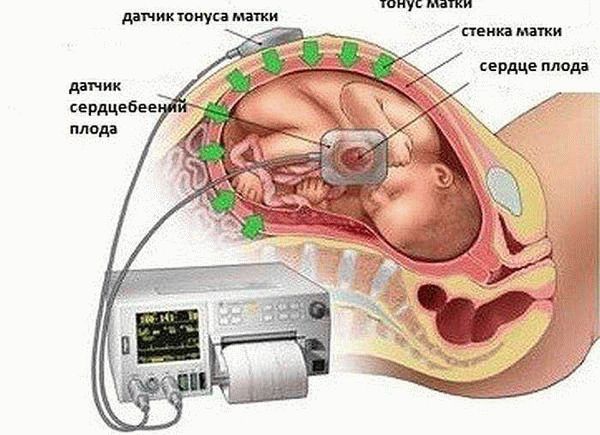
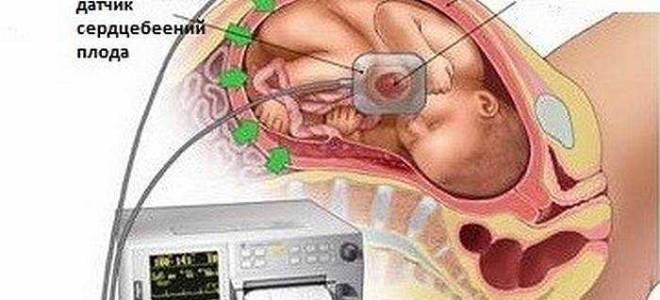
2) КТГ (кардиотокограмма) исследование ЧСС плода за промежуток времени с помощью датчика, который накладывается на живот в место, где наиболее близко находится сердце плода. Проводится исследование на 32 и 36 неделях беременности по показаниям. Обязательно проведение КТГ при:
- лихорадка у беременной выше 38˚С
- рубец на матке
- преждевременные роды
- гестоз
- перенашивание беременности (с помощью КТГ врач убеждается в том, что ребенок жив)
- ЗВУР (задержка внутриутробного развития) – состояние при котором срок продолжительности беременности не совпадает с признаками развития плода
- нарушения сердцебиения при аускультации плода
- стимуляция родовой деятельности

3) ЭКГ плода используют не во всех случаях, а лишь в тех, когда есть показания, к которым относят:
- ЗВУР
- нарушения в сердцебиении, зафиксированные при других исследованиях
- аномалии сердца у плода по данным других исследований
- возраст беременной более 38 лет
- врожденная патология сердечно-сосудистой системы у беременной женщины
- эндокринные заболевания у будущей мамы (такие как сахарный диабет, гипер- или гипофункция щитовидной железы и др.)
- перенесенное тяжелое инфекционное заболевание во время беременности
- рождение детей с пороками развития.

4) Аускультация акушерским стетоскопом. Впервые первородящая женщина начинает чувствовать движения плода на 20-ой неделе беременности (женщина, рожающая не в первый раз ощущает движения плода обычно на 18-19 неделях беременности). При помощи акушерского стетоскопа в эти же сроки беременности удается впервые выслушать слабое сердцебиение плода. При данном виде диагностики женщина спокойно лежит на спине и дышит в обычном для нее темпе.
Эта методика позволяет, как и многие другие определить положение плода в утробе, частоту сердцебиений. Однако бывают случаи, когда сделать с помощью аускультации этого не удастся (многоводие либо маловодие, чрезмерная активность, подвижность ребенка на момент проведения аускультации, выраженная подкожно-жировая клетчатка на передней стенке живота у беременной, предлежание плаценты к передней стенке матки).
Нормы ЧСС у плода
Вторая неделя, после оплодотворения яйцеклетки, характеризуется формированием сердца у эмбриона. Частота составляет до 40 уд/мин, что является нормой, так как ЦНС еще не до конца сформирована и не принимает участие в жизнедеятельности.
- с 5 – 6 недели можно контролировать сердцебиение с помощью УЗИ. На этом этапе ЧСС в среднем достигает 86 уд/мин.
- на 14 недели частота достигает 156 ударов, с ежедневным повышением на 2-3 пункта.
- начиная с 15-ой и до родовой деятельности, нормой считается от 140 до 160 ударов в минуту. Понижение ЧСС до 120 указывает на острую нехватку кислорода, у младенца началась гипоксия. Брадикардия у плода фиксируется при еще более низких показателях.
При подозрении на возникновение патологии, ультразвуковое исследование проводится повторно через 3 – 7 дней, для подтверждения диагноза. Если в течение 10-ти минутного периода у ребенка наблюдается стабильное снижение сердцебиения, менее 120 ударов, то устанавливается брадикардия плода при беременности.

Измерение ЧСС
Брадикардия плода — это нарушение ритма сердца у плода. Для каждого срока беременности характерны свои границы нормы по числу сердечных сокращений у малыша. Эти границы обусловлены развитием сердца у малыша на разных этапах его внутриутробной жизни.
Но, важно помнить и знать о том, что измерение частоты сердечных сокращений информативно для оценки состояния плода лишь начиная с 20-22 недель беременности. Измерение ЧСС ранее этого срока (т.е
до 20-ой недели беременности) следует проводить лишь для того, чтобы убедиться жив ребенок внутриутробно, или умер.
2 неделя развития плода
- На 2-ой неделе онтогенеза (т.е. внутриутробной жизни) происходит закладка сердца эмбриона. Просто появляются отдельные клетки будущего сердечка. На этих, так называемых, начальных стадиях развития сердце у зародыша бьется в замедленном ритме с частотой около 15-40 ударов в минуту. Такой ритм обусловлен тем, что нервная система еще не принимает участие в регуляции деятельности сердца, попросту она еще не успевает сформироваться в мышце сердца.
- К 6-ой неделе за счет формирования кровообращения через плаценту ЧСС возрастает до 112 ударов в мин.
- Окончательное формирование всех камер сердца заканчивается на 7-ой неделе онтогенеза. Можно сказать, что к 7-8-ой неделям жизни у зародыша уже имеется обычно сформированное сердце с двумя предсердиями и двумя желудочками. Он сам еще очень мал, а сердечко уже как у взрослого человека.
- С течением времени формируются аорта, легочной ствол, нижняя и верхняя полые вены, т.е. основные сосуды, затем сеть периферических сосудов, которые обеспечивают кровью органы и ткани. Когда же наступает момент достаточной иннервации сердца, то нервная система оказывает непосредственное влияние на работу сердечной мышцы и частота сердечных сокращений, за счет стимулирующего действия нервной системы начинает расти, достигая цифр около 165-175 ударов в минуту (8-9-я недели).
- В дальнейшем она снижается и уже к концу беременности (26-40 недели) составляет 130-140 уд/мин.
Стандартные нормы биения сердца у эмбриона от 110-ти до 170-ти уд./мин. Оно зависит в первую очередь от срока беременности. Показатели меньше нижней нормы говорят о брадикардии, а превышающие верхние параметры — о тахикардии.
Профилактика брадикардии
Всем известно, что проще попытаться избежать заболевания, чем тратить значительные силы на его лечение.К мерам профилактики брадикардии относят:
- корректировка режима дня беременной;
- исключение вредных привычек;
- соблюдение женщиной рекомендаций врача по питанию, двигательной активности и т.д.
- лечение хронических заболеваний у беременной женщины.
Основой в тактике борьбы с заболеванием является вовсе не лечение, а его профилактика. Снизить риск неприятного состояния помогут:
- скорректированный режим дня и отдыха;
- правильное питание;
- полный отказ от вредных привычек;
- употребление дополнительных витаминных и минеральных комплексов.
Брадикардия не приговор для беременной женщины, но точно повод задуматься над своим здоровьем.
Если проблемы с сердечными сокращениями у ребёнка спровоцировал неправильный образ жизни, то необходимо срочно отказаться от всех возможных вредных привычек.
В случае хронических болезней, важно следовать предписаниям врача и, вероятно, лечь в больницу на сохранение
Само по себе это болезненное состояние не является смертельным для плода, но без адекватных мер предосторожности и лечения может спровоцировать фатальные последствия
Возможные риски
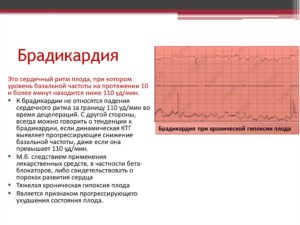
Зависимо от формы брадикардии, состояние может быть безвредным или закончиться гибелью плода. Благоприятный прогноз имеет базальная синусовая брадикардия. Децелерантная в свою очередь крайне опасна и заканчивается гипоксией.
В некоторых случаях наблюдается синусовая брадикардия в пределах 70 ударов, на что плод реагирует нормально и никакой опасности нет, но это редкие исключения. Тяжелые последствия брадикардии:

- врожденные генетические отклонения, включая синдром Дауна;
- недоразвитость плода, атрофия мышечной ткани;
- сердечно-сосудистые заболевания, пороки сердца;
- мертворождение, выкидыш.
Совет! При диагностике брадикардии беременная женщина должна пересмотреть образ жизни и соблюдать все рекомендации врача для нормального вынашивания и рождения здорового ребенка.
Лечится синусовая патология лекарственными средствами, которые вводятся женщине внутривенно. На ранних сроках достаточно введения кальция глюконата, аскорбиновой кислоты, гидрокарботана. Общие рекомендации для беременных.
- Женщина должна регулярно проходит ультразвуковое исследование для контроля состояния плода.
- На время ограничивается физическая активность, женщина соблюдает постельный режим.

- Нормализуется питание, проводится витаминотерапия, в рацион включаются продукты богатые на железо, минералы.
- Прогулки на свежем воздухе, частое проветривание помещения благоприятно сказываются на состоянии плода.
- Лечение сопутствующих заболеваний: часто синусовая брадикардия возникает на фоне обострения хронических недугов, потому после тщательного обследования врач может назначить безопасное медикаментозное и физиотерапевтическое лечение.
- Исключение стрессовых факторов: переживания женщины по поводу своего здоровья и ребенка только усугубляют состояние. Постоянное воздействие раздражителя в виде стресса снижает иммунитет, и тем самым сказывается на состоянии ребенка.
На поздних сроках беременности синусовая брадикардия приводит к тяжелым последствиям, потому многим женщинам показано кесарево сечение. Такие меры принимаются, если плод жизнеспособен и выживет после родов.

Введение лекарственных средств внутривенно эффективно, когда врач установил точную причину отклонения. Таким образом, вещества по кровотоку проникают в утробу, улучшая трофические процессы.
Совет! Внезапная синусовая брадикардия может возникнуть во время родов. В таком случае новорожденному и женщине вводится атропин.
Профилактика
С целью предупреждения патологии во время беременности женщина в период планирования должна принимать витамины, устранить вредные привычки, скорректировать питание и нормализовать психологическое состояние.
В первый триместр беременности нужно регулярно проходить УЗИ. Многие женщины избегают частой диагностики, беспокоясь о негативном влиянии аппаратных методик на плод. Некоторые способы обследования действительно негативно сказываются на внутриутробном развитии, но это не касается ультразвука, и об этом подробно расскажет лечащий врач.
Если на момент беременности случилось серьезное инфекционное поражение, меры принимаются немедленно. Женщина находится под наблюдением врача и проходит назначенный курс лечения.
Хороший отдых и здоровый сон – немаловажные факторы в профилактике аритмии плода. Беременность может нарушить привычный график, потому врач назначает безопасные натуральные успокоительные препараты, занятия гимнастикой, плавание в бассейне, чтобы организм умеренно уставал и был готовым ко сну.
Диагностика
Диагностику брадикардии проводит кардиолог. Для постановки точного диагноза назначаются следующие обследования:
- Анамнез и опрос жалоб пациента (слабость, головокружение, обмороки, физические перегрузки).
- Прослушивание сердечного ритма и подсчет пульса врачом.
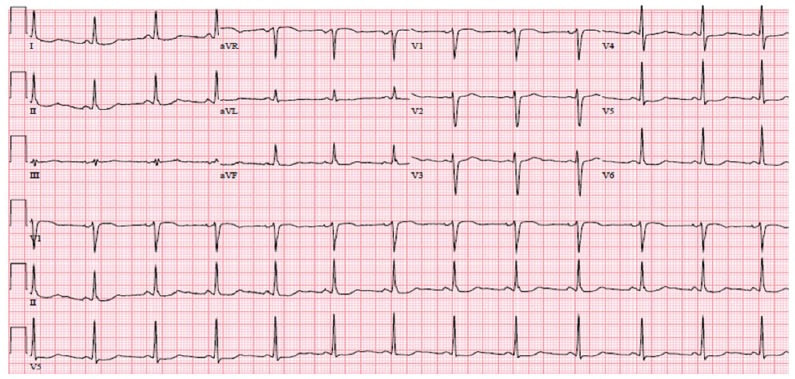
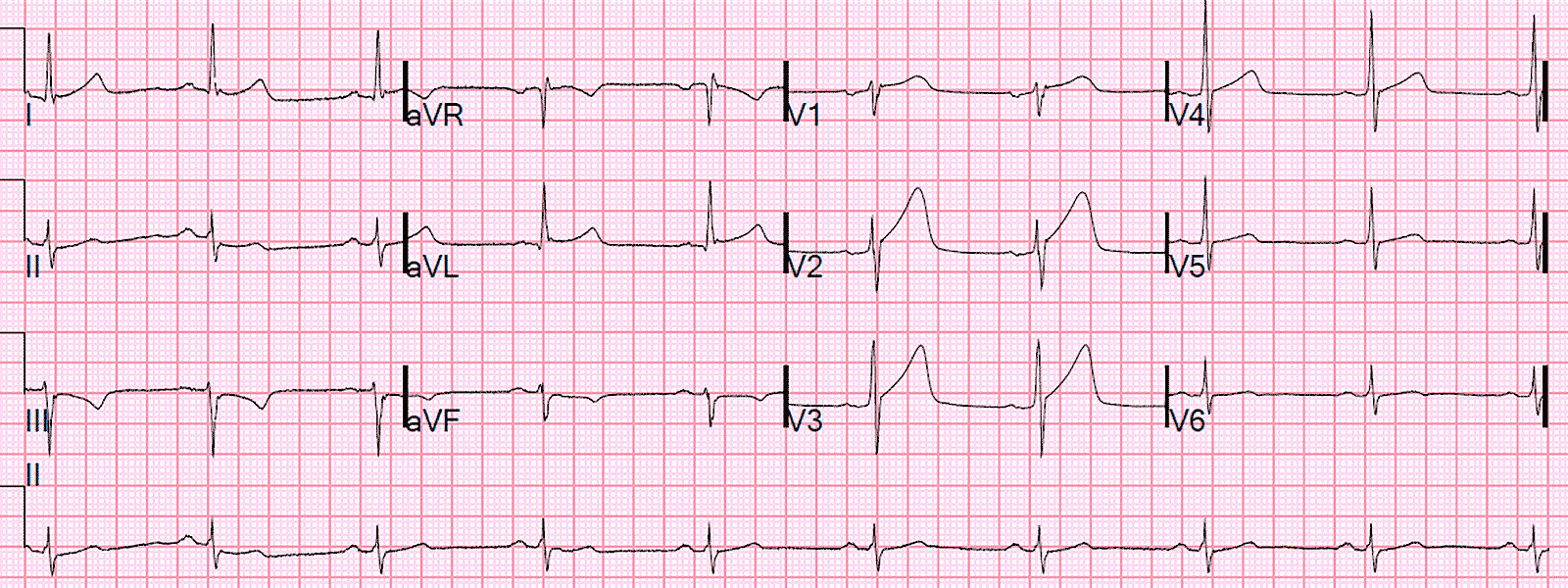
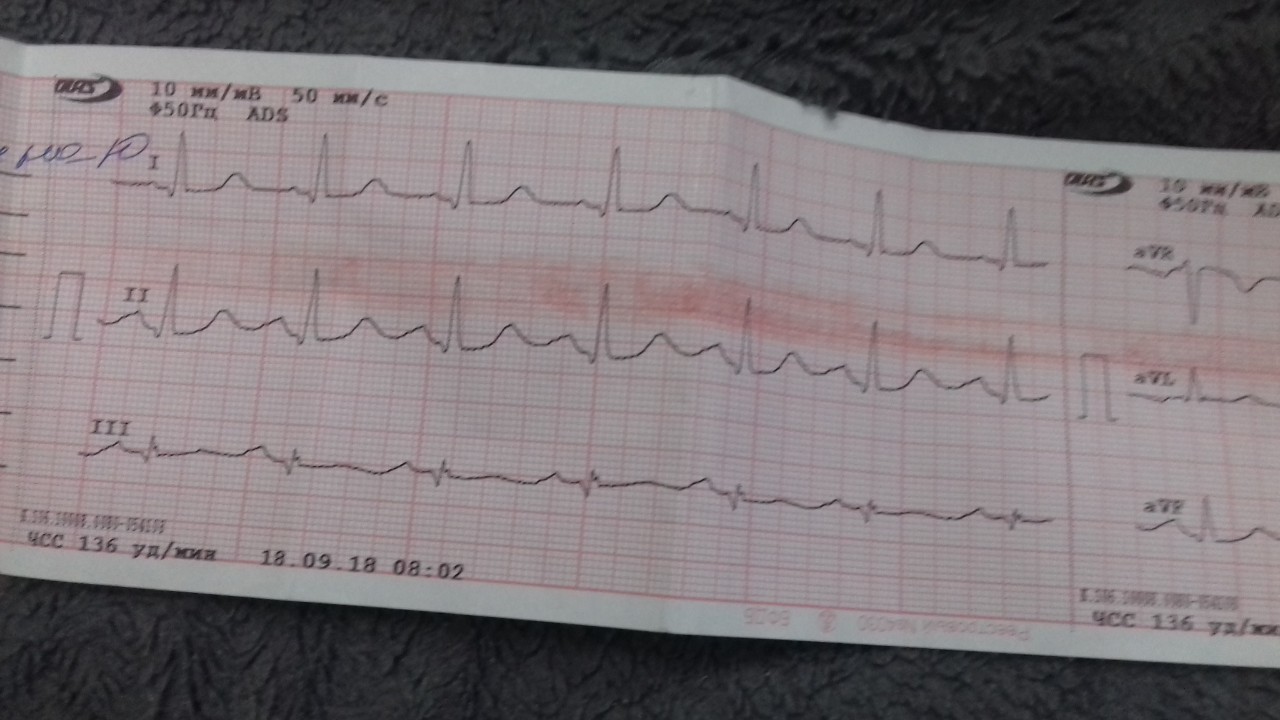
- Данные ЭКГ, которые определяют вид брадикардии (синусовая она или гетеротопная).
- УЗИ, МРТ, что назначаются при подозрении на порок сердца.
- Анализ крови (сдается на выявление нарушений в организме).
- Рентген приводится для исключения ушиба грудной клетки, выявления застоя, изменения размеров мышц сердца.
- Анализы мочи, крови на гормоны.
Симптомы у детей
Не всегда заболевание на начальной стадии проявляется характерными признаками. Симптомы брадикардии у детей зависят от причин развития. Патологии сердца и нервной системы дают яркие симптомы, перенесенные инфекции и стрессы – более смазанные и обратимые. По частоте и интенсивности симптомов говорят о форме развития заболевания.
Легкая форма
Не опасна для жизни и здоровья, часто является нормальным состоянием при астеническом телосложении. Легкая брадикардия у ребенка проявляется лишь замедленным сердечным ритмом. ЧСС на уровне 50-60 ударов при нормальном самочувствии. Возможны проявления усталости после физических нагрузок, бледность кожных покровов, головная боль. Брадикардия у ребенка 10 лет в легкой форме может возникнуть в результате возрастных изменений в организме.
Умеренные проявления
При умеренной брадикардии у ребенка симптомы заболевания проявляются чаще и более выражены. При этом ЧСС больше 40 ударов, но меньше 60, аритмия может отсутствовать. Характерные симптомы:
Все симптомы усиливаются при физической нагрузке. Умеренная синусовая брадикардия у ребенка диагностируется по ЭКГ. Как правило, пациент чувствует себя нормально. Форма заболевания говорит о вероятных функциональных изменениях в организме, требует серьезной диагностики.

Проявление брадикардии сердца
Выраженная
Абсолютная или выраженная синусовая брадикардия у ребенка как диагноз встречается редко и связана с серьезными патологиями всей сердечно-сосудистой системы, эндокринной или нервной.
- ЧСС 40 ударов и меньше;
- аритмия;
- ухудшение памяти;
- плохой аппетит;
- потливость;
- боль в груди;
- отеки мягких тканей;
- головокружение, тошнота.
Выраженная брадикардия у ребенка 7 лет проявляется плохой успеваемостью в школе и быстрой утомляемостью. Такая форма болезни особенно опасна для малышей до 1 года, так как может вызвать задержку дыхания и остановку сердца. Даже единичные случаи снижения ЧСС до 40 ударов являются поводом для назначения медикаментозного лечения и тщательного обследования.
Замедление пульса у плода
Диагноз устанавливают при показателях ниже 110 уд/c. в течение более чем 10 минут. Брадикардия в первом триместре является следствием перенесенной ранее краснухи и других инфекционных заболеваний, облучения, плохой экологии в районе проживания.
Среди причин снижения частоты сердечных сокращений:
- гипоксия плода, сопровождающаяся повышенным содержанием калия и ацидозом,
- сердечные аномалии,
- обвитие пуповиной,
- резус-конфликт,
- задержка развития,
- ранее отслаивание плаценты,
- длительный недостаток кислорода в тканях,
- неправильное расположение в утробе,
- влияние приема лекарственных средств (бета-адреноблокаторов).

До 8-й недели снижение частоты сокращений органа может быть вызвано хромосомными аномалиями (синдром Дауна, Эдвардса) и пороками развития. Для диагностики используют «двойной тест», биопсию хориона, амниоцентез.
Иногда брадикардия является вариантом нормы: возникает после родов и сопровождается достаточным насыщением кислородом.
Виды патологии:
- низкий базальный уровень ЧСС,
- затяжное снижение частоты ритма с повторными эпизодами,
- истинная брадикардия.

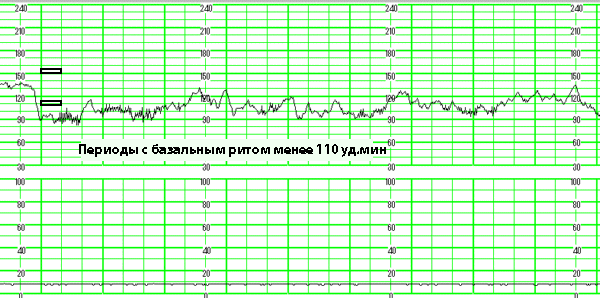
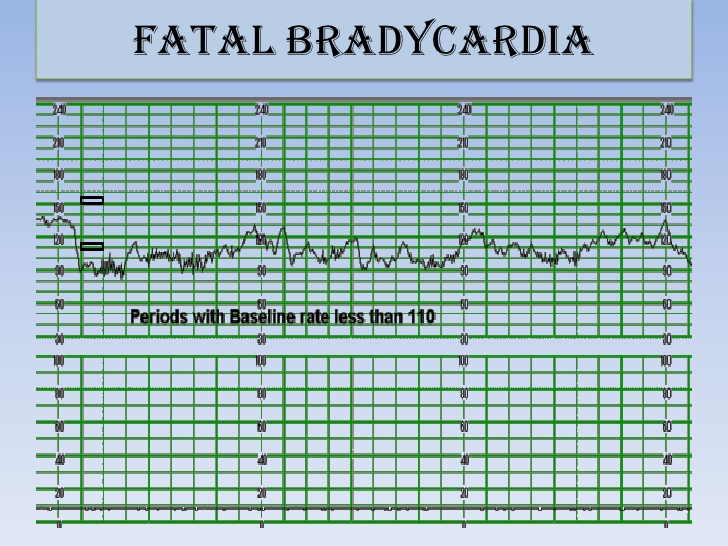
Наименее безобидна базальная брадикардия. Ее регистрируют при снижении ЧСС до 110 уд./мин. При назначении компенсаторной терапии изменения обратимы. Причины подобного состояния в гипотонии беременной, сжатии головы ребенка. Базальная брадикардия с ЧСС 80 ударов в минуту может сопровождать полную блокаду органа.
Децелерация устанавливается при определении ЧСС 110-120 уд.мин. в течение 60 секунд. Разновидностью патологии является синусовая брадикардия. Количество регистрируемых ударов составляет 70 уд./мин. Лечение проводят в стационаре, пациентке назначают полный покой до родов. Риск замирания беременности достаточно высок.
Среди причин истинной брадикардии выделяют:
- гипотермию матери,
- гипотензию,
- гипогликемию,
- сдавливание пуповины,
- ЦМВ- инфекцию.
Длительное урежение частоты сокращений сердца в конце родоразрешения не классифицируется как патологическое отклонение, если:
- беременная не в группе риска,
- сбои ритма не происходили в первом и втором периоде,
- сохранена вариабельность ритма.
Это важно! Косвенно о брадикардии может свидетельствовать любое нарушение в шевелении плода (учащение или замедление). Необходимо обязательно сообщить об этом врачу
Как выявить замедление сердца?
Брадикардия матери и плода проявляется через симптомы кислородного голодания. При этом беременная сталкивается со следующими недомоганиями:
- со слабостью;
- с головокружением;
- с головной болью;
- с шумом в ушах;
- с одышкой;
- с пониженным давлением;
- с болью в груди.
Аномалия, которая затронула исключительно плод, не сказывается на материнском самочувствии. Ее можно выявить лишь с помощью современных методов диагностики.
Что покажет аускультация?
После 18-20 недели каждый осмотр у акушера-гинеколога включает в себя аускультацию — прослушивание сердца эмбриона с помощью специального стетоскопа, полой трубки из дерева или металла. Чтобы услышать сердцебиение будущего ребенка, врач действует следующим образом:
- Прикладывает один конец стетоскопа к животу беременной и припадает ухом к другому концу устройства.
- Находит точку, в которой сердцебиение плода отчетливо прослушивается.
- Засекает минуту, в течение которой считает сердечные удары плода.
Минус аускультации в ее неточности: диагностике может помешать множество факторов, включая материнское ожирение и повышенную двигательную активность плода при обследовании.
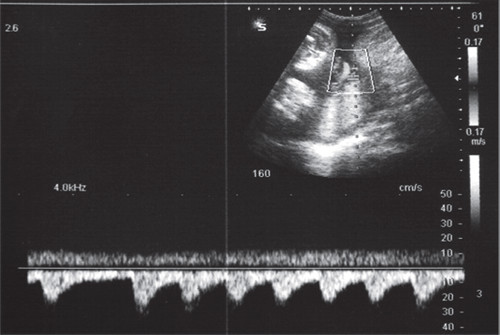
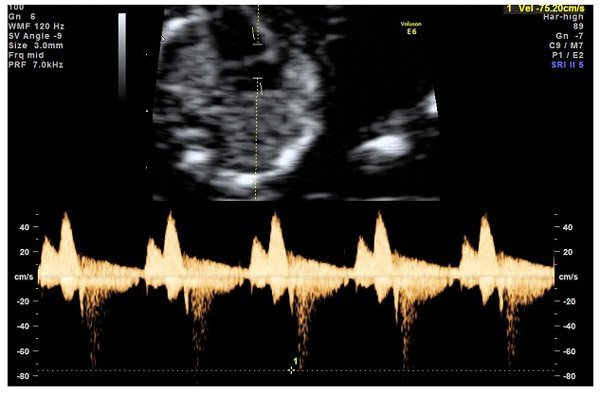
УЗИ сердца
Инструментальные методы, такие как ультразвуковая диагностика, позволяют провести более точное исследование. При этом используют специальный датчик, который прикладывают к животу беременной или вводят трансвагинально. Он передает на экран данные, которые расшифровывает специалист.
 На замедленный пульс при УЗИ сердца плода указывают следующие нарушения:
На замедленный пульс при УЗИ сердца плода указывают следующие нарушения:
- замедленные движения эмбриона;
- судороги;
- остановка движения эмбриона.
Редкое дыхание или сердцебиение, а также их периодическая остановка, также свидетельствуют о брадикардии. УЗИ можно проводить уже с 3-5 недели беременности.
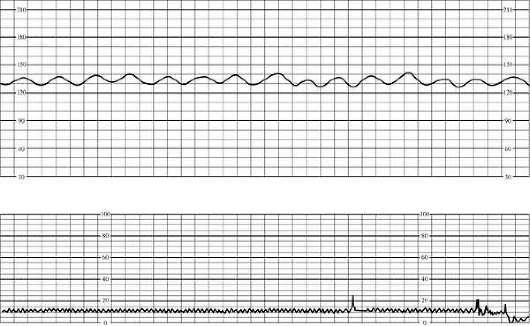
КТГ и другие методы диагностики
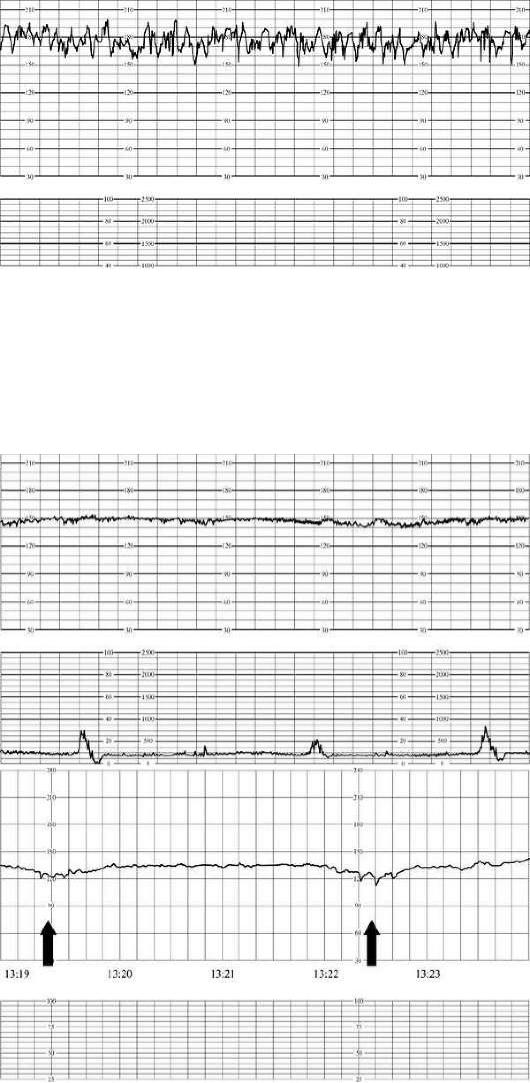
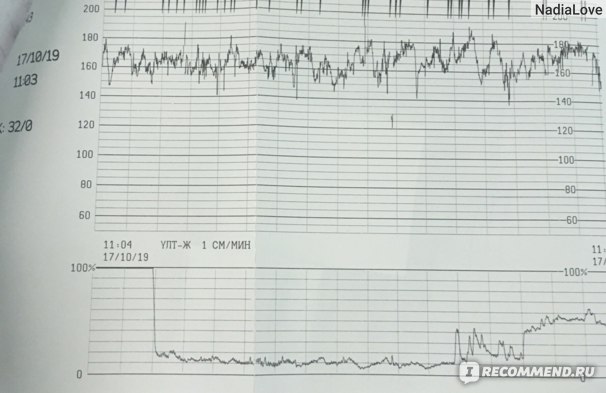
Кардиотокографию используют для диагностики с 32 недели беременности. Суть КТГ — запись и сопоставление пульса будущего ребенка с частотой маточных сокращений. Результаты исследования расшифровывают следующим образом:
- 8-10 баллов — состояние плода в норме;
- 6-7 баллов — имеет место легкая брадикардия;
- 6 баллов и меньше — плод в тяжелом состоянии.
Еще один эффективный способ выявить недуг — фоно-электрокардиография, при которой записывают и анализируют электроимпульсы сердца. Этот метод представляет собой сочетание ЭКГ с фонокардиографией — прослушиванием сердечных шумов.
Когда прибегают к ЭКГ?
К электрокардиограмме прибегают, если беременность протекает с нарушениями или существует угроза каких-либо аномалий. Со стороны эмбриона выделяют следующие показания:

- задержка развития;
- сердечные патологии, диагностированные ранее;
- подозрение на патологии развития.
ЭКГ проводят беременным, которые старше 38 лет или прежде рожали детей с пороками развития. Также со стороны матери существуют следующие показания:
- гипотиреоз;
- гипертиреоз;
- сахарный диабет;
- сердечно-сосудистые недуги;
- тяжелые инфекции.
На брадикардию указывает появление зубца P на кардиограмме, а также значительный интервал T-P и P-Q. Самые точные данные получают, проводя ЭКГ на 18-24 неделе беременности.
Нормы на разных сроках беременности
Норма ритма сердца эмбриона составляет 110-170 уд./мин. Показатели отличаются на разных сроках вынашивания в зависимости от его развития. Количество проводимых измерений увеличивается, если оно замедленное. Превышение называется тахикардией, редкое сердцебиение у плода – брадикардией.
Знаете ли вы! В начале вынашивания ребенка норма ритма относительна. Перед врачами стоит задача убедиться в отсутствии замершей беременности.

Числовой показатель может колебаться в пределах нормального значения в зависимости от размера эмбриона на одинаковом сроке у разных женщин. К примеру, если его длина в границах 5 мм, то оптимальное значение составляет 100 уд./мин. При больших размерах ЧСС равняется 120—130 ударам.
В последнем триместре для диагностики патологии или уровня развития плода возможно определение положения миокарда и особенностей пульса (слабое или ритмичное сердцебиение).
Таблица соответствия ударов сердца по неделям:
Как видно из приведенных данных, в первом триместре наблюдается рост числовых показателей. После закладки нервной системы, наоборот, происходит снижение цифр.

Интересный факт! На величину параметров оказывают влияние физиологические особенности роженицы, ее эмоциональное состояние, генетический фактор.
Главным показателем нормы являются нижняя граница – 85, верхняя – 200 уд/мин.