Традиционное лечение

Терапия должна быть комбинированной. Лекарства от аритмии сердца подбирают в зависимости от типа патологии и результатов диагностики. Пациенту обычно назначаются такие средства:
- Седативные: «Ново-пассит», «Персен», настойки валерианы или пустырника. Они снимают нервное напряжение, способствуют нормализации сна.
- Блокаторы натриевых каналов: «Новокаинамид», «Лидокаин». Они стабилизируют клеточные мембраны сердечной мышцы. Снижается возбудимость клеток сердца.
- Бета-блокаторы: «Метопролол». Эти лекарства уменьшают силу и частоту сокращений сердца.
- Блокаторы кальциевых каналов: «Верапамил». Эти лекарства контролируют транспорт ионов, необходимых для нормальной сократительной работы органа.
- Транквилизаторы: «Диазепам», «Седуксен». Они назначаются в сложных случаях и являются рецептурными препаратами.
- Препараты для улучшения метаболических процессов и проводимости сердца: «Пульснорма», «Хинидин».
- Сердечные гликозиды: «Дигоксин».
Также пациентам могут понадобиться средства для нормализации артериального давления, комбинированные и витаминные препараты. Самостоятельно можно принимать только те лекарства, которые указаны в терапевтической схеме. При этом нужно обязательно соблюдать назначенную дозировку. Антиаритмические препараты следует принимать постоянно.
Гимнастика при аритмии сердца тоже дает положительный результат. Она улучшает кровообращение, повышает выносливость организма. Пациенту обычно рекомендуется простая ходьба, плавание, бег трусцой. Физическая нагрузка должна быть дозированной. На первых этапах лечения она должна быть щадящей. Постепенно нагрузку можно увеличивать, но в щадящих дозах
Во время выполнения упражнений важно следить за давлением, пульсом и общим самочувствием
Аритмия сердца у ребенка лечится достаточно трудно, так как маленькому пациенту можно использовать лишь ограниченное количество препаратов.
Что принимать от аритмии сердца, уже понятно, но лекарственные средства не всегда могут помочь. Если консервативная терапия не дала положительного эффекта, то человеку назначается хирургическое вмешательство. Существуют такие виды операций:
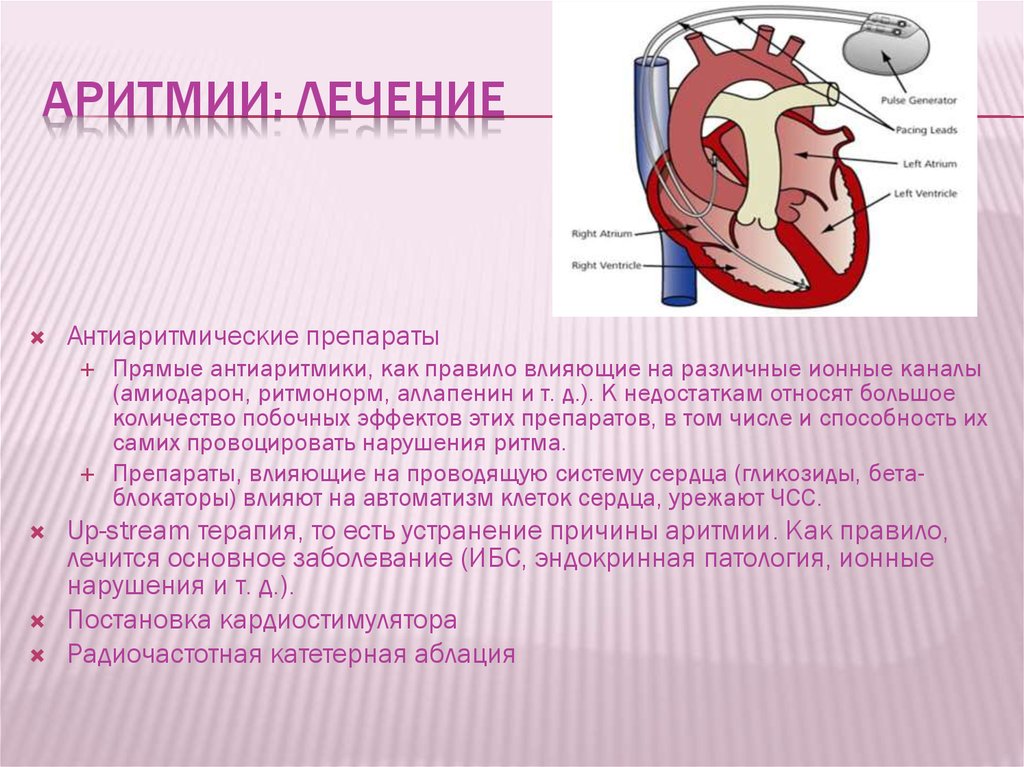
- Установка электрического кардиостимулятора. Он необходим человеку с ярко выраженной брадикардией, если пульс слабо прослушивается, а ритм сердца очень слабый. Как только орган перестает нормально выполнять свои функции, аппарат включается и посылает дополнительные электрические импульсы. Если сердце работает нормально, то устройство отключается. Со временем аппарат требует замены элемента питания.
- Имплантация миниатюрного дефибриллятора. Устройство такого типа способно предупредить летальный исход вследствие фибрилляции или тахикардии желудочков. Устанавливают его под кожу и мышечную ткань. В будущем требуется замена батарейки.
- Катетерная радиочастотная абляция. Посредством катетеров с электродами, вводимых в патологическую область, ее ткани разрушаются.
Оперативное вмешательство назначается только в том случае, если лекарственные средства не дают эффекта, а сама мышца деградировала.
Воздействие на аритмию
Самым худшим способом лечения аритмий считается совет знакомых, ведь противоаритмические препараты требуют индивидуального подбора, который зависит от формы аритмии, ответа организма больного на лечебные мероприятия, наличия сопутствующих заболеваний и просто своей собственной чувствительности к лекарству. Одному идет одно, другому-другое, поэтому назначать или советовать может только специалист в этих вопросах. Однако на некоторых лекарствах все же следует остановиться, поскольку пациенты следят за новинками и очень интересуются их фармакологическим действием.
Многие больные с мерцательной аритмией (фибрилляция предсердий) для профилактики ишемических инсультов и тромбоэмболий постоянно принимают таблетки варфарина (антикоагулянт непрямого действия). Но в последнее время в этих же целях особой популярностью стал пользоваться препарат Продакса, лечебный эффект которого несколько выше, чем варфарина. Переходить на него или остаться с варфарином тоже следует решить с лечащим врачом, поскольку если выше эффект, то, скорее всего, и выше цена. А здесь больному уже никто не указ.
Второй метод лечения, обсуждаемый в кругах, имеющих аритмию – кардиостимуляция. Временная или постоянная? Временный кардиостимулятор предназначен для экстренных случаев. Переходить на постоянный искусственный водитель ритма или нет – скажет врач, ведь это зависит от показаний (форма аритмии) и состояния больного. Обычно постоянный кардиостимулятор устанавливается при неподдающейся медикаментозному лечению мерцательной аритмии, синдроме дисфункции синусового узла, атриовентрикулярной блокаде (при выраженной брадикардии).
При МА (фибрилляция предсердий – тахисистолическая форма), синдроме W-P-W, сердечной недостаточности, пароксизмальной тахикардии показан малоинвазивный безопасный метод хирургического лечения, называемый радиочастотной абляцией (катетерная абляция). Осуществляется РЧА путем небольших проколов, минимально травмируя больного и его сердца. Операция, в ходе которой убираются патологические очаги, препятствующие прохождению импульсов, проходит в соответствии с новейшими компьютерными технологиями под контролем рентгенологического оборудования. Об этом способе лечения подробно написано на нашем сайте, поэтому интересующиеся люди могут ближе познакомиться с методом РЧА.

Процесс радиочастотной абляции

После абляции: хаотичные импульсы не могут попадать в полость предсердия
Помощь при приступе
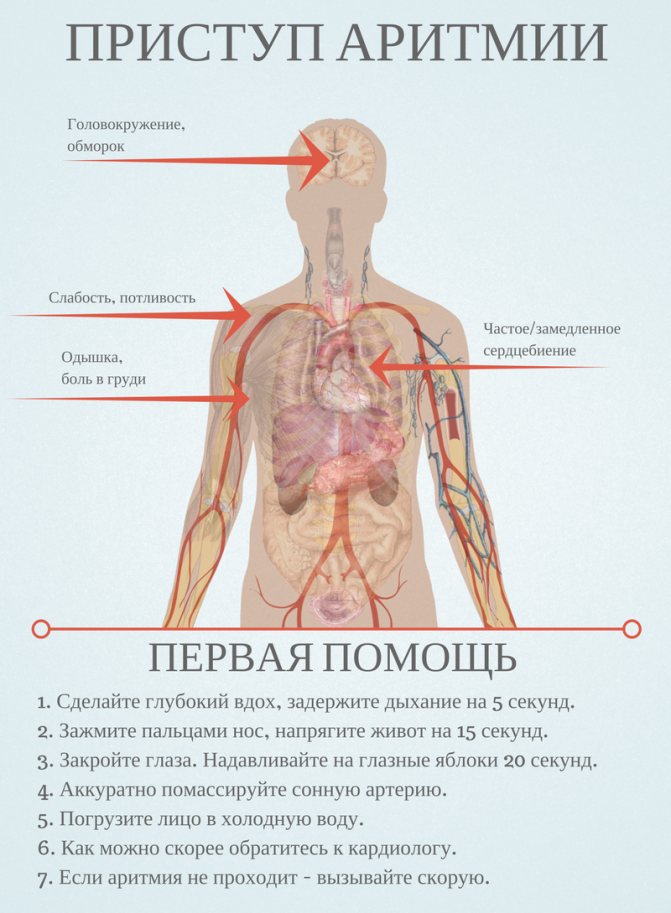
Иногда возникает внезапный приступ аритмии. Как снять его в домашних условиях?
Дома, в аптечке, должны быть следующие препараты от аритмии: панангин, анаприлин, миорелаксанты (реланиум, седуксен) и народные средства (настойка боярышника, тысячелистника и др.).
Первая помощь при аритмии сердца проводится незамедлительно, сразу после первых признаков начала приступа. Она имеет весьма ограниченный характер. До приезда скорой помощи в первую очередь необходимо успокоить больного и помочь ему поменять положение тела
Важно лечь горизонтально. Одним из способов купирования приступа аритмии является рвота (пальцами вызывается рвотный рефлекс)
Все остальные манипуляции осуществляет только врач скорой.
Часто, оставшись в одиночестве, больной чувствует, что у него начинается аритмия. Что делать тем, кто вынужден справляться с приступом без поддержки со стороны?
Во время приступа выпить успокоительные средства – корвалол или валокордин. Расстегнуть стесняющую одежду и сесть около раскрытого окна, расслабиться. Если приступ не купируется, вызвать скорую помощь.
К какому врачу обратиться
Изучением природы аритмии, ее диагностикой, лечением и профилактикой занимается врач-аритмолог. При этом в большинстве клиник нет отдельной специализации по аритмологии, поэтому больных с нарушением ритма принимает кардиолог.
Функциональной диагностикой расстройств сердечного ритма занимает врач соответствующей специализации. С его помощью проводиться УЗИ, электрокардиография, а при необходимости — холтеровское мониторирование.
Наличие сопутствующей патологии может потребовать дополнительной консультации врачей смежных специальностей. Это может быть врач-эндокринолог, который занимается лечением щитовидной железы, или гинеколог, помогающий при патологическом течении климакса. Успешное лечение основного заболевания нередко позволяет справиться с приступами аритмии.
Неэффективность консервативной терапии является показанием к направлению больного на консультацию к кардиохирургу, который решает вопрос о необходимости радиочастотной абляции патологического очага. Также может проводится операция по имплантации кардиостимулятора.
Опасные нарушения ритма
Пароксизмальная тахикардия. При этом заболевании сердечная мышца в течение некоторого периода времени сокращается очень быстро и недостаточно эффективно. Приступы пароксизмальной тахикардии обычно купируются (прекращаются) самостоятельно и в редких случаях требуют врачебного вмешательства.
Экстрасистолия. Когда между обычными сокращениями сердца с той или иной периодичностью возникают дополнительные — экстрасистолы. В зависимости от тяжести течения экстрасистолия требует консервативного или хирургического лечения, при редких экстрасистолах их лечение не проводится.
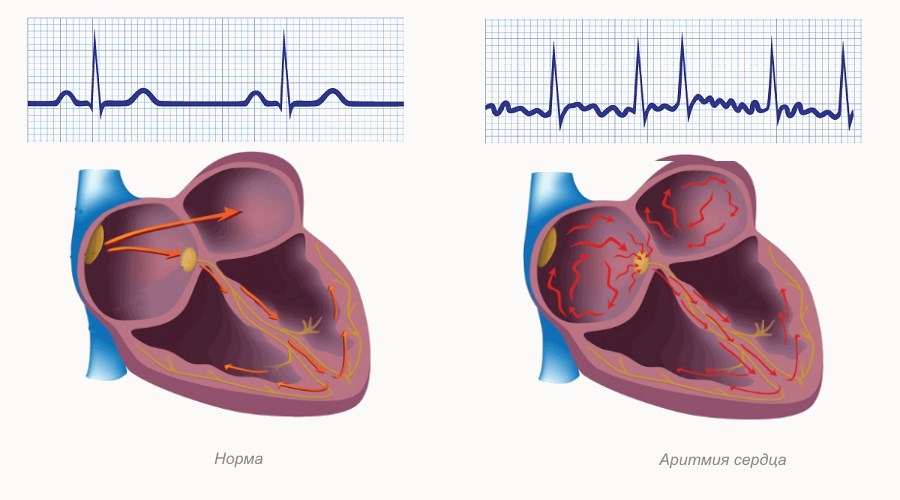
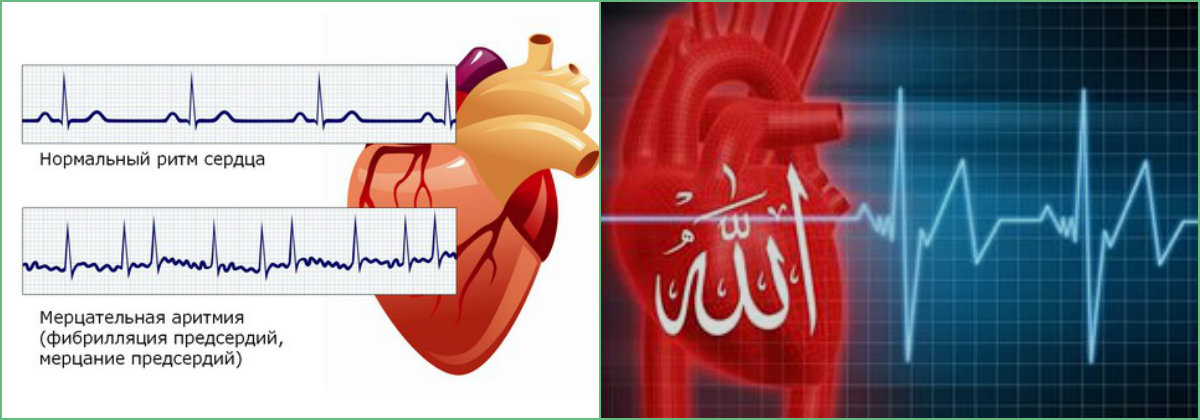
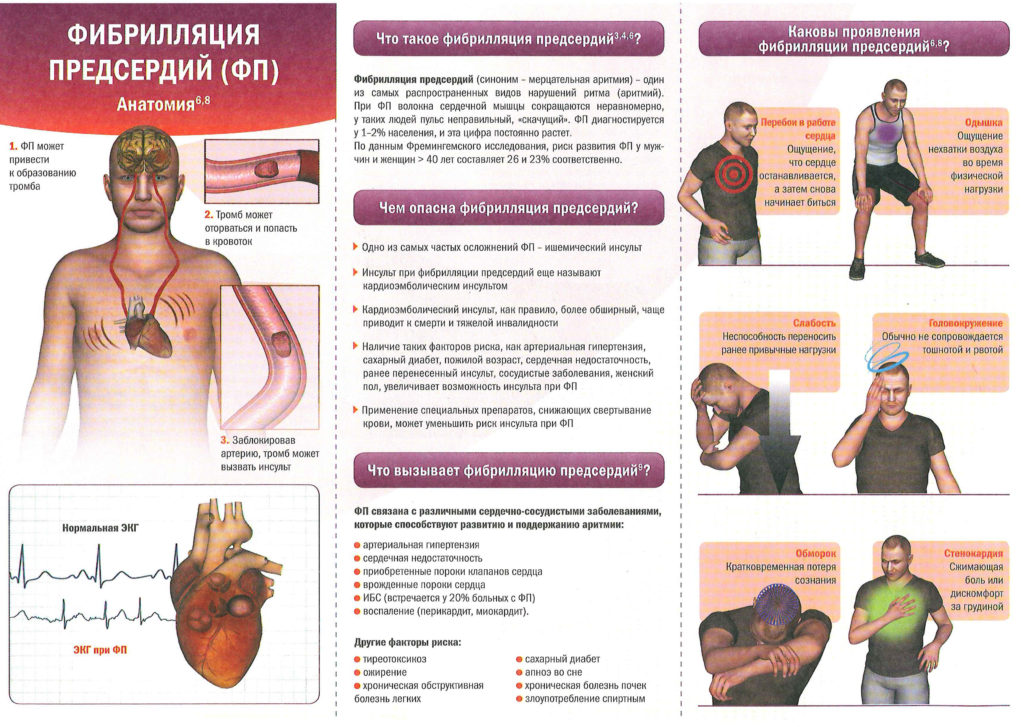
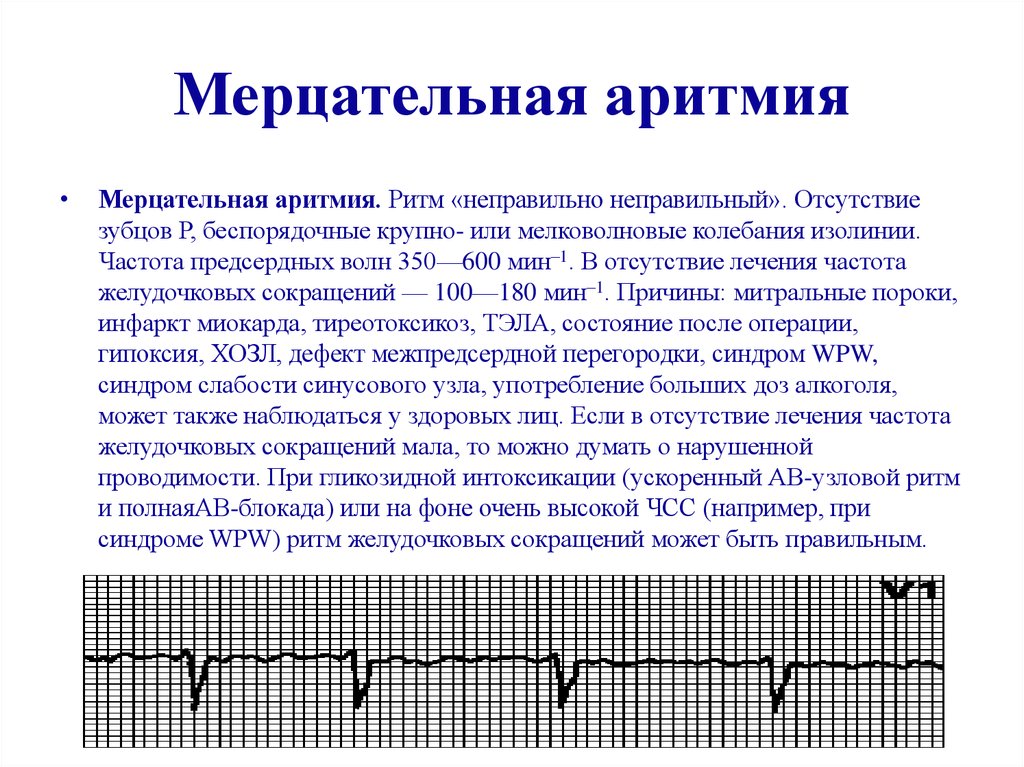
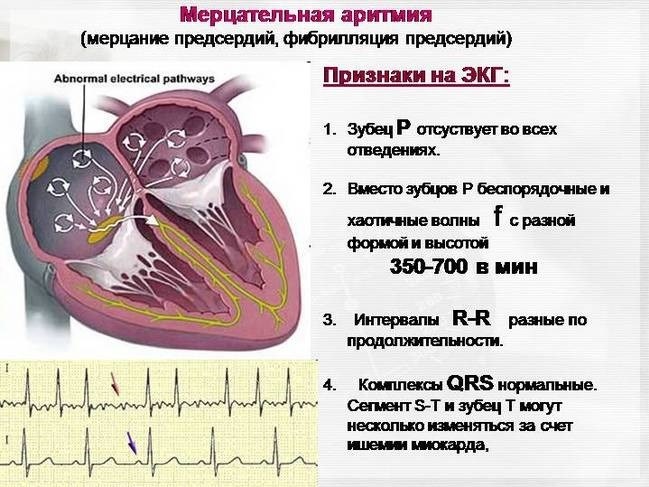
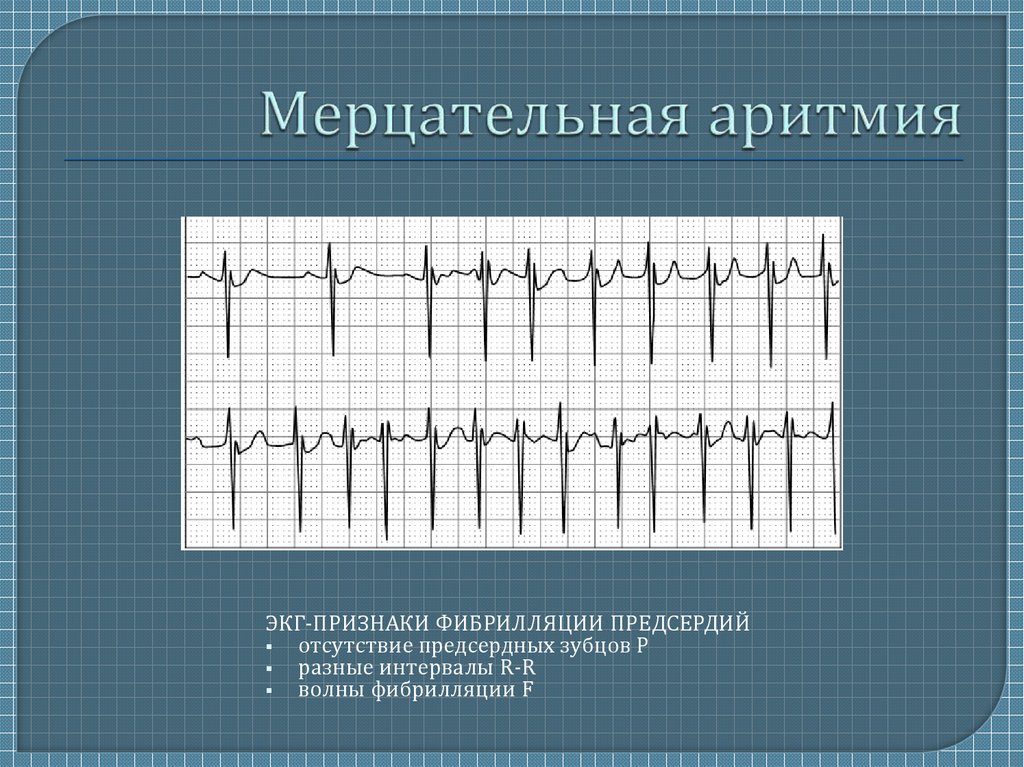
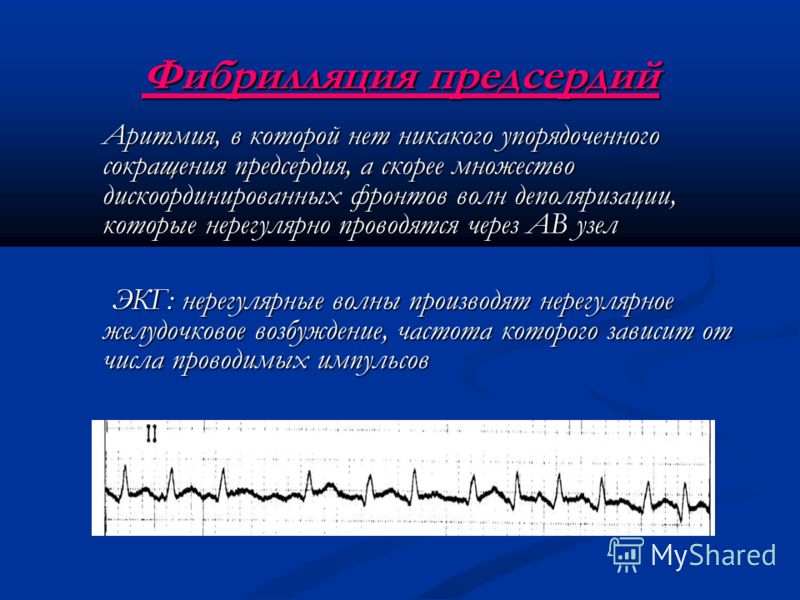
Мерцательная аритмия. При данном виде нарушения ритма возникают приступы (пароксизмы) крайне быстрого (250–700 в минуту) и поверхностного сокращения предсердий, которые нерегулярно передаются на желудочки. Мерцательная аритмия — показание к постоянному базисному лечению вне приступов и экстренной терапии, вплоть до электроимпульсной терапии во время пароксизмов.
Чем опасна аритмия сердца, вызванная нарушением образования импульса? Подобные нарушения непосредственно не могут привести к смерти человека. Во время приступа пароксизмальной тахикардии или во время экстрасистол нарушается гемодинамика. Сердце неполноценно перекачивает кровь, возникает обратный ток (регургитация), завихрение крови внутри камер сердца. Регургитация ее внутри полостей сердца вызывает локальное нарушение свертываемости и образование мелких тромбов на сердечных клапанах и стенках желудочков и предсердий. Со временем тромбы отрываются от поверхности и с током крови разносятся в различные органы, вызывая ишемический инсульт, инфаркт и тромбоэмболию легочной артерии — состояния, во многих случаях заканчивающиеся летальным исходом.
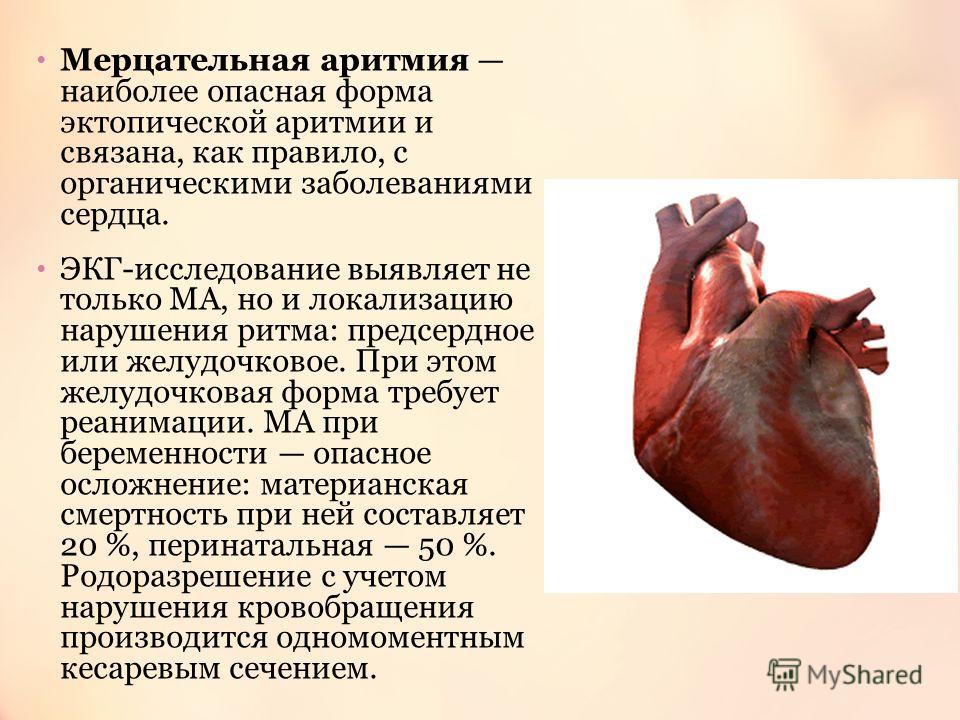
Мерцательная аритмия также приводит к образованию внутрисердечных тромбов, тромбообразование тем более выражено, чем длительнее приступ аритмии и чем чаще сокращаются отделы сердца. Но мерцательная аритмия опасна не только из-за образования этих кровяных сгустков. При мерцании предсердий значимо нарушается гемодинамика: во время хаотических, ускоренных сокращений кровь из предсердий не поступает в желудочки в нужном объеме и не выталкивается сердцем в сосуды. Из-за этого нарушается кровоснабжение всех органов и систем, в первую очередь головного мозга.
Причины возникновения
Приступы аритмии сердца появляются вследствие нервного перенапряжения или постоянных стрессовых ситуаций. Спровоцировать их могут и такие причины:
- Наследственная предрасположенность.
- Погрешности в питании.
- Курение и злоупотребление алкоголем.
- Наличие рубцов в тканях сердца, которые нарушают его проводимость.
- Ведение пассивного образа жизни.
- Плохое кровообращение, вследствие которого меняется клеточная способность к произведению и проведению электрических импульсов.
- Порок сердца или другие заболевания органа.
- Климакс.
- Проблемы с метаболическими процессами.
- Травмирование сердечной мышцы или ее отмирание (в этом случае путь распространения импульсов меняется).
- Изменение показателей электролитов.
- Инфекционные и грибковые заболевания.
- Поражения ЖКТ.
- Заболевания головного мозга.
- Переедание.
- Возраст.
- Сахарный диабет.
- Применение сильных препаратов или стимулирующих веществ.
- Сильная интоксикация организма химическими веществами, алкоголем.
- Хирургическое вмешательство (как осложнение).
Аритмию сердца, что это такое было рассказано ранее, провоцирует резкая смена температуры тела, постоянная усталость, любой инфекционный очаг в организме. Если своевременные меры по лечению болезни не будут приняты, то она приобретет хроническую форму.
Чем опасна аритмия сердца?
Сердцу здорового человека характерна определенная частота сердечных сокращений (ЧСС) и синусовый ритм. Существуют периоды напряжения сердечной мышцы и периоды расслабления, вызванные воздействием электрических импульсов, которые возникают в сердце через некоторые промежутки времени.
Если наблюдаются отклонения от нормы и происходит сбой ЧСС, то наступает аритмия. Все функции сердца нарушаются из-за сердечной аритмии и это, естественно, отрицательно сказывается на настроении и самочувствии больного.
В медицинской практике встречается синусовая и мерцательная аритмии, экстрасистолия, сердечная блокада, которые по-разному влияют на организм и имеют разную степень опасности для человека. Поэтому, чтобы ответить на вопрос, чем опасна аритмия сердца, в первую очередь необходимо точно знать свой диагноз.
Чем опасна аритмия сердца человека?
Кроме вида аритмии, еще есть ряд факторов в виде патологий, которым сопутствует аритмия
Чтобы дать ответ на поставленный вопрос, важно знать продолжительность такого явления в организме, возраст больного и клиническую выраженность заболевания
Синусовая аритмия на первый взгляд кажется не опасной. Встречается такой вид аритмии чаще всего в детском и подростковом возрасте. Патологическое нарушение ритма приводит к сердечной недостаточности, вот чем опасна аритмия сердца у детей. Кроме того, синусовая аритмия может возникать из-за нервного перенапряжения и не требовать особой терапии, но в то же время может быть сопутствующей таким заболеваниям, как инфекционные заболевания, опухоль мозга, заболевания центральной нервной системы и проявляться вследствие недостатка кровообращения.
Самым опасным видом аритмии является блокада сердца. она может спровоцировать ишемию мозга, а при длительной блокаде сердца (более 5 мин.) наступает летальный исход.
Чем опасна мерцательная аритмия сердца?
Достаточно распространенная форма аритмии, которая может привести к тяжелым последствиям – ишемическому инсульту, часто заканчивающегося смертью больного.
При длительном и тяжелом течении экстрасистолическая пароксизмальная тахикардия может вызвать сердечную недостаточность, а иногда вплоть до коллапса и смертельного исхода.
Если отсутствует правильное лечение, аритмия, а особенно мерцательная более чем в 5 раз повышает риски появления легочной тромбоэмболии, инсульта и других очень опасных заболеваний.
Аритмия сердца чем опасна, должен знать каждый человек, у которого есть патологические нарушения сердечнососудистой системы и другие хронические заболевания, способствующие появлению аритмии. При проявлении симптомов аритмии следует обратиться к кардиологу для того, чтобы врач назначил соответствующее лечение.
Симптомы сердечной аритмии следующие:
- отдышка;
- головокружение;
- внезапная слабость;
- ощущение сбоя и замирание сердца;
- чувство сдавливания в области груди.
Сердечный ритм следует контролировать также тщательно как показатель артериального давления, так как симптомы разных видов аритмии могут быть одинаковыми с симптомами других, зачастую очень опасных заболеваний.
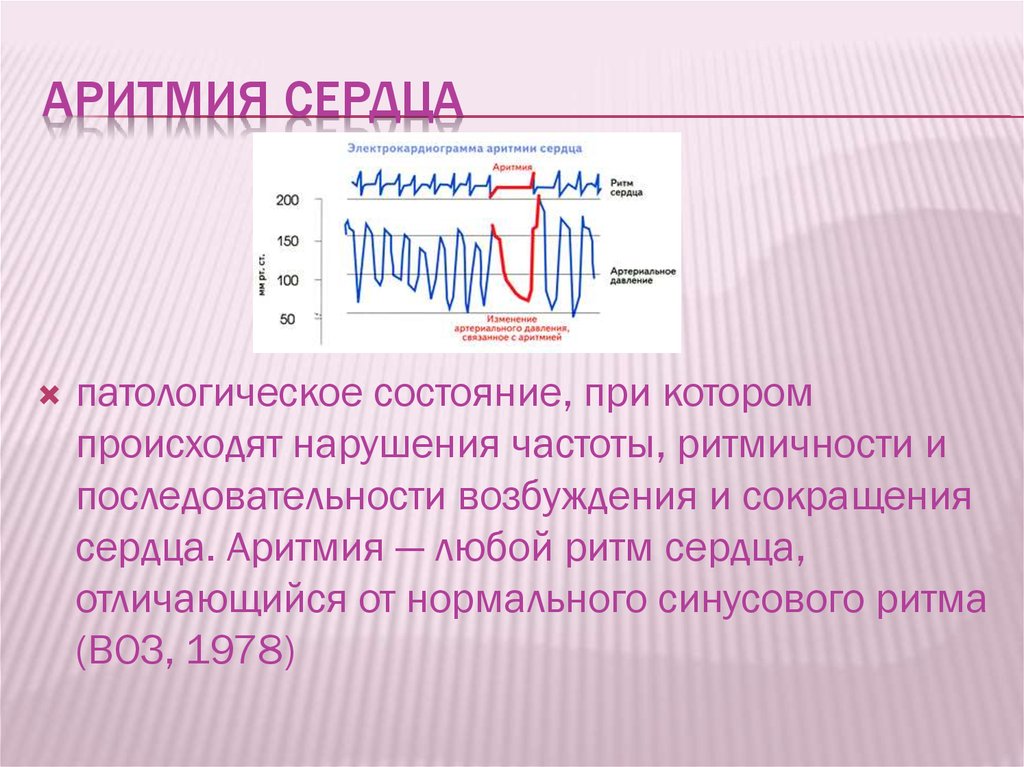
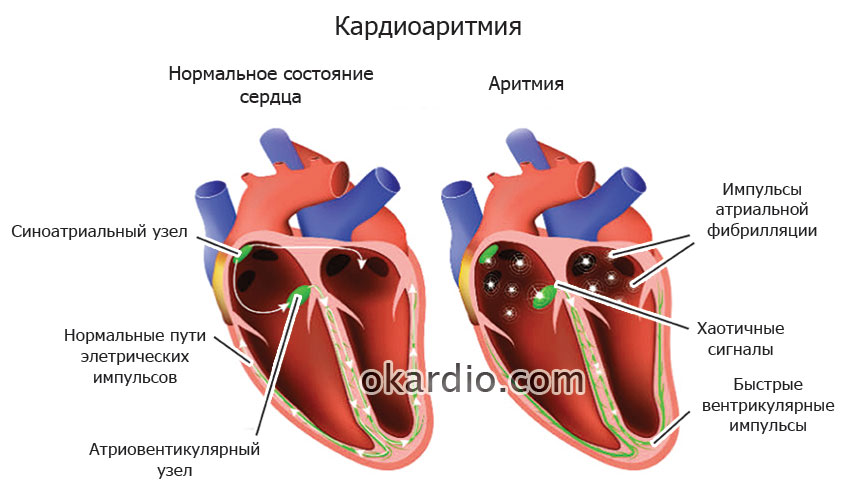
Какие существуют виды аритмии?
Аритмии сердца — группа сердечных патологий, различающихся по этиологии, клиническим проявлениям и течению. Но объединяет их одно — наличие последствий разной степени тяжести. Медицине известны несколько сотен проявлений аритмии, что сигнализирует о страшной патологии сердечно-сосудистой системы. К таким проявлениям относятся:
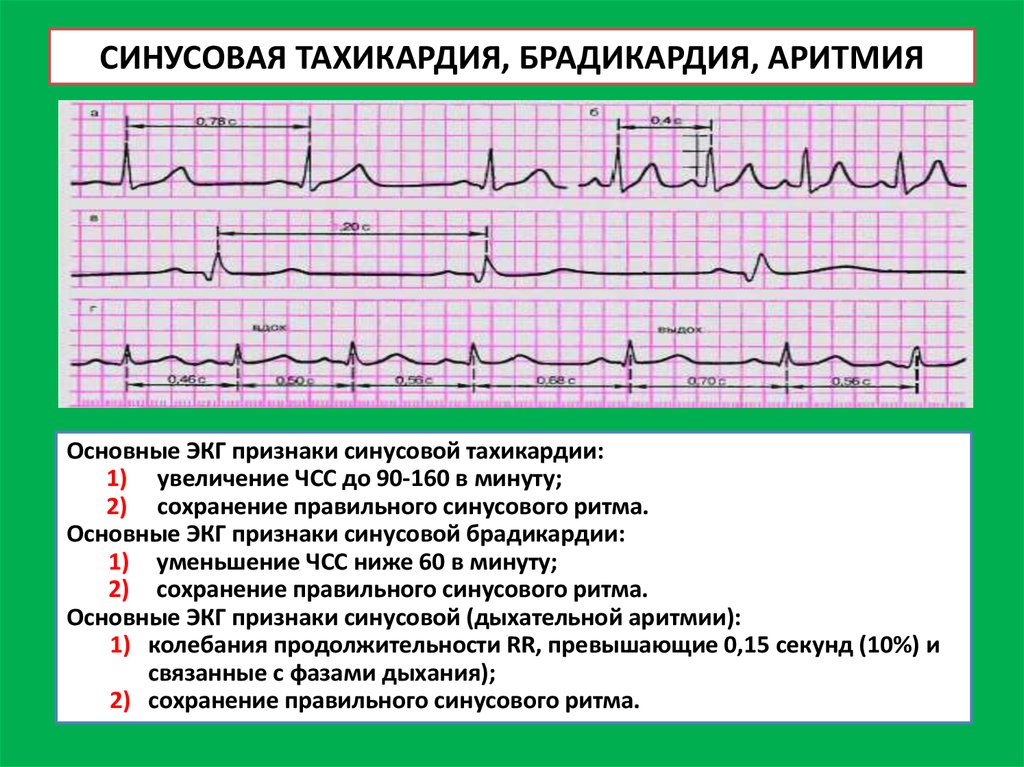
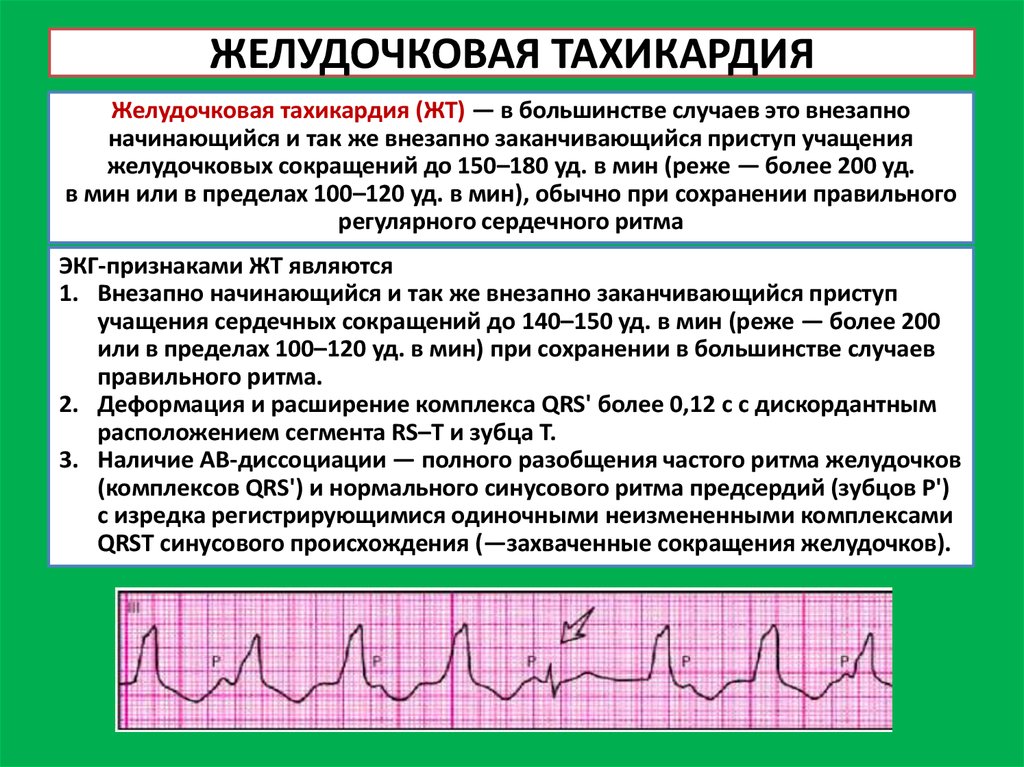
- тахикардия (синусовая, пароксизмальная, желудочковая и фибрилляция);
- брадикардия (в том числе синусоидальная брадикардия);
- мерцательная и синусовая аритмия;
- экстрасистолия;
- блокада сердца.
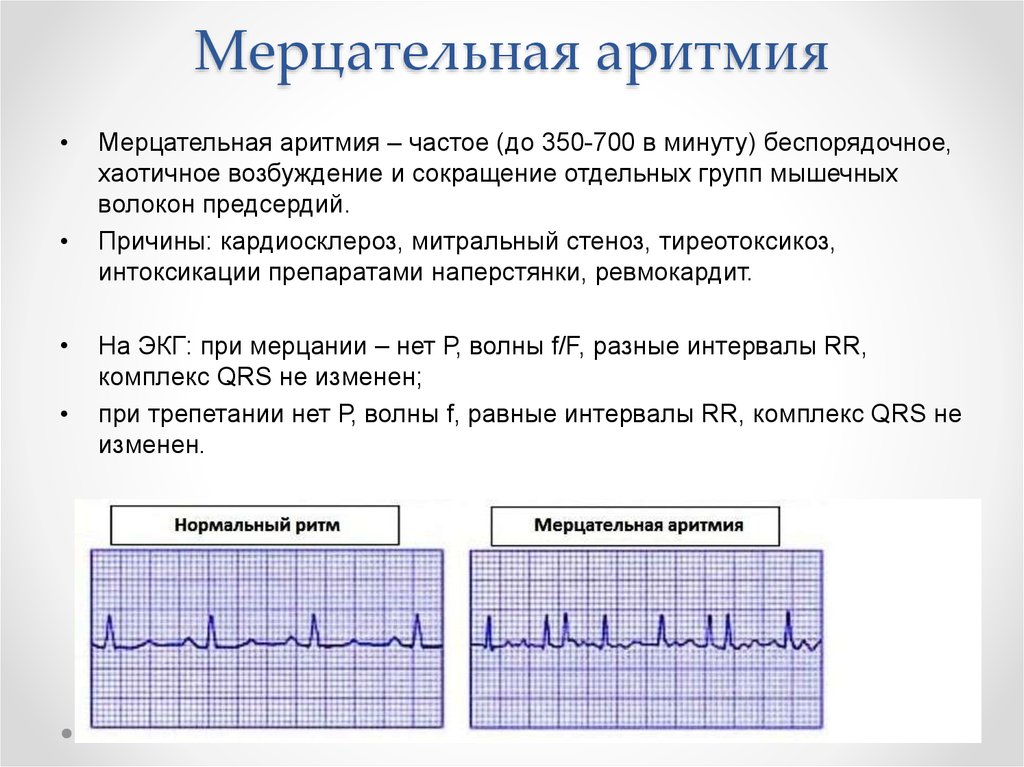
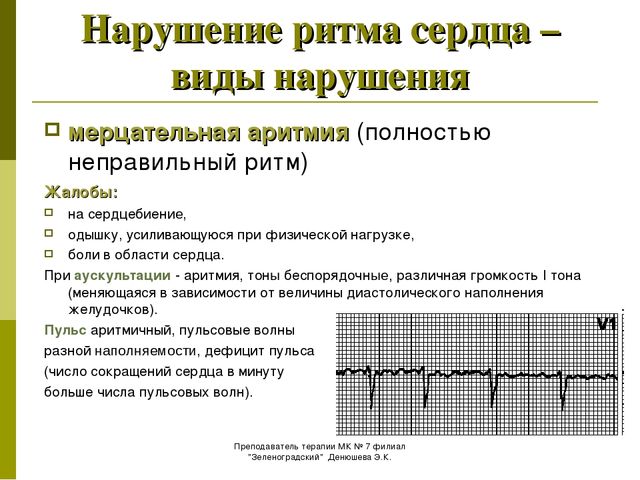
Мерцательная аритмия
Мерцательная аритмия сердца — одна из опасных разновидностей патологии, когда наблюдаются резкие скачки от бешеного до спокойного ритма миокардической мышцы. Нередко требуется госпитализация. Клиническая картина мерцательного вида включает спазмы в области сердца, ишемию, тошноту. Человеку становится страшно за свою жизнь. Ишемия может спровоцировать инфаркт.
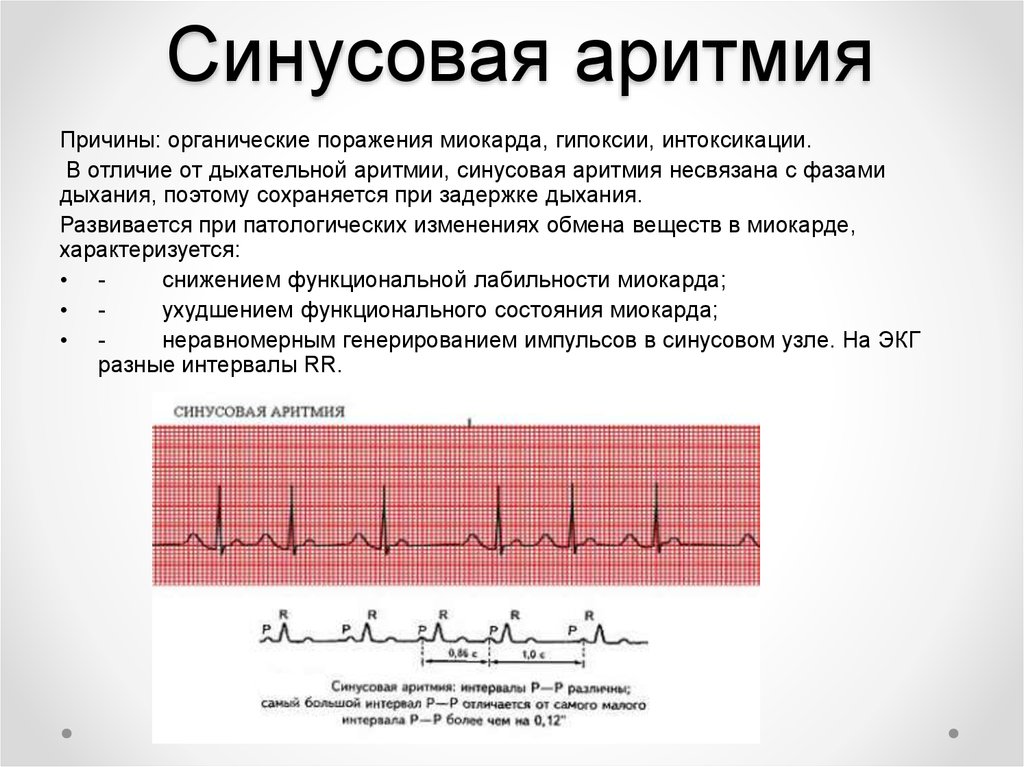
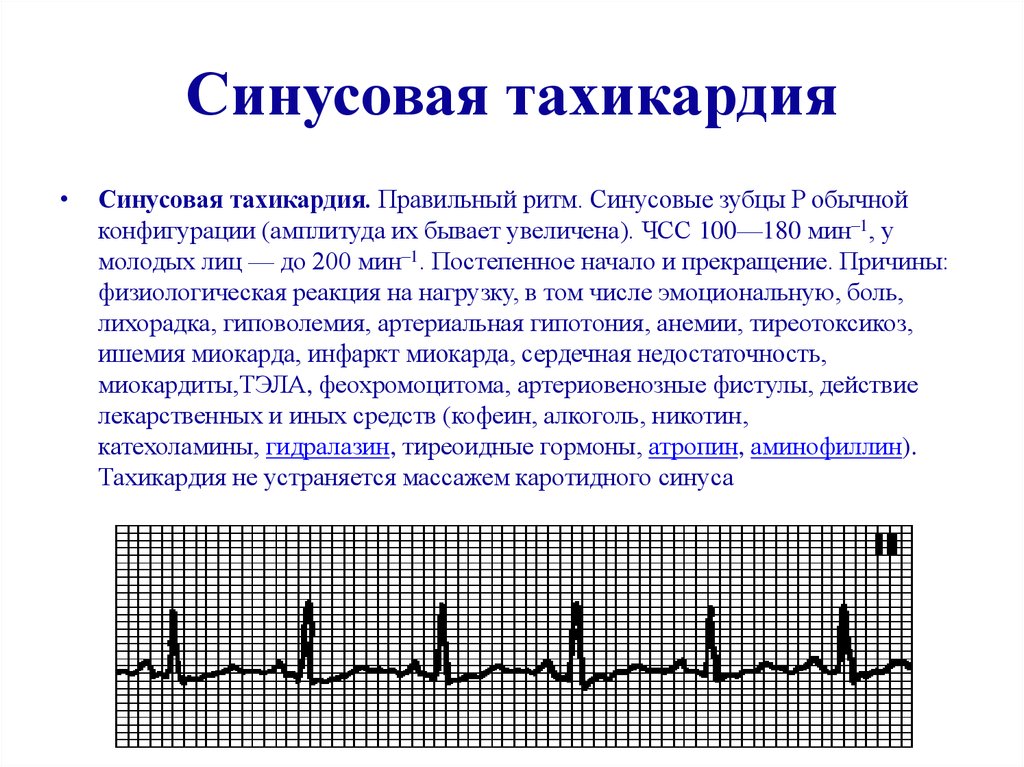
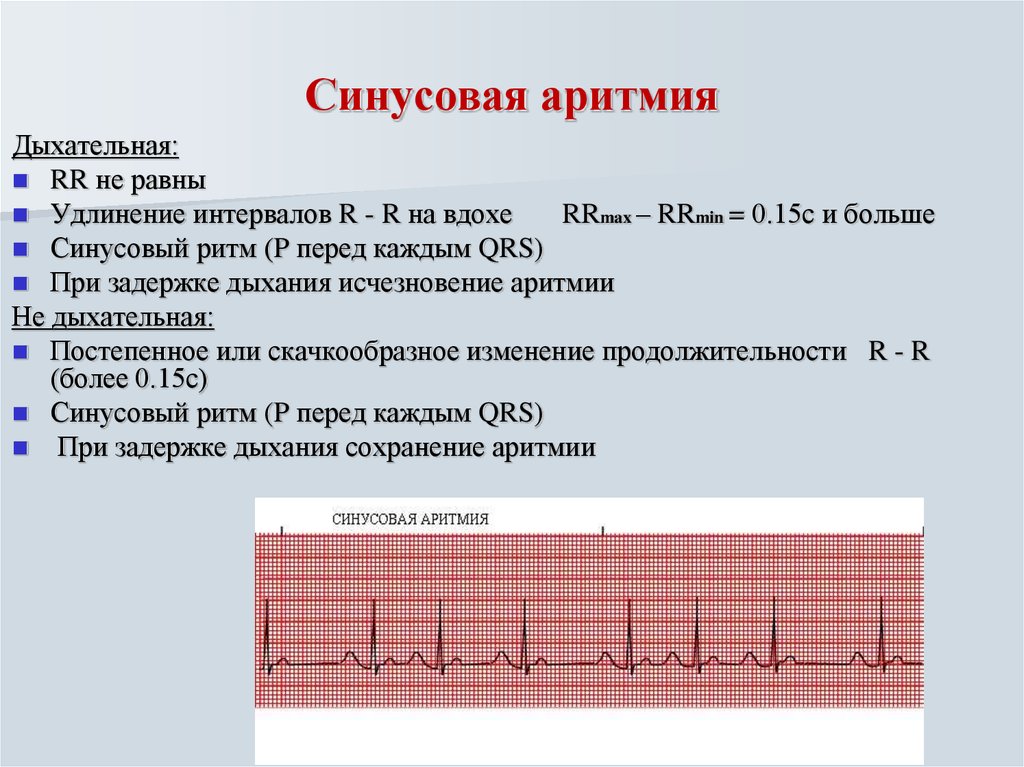
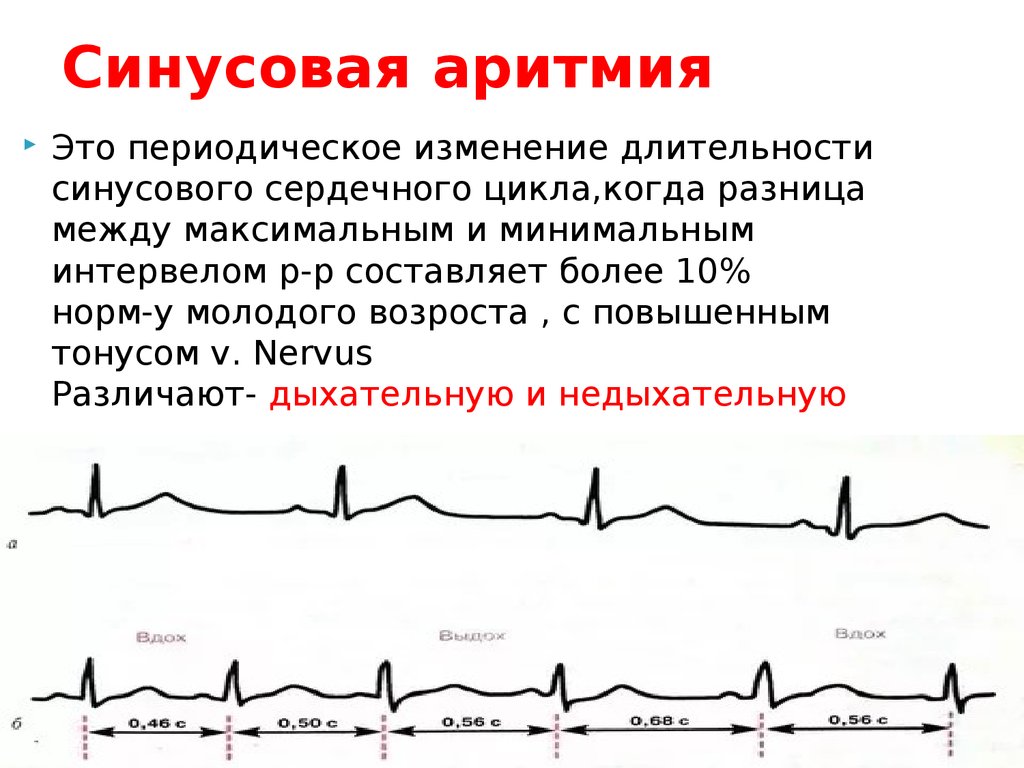
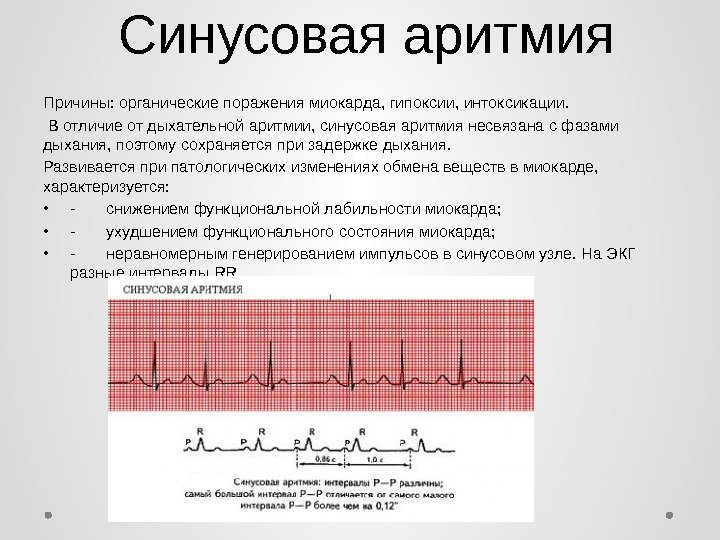
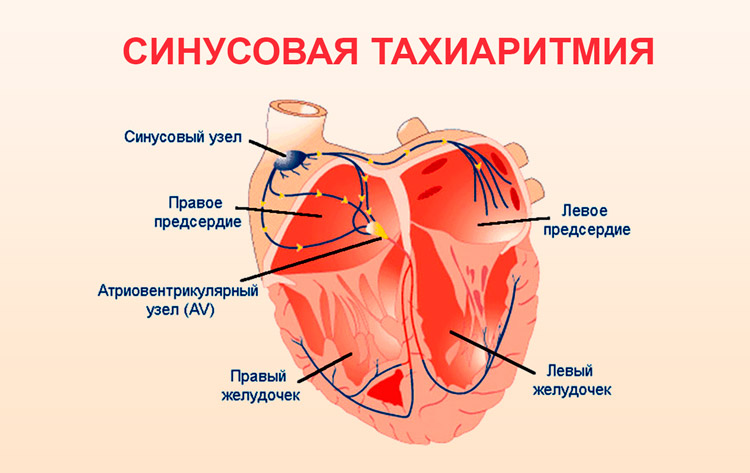
Синусовая аритмия
Синусовая аритмия сердца — самая распространенная патология среди подростков и молодых людей. Интересно, что эта разновидность сама по себе является последствием более сложных или наоборот, безобидных дисфункций, из-за чего патология должна быть исследована тщательно:
- простуда или инфекция;
- анемия;
- плохая циркуляция крови;
- опухоль головного мозга.
Экстрасистолия
 Экстрасистолия – вариант нарушения сердечного ритма.
Экстрасистолия – вариант нарушения сердечного ритма.
Экстрасистолическую аритмию сердца наблюдают у людей старше 50-ти лет. Данная разновидность заставляет формировать нервные импульсы не только в предсердии, но и в других областях сердечной мышцы. В результате происходит незапланированное сокращение миокарда, что достаточно болезненно ощущается человеком. Кроме того, симптомы дополняются навязчивыми мыслями о смерти, трудностями с дыханием, потоотделением и резкими толчками в грудь.
Полная и неполная блокада сердца
Сердечная блокада — тяжелое состояние сердца, во время которого замедляется пульс, прекращается «доставка» сердечных импульсов. Полная блокада полностью замедляет и прекращает этот процесс, а при неполном приступе нарушается пульс и тон сердца. Именно приступы блокады несут большую опасность для здоровья.
Почему вредно игнорировать аритмии сердца?
| Разновидность | Последствия |
|---|---|
| Мерцательная |
|
| Синусовая |
|
| Экстрасистолия |
|
| Неполная и полная блокада сердца |
|
Лечение аритмии сердца таблетками
Терапевтическое лечение при аритмии возможно только при отсутствии рисков для жизни больного. терапией больных с данным диагнозом занимаются кардиологи. При наличии сопутствующих патологий, влияющих на работу сердца, необходима консультация других специалистов.
В тяжелых случаях лекарственная терапия может оказаться неэффективной. Тогда пациенту рекомендуется проведение хирургического вмешательства.
Лечение мерцательной аритмии

Лечение патологии заключается в блокировании приступов, нормализации сердечного ритма и устранения последствий.
Для понижения частоты ударов сердца применяют лекарственные препараты:
- бета-блокаторы (Метопролол, или Эсмолол);
- блокаторы кальциевого типа (Дилтиазем или Верапамил).
Назначать медикаменты может только лечащий врач. Препараты, действующие на сердце, могут быть опасными в случае самолечения. Дозировка и курс терапии определяются индивидуально.
Транквилизаторы

Прием транквилизаторов допустим только при брадикардии, поскольку к фармакологическим свойствам медикамента относят расширение сосудов, снижение давления и частоты сердечных сокращений. Основное действие лекарств – успокоительный эффект.
При аритмии назначают транквилизаторы:
- Диазепам;
- Седуксен;
- Феназепам;
- Медазепам;
- Элениум.
Обратите внимание!
Транквилизаторы оказывают воздействие на центральную нервную систему, часто вызывают привыкание, а также могут спровоцировать побочный эффект. По этим причинам прием лекарств без назначения лечащего врача не рекомендован.
Витамины

Прием витаминов при проблемах с сердцем является необходимым этапом терапии. Комплексные препараты снижают угрозу осложнений, возникающих на фоне недостатка микроэлементов по причине нарушения кровоснабжения тканей. К тому же витамины укрепляют мышцы сердца, что способствует восстановлению его функциональности.
При атеросклерозе рекомендуются витаминные комплексы, содержащие:
- витамины группы B – повышают эластичность сердечных мышц, нормализует и стимулируют работу ССС, ускоряют усвоение жирных кислот, снижают в крови количество холестерина и повышают мышечный тонус;
- витамин А – повышает защитные свойства ССС от инфекций и ускоряет обменные процессы в тканях;
- витамин С – выводит холестерин из крови, повышает тонус сосудистых стенок, восстанавливает обмен веществ;
- витамин E – блокирует окисление липидов, питает сердечные мышцы;
- витамин Р – способствует укреплению сосудов;
- витамин F – предупреждает образование в сосудах атеросклеротических бляшек.
Отдельно эти витамины не назначаются. Как правило, по результатам диагностики, кардиолог определяет дефицит микроэлементов и прописывает пациенту препараты, содержащие недостающие витамины. К таким витаминным комплексам относят: Витрум Кардио Омега 3, Неовитам, Аскорутин, Кардиохелс и Направит.
Таблетки против аритмии для пожилых людей

Больным аритмией в пожилом возрасте гораздо сложнее подобрать препарат, поскольку организм становится чувствительным ко многим лекарственным веществам. Частота побочных эффектов возрастает. К тому же увеличивается и число противопоказаний.
Людям старше 50 – 60 лет при сердечной аритмии назначают:
- Хиндин – нормализует ЧСС и считается эффективным средством для купирования приступов;
- Кордарон – блокирует тахикардические приступы даже в тяжелых случаях;
- Верапамил – снижает частоту сердечных сокращений, за счет чего уменьшается потребность тканей сердца в кислороде, снимает спазмы артерий и расширяет стенки коронарных сосудов;
- Карведилол (бета-блокатор с редкими случаями побочного эффекта) – блокирует стенокардические приступы, понижает АД, не влияет на уровень натрия, холестерина и магния, а также незначительно снижает ЧСС;
- Метопролол – эффективный препарат, оказывающий антиаритмическое, гипотензивное и антиангинальное действие, нормализует АД за 10 – 15 минут, сохраняет эффект до 5 – 6 часов, снижает частоту и силу сокращений сердечных мышц.
Важно!
Больным аритмией в пожилом возрасте не следует принимать препараты без предварительной консультации с лечащим врачом, если лекарственное средство не было им назначено. Медикаменты, влияющие на сердечную деятельность могут спровоцировать инсульт или инфаркт.
Диагностика
На сегодняшний день уже разработано огромное количество способов для диагностики аритмии. Обязательным действием является запись электрокардиограммы. Иногда доктора специалисты специально провоцируют аритмию, чтобы ее можно было записать и точно определить источник заболевания.

Итак, диагностика болезни делится на два этапа, активный и пассивный. К пассивным можно отнести:
- Электрокардиография. К грудной клетке, к рукам и ногам пациента подключают электроды. Далее изучается длительность фаз сердечных сокращений, и фиксируются промежутки.
- Суточный мониторинг ЭКГ. Этот метод определения проблемы кличут – метод Холтера. Суть процесса в том, что пациент на протяжении суток носит портативный регистратор, с помощью которого врачи получают всю необходимую информацию.
- Эхокардиография. Диагностика проводиться при помощи ультразвукового датчика. Врач смотрит на изображение сердечных камер, рассматривает движение клапанов и стенок, уточняет их размеры.
Бывают случаи, когда таких исследований недостаточно. Врачам приходится инициировать сердечную аритмию искусственным методом. Но это должно быть полностью безопасно для пациента. В этих целях разработано несколько простых стандартных тестов:
- электрофизиологическое исследование;
- физический труд;
- наклонный стол;
- картирование.

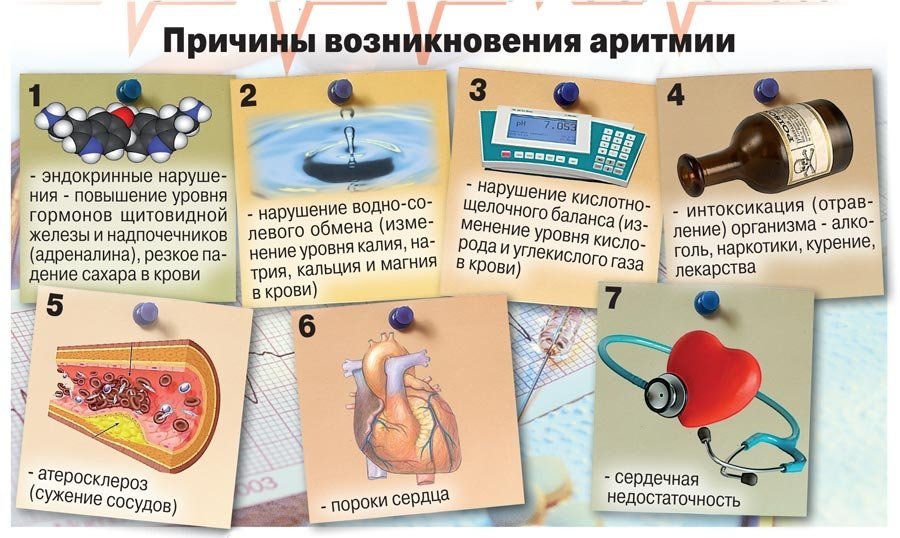
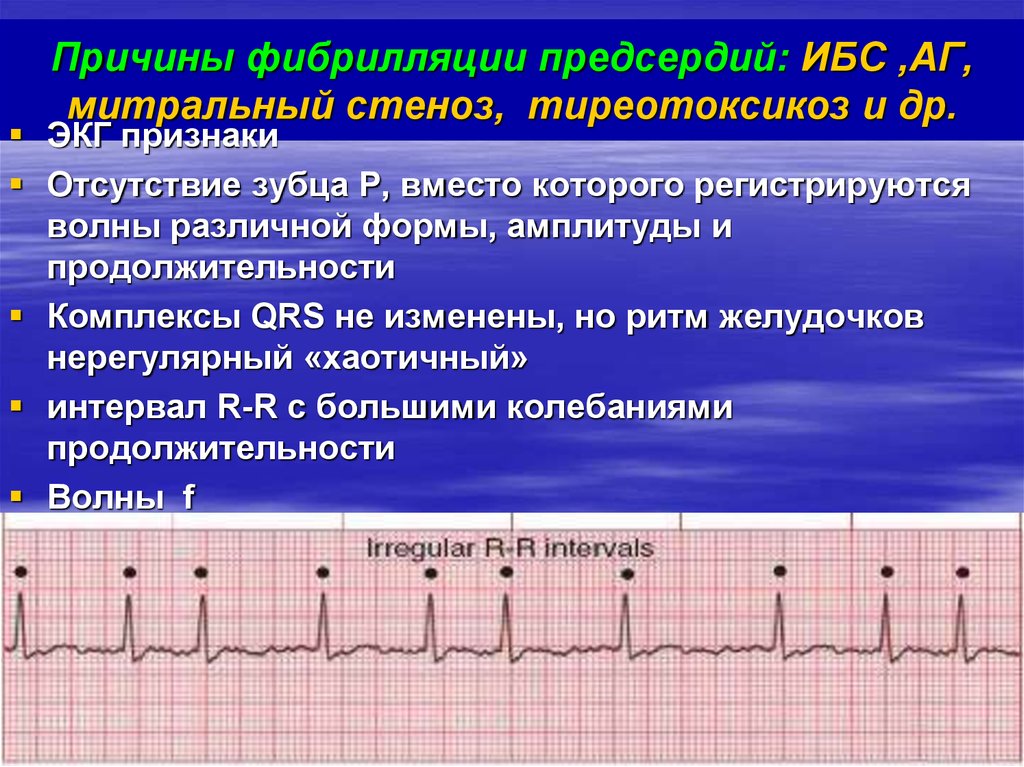
Причины аритмии
Наиболее частыми причинами аритмии или состояния, приводящего к её развитию, являются болезни сердца, высокое артериальное давление, сахарный диабет, курение, чрезмерное употребление алкоголя и кофеина, злоупотребление лекарственными препаратами, стресс. В некоторых случаях причинами развития аритмий может быть передозировка некоторых лекарственных препаратов, применение БАДов и препаратов на основе лекарственных трав.
Рубцы могут возникать по разным причинам. Наиболее распространенная из них — перенесенный острый инфаркт миокарда. Такой рубец препятствует формированию электрического импульса и/или прерывает прохождение импульса по сердечной мышце.
У здорового человека со здоровым сердцем развитие устойчивой аритмии невозможно без наличия внешнего триггера, как, например, электрошок. Так происходит в первую очередь по тому, что в здоровом сердце отсутствуют какие-либо патологические субстраты развития аритмий, в том числе и рубцовая ткань.
С другой стороны, в сердцах с признаками аритмии, формирование и/или распространение электрического импульса может быть нарушено, облегчая развитие болезни.
Любое из ниже перечисленных состояний может привести развитию аритмии:
○ Неадекватное кровоснабжение. Если приток крови к сердцу по какой-либо причине снижен, это может менять способность клеток формировать и проводить электрические импульсы
○ Повреждение или гибель сердечной мышцы. Повреждение или гибель сердечной мышцы приводит к изменению пути распространения электрических импульсов по ней.
Среди заболевание сердца – причин аритмий особое значение имеют:
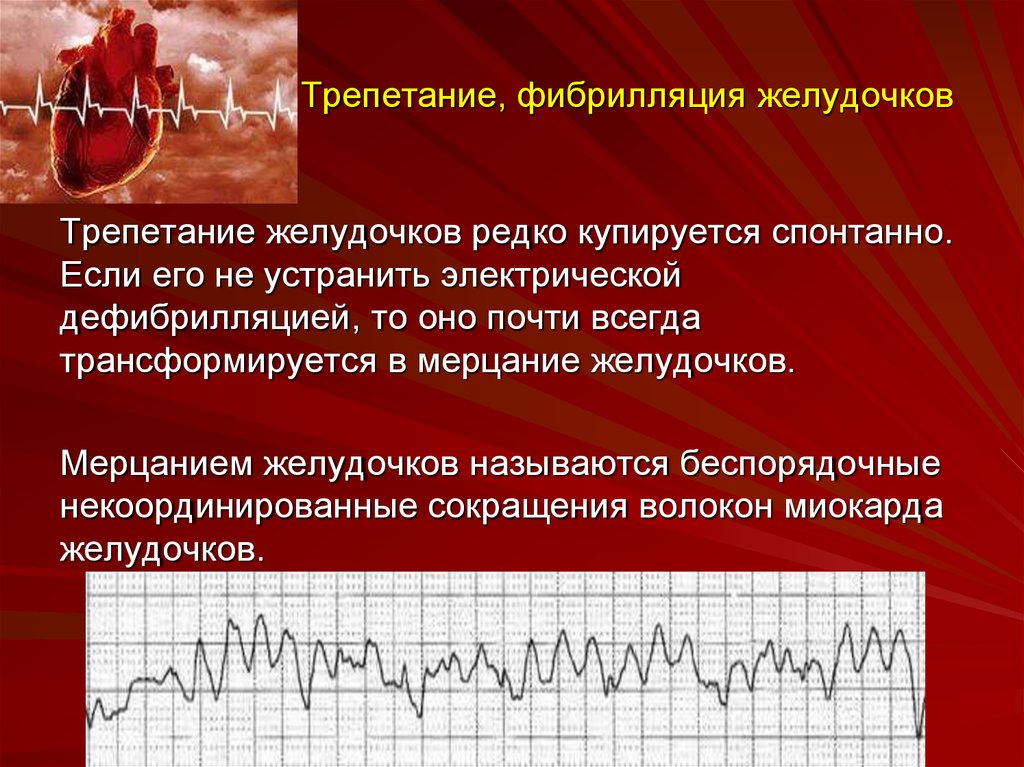
○Ишемическая болезнь сердца (ИБС). Несмотря на то, что при ИБС регистрируются многие виды аритмий, наиболее прочно ассоциированными с ней являются желудочковые аритмии и внезапная сердечная смерть. Сужение артерий происходит до тех пор, пока в результате отсутствия поступления крови, часть сердечной мышцы погибает (острый инфаркт миокарда). Это может влиять на процесс распространения электрического импульса по миокарду: образуются маленькие электрические круги возбуждения на границе рубцовой ткани, которые нарушают нормальную работу сердца, являясь причиной патологически быстрого сердцебиения (желудочковая тахикардия) и трепетания или фибрилляции желудочков – неэффективных хаотических сокращений желудочков.
○ Кардиомиопатия. Проявляется первичным растяжением и истончением стенок желудочков и предсердий (дилатационная кардиомиопатия) или чрезмерным утолщением и пересокращением стенок левого желудочка (гипертрофическая кардиомиопатия). При любом варианте кардиомиопатии уменьшается эффективность сердечного выброса (уменьшается количество крови выбрасываемое левым желудочком в аорту для питания всех органов и тканей организма), а часть крови остается в левом и правом желудочках или забрасывается обратно в предсердия и впадающие в них вены.
Заболевания сердечных клапанов. Поражение клапанов сердца инфекционными агентами или вследствие дегенеративного перерождения приводит к суживанию отверстий клапанов и/или недостаточному смыканию створок, т.е. недостаточности клапанов. Когда полости сердца растягиваются и ослабевают вследствие неадекватной работы клапанов, повышается риск развития различных видов нарушений ритма сердца.
Как снизить риск опасного течения патологии?

Синусовая аритмия – отнюдь не приговор, с ней можно прожить долгую и счастливую жизнь, а можно и полностью вылечиться, если следовать рекомендациям врача. Чтобы исключить опасности, следует придерживаться нескольких правил и рекомендаций:
- Не игнорировать симптомы – своевременная постановка диагноза – залог успешного лечения. Именно поэтому списывать головные боли и головокружение на усталость не следует. При появлении первых признаков и отклонений от нормы нужно посетить специалистов и сдать анализы;
- Регулярные обследования – делать ЭКГ необходимо ежегодно, проходя плановые медицинские осмотры. Даже если вас ничего не беспокоит, современная аппаратура может выявить нарушения. Аритмия опасна еще и тем, что она протекает бессимптомно, а вместе с тем таит угрозу для здоровья;
- Отказ от вредных привычек – залог успешного лечения и профилактики любых патологий, тем более, если речь идет о сердечной системе. Нужно исключить из жизни алкоголь и сигареты, либо свести употребление к минимуму;
- Тщательно следовать рекомендациям врача – медики назначат оптимальное лечение, будь то медикаменты, установка кардиостимулятора или иные меры. Так же потребуется регулярный осмотр и диагностика у специалистов, чтобы выявить негативные или позитивные тенденции;
- Правильное питание – придется оградить себя от кофе, чая, жирной и сладкой пищи, так как повышенное содержание калорий – прямой путь к лишнему весу, гипертонии и нарушениям в работе сердца;
- Народные средства – хороший альтернативный вариант для лечения. Принимать снадобья следует только с разрешения врача, обычно такой способ сочетается с медикаментозным воздействием. Может приниматься лимонный сок, грецкие орехи, мед, шоколад, курага и боярышник;
- Исключение стрессов – нужно оградить себя от негатива, находиться в прекрасном расположении духа, больше отдыхать и наслаждаться жизнью. При необходимости стоит использовать седативные средства растительного происхождения, например, валериану и пустырник;
- Вовремя лечить сопутствующие болезни – инфекции, гипертония, нарушения в работе щитовидной железы – даже самые безобидные заболевания могут спровоцировать не только аритмию, но и более серьезные нарушения;
- Избегать чрезмерных нагрузок – конечно, заниматься спортом можно и нужно, но повышение активности должно происходить постепенно;
- Соблюдать режим дня и отдыха – полноценный и здоровый сон является залогом не просто хорошего самочувствия, но и прекрасного здоровья, как и правильный распорядок.
https://youtube.com/watch?v=9MpweycR1yU