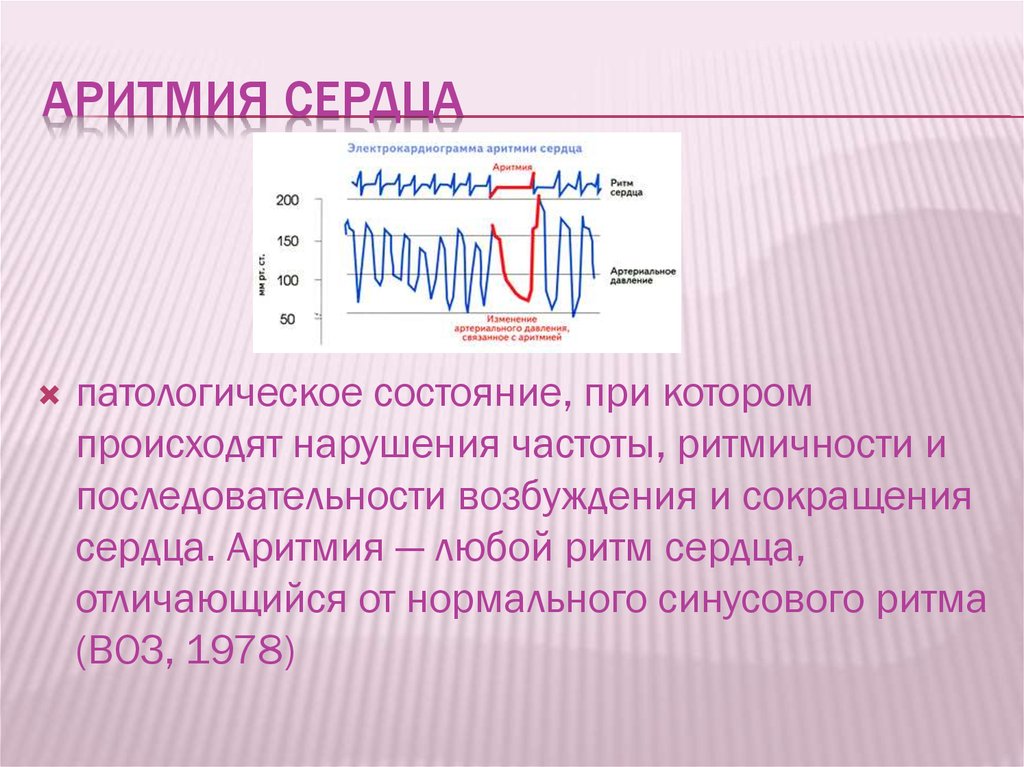
4 Лечение аритмий
Лечение нарушений сердечного ритма – довольно сложная и требующая особого внимания задача. В настоящее время возможны рефлекторные, медикаментозные, немедикаментозные (электрические) и хирургические методы лечения.
Показаниями к проведению медикаментозной терапии аритмий являются:
- жизнеугрожающие нарушения ритма;
- значительное влияние на гемодинамику;
- неблагоприятный прогноз для жизни;
- субъективно плохая переносимость аритмий.
Основные применяемые антиаритмические препараты представлены следующими классами по Воген-Вильямсу:
| Класс | Механизм действия | Препараты |
| IA | Блокирование быстрых натриевых каналов (удлиняют реполяризацию) | Хинидин, новокаинамид, дизопирамид |
| IB | Блокирование быстрых натриевых каналов (укорачивают реполяризацию) | Лидокаин, тримекаин |
| IC | Блокирование быстрых натриевых каналов (не влияют на реполяризацию) | Пропафенон, этацизин, эсмолол |
| II | Бета-адреноблокаторы | Пропранолол, метопролол, небиволол |
| III | Удлинение реполяризации и увеличение длительности потенциала действия | Амиодарон (кордарон), ибутилид |
| IV | Блокируют медленные кальциевые каналы | Верапамил, дилтиазем |
| V | Разные влияния | Сердечные гликозиды, аденозин, сульфат магния |

Немедикамендозное лечение аритмий по показаниям предполагает имплантацию кардиовертера-дефибриллятора, катетерную радиочастотную абляцию аритмогенных очагов, временную или постоянную электрокардиостимуляцию, дефибрилляцию и кардиоверсию.
Для профилактики нарушений сердечного ритма пациентам необходимо придерживаться здорового образа жизни, своевременно обращаться за помощью в целях лечения заболеваний сердечно-сосудистой системы и избегать факторов, способствующих развитию аритмий.
Стресс-тест
Функциональная диагностика аритмии чаще всего проводится с помощью этого типа обследования. Стресс-тест может проводиться на основании ЭКГ или ЭхоКГ. Наиболее точным считается последний метод обследования. Суть процедуры заключается в том, что состояние сердца исследуют до нагрузок и после них. Основным плюсом данного метода обследования является то, что оно позволяет выявить ишемическую болезнь сердца на ранних этапах. Сама процедура вне зависимости от разновидности первоначального обследования проводится следующим образом:
- Оценка структур сердца и сердечного ритма до проведения пробы.
- Пациенту вводят определенные медикаменты или просят позаниматься на велотренажёре/беговой дорожке.
- Снимают показания и оценивают структуру сердца под и после нагрузки.
Введение препаратов более предпочтительно, чем физические занятия, т.к. многие пациенты не могут добиться нужного повышения сердечного ритма. Основным препаратом, используемым при диагностике, является добутамин. Если его нет, врачи могут использовать эноксимон, курантил, аденозин. Если говорить об осложнения, то фармакологические тесты вызывают их больше, чем пробы под физической нагрузкой, т.к. часто приходится вводить бета-адреноблокатор.
Симптомы аритмии
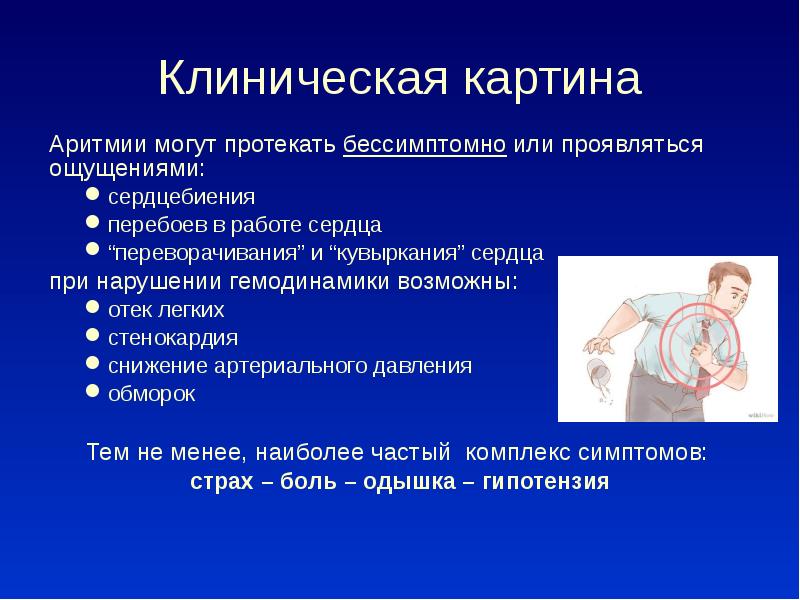
Аритмии могут и не проявляться. Врач может обнаружить аритмию до того, как она проявит себя какими-либо признаками, при обычном диспансерном обследовании. Но чаще нарушения сердечного ритма вызывают заметные изменения состояния, которые включают признаки:
- Ощущение сердцебиения и перебоев в груди
- Очень быстрое биение сердца
- Чрезвычайно медленное биение сердца
- Боли в груди
- Одышку
- Головокружение
- Потерю сознания или ощущение, близкое к обмороку
Даже такие значительные симптомы нездоровья не всегда свидетельствуют о наличии серьезной проблемы. Очень часто люди, ощущающие аритмию, не страдают тяжелыми заболеваниями сердца, в то время как, человек с жизнеугрожающей аритмией может не предъявлять вообще никаких жалоб.
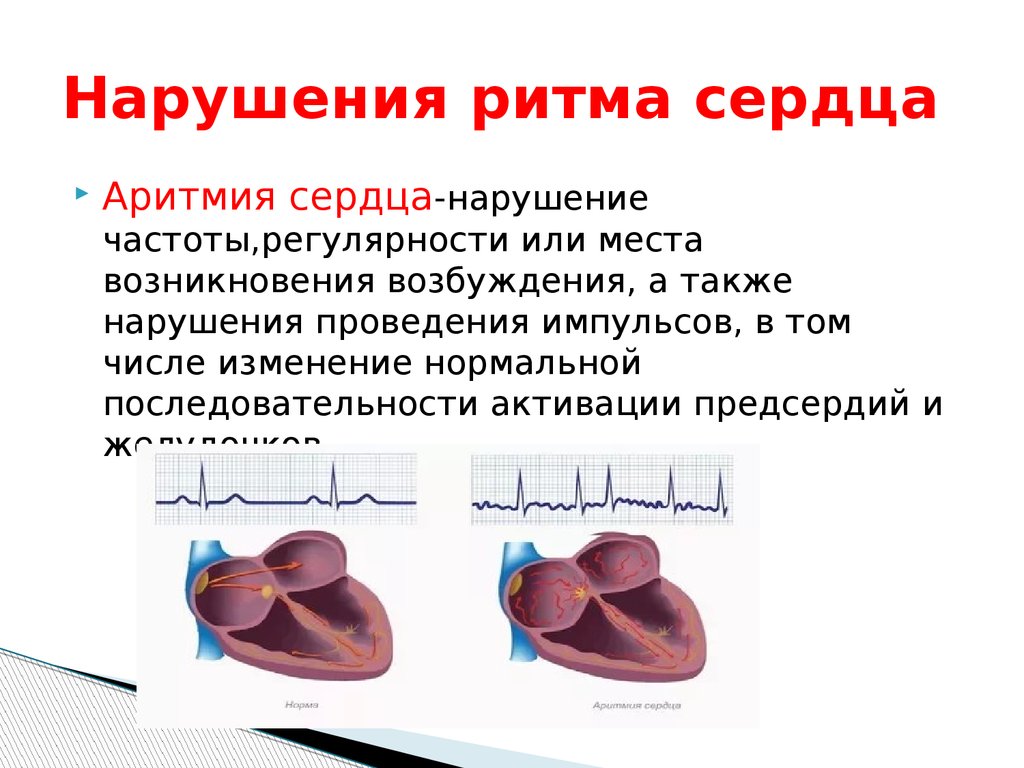
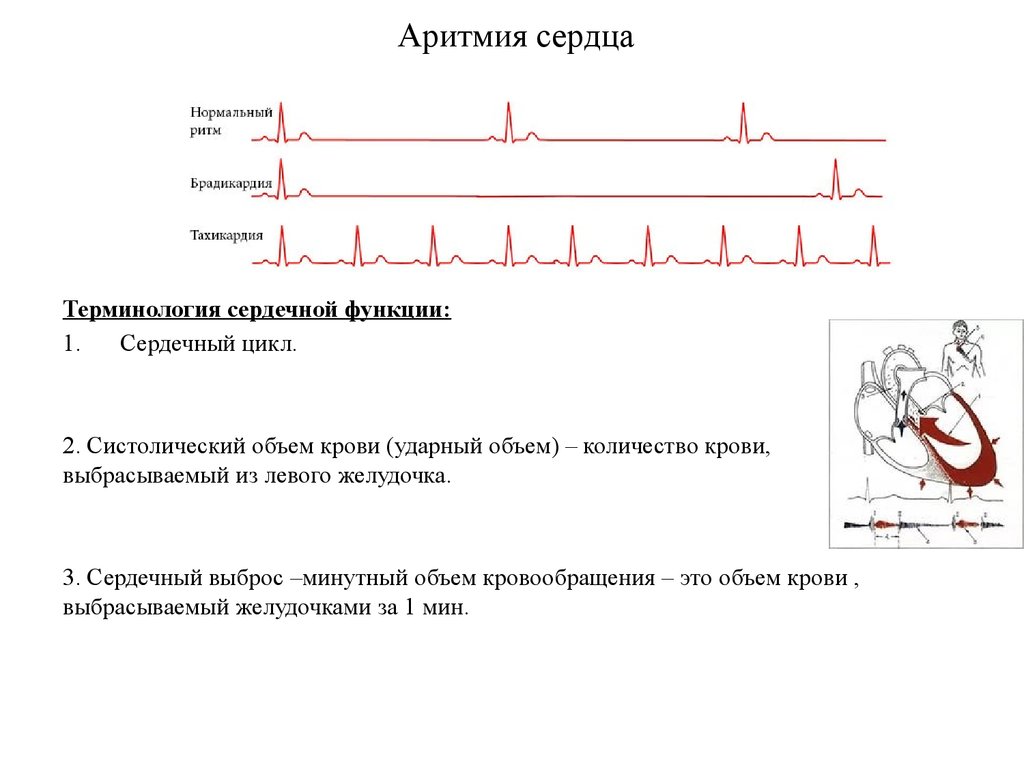
Нормальное сердечное сокращение
Сердце состоит из 4 полостей. С каждой стороны справа и слева имеется два насоса: сверху предсердия и внизу — желудочки.
Во время сердечного сокращения камеры с тонким мышечным слоем и меньшего размера сокращаются, способствуя наполнению кровью релаксированных желудочков. Сокращение начинается, когда синусный узел — небольшая группа клеток в правом предсердии — посылает электрический импульс, который и заставляет сократиться оба предсердия. Затем импульс перемещается в атрио-вентрикулярный узел, находящийся в самом центре сердца и лежащий в месте перехода предсердий в желудочки. Выходя из атриовентрикулярного узла импульс, переходит на желудочки. В результате чего последние сокращаются и выталкивают кровь ко всем органам.
В здоровом сердце этот процесс происходит равномерно и постоянно с частотой сокращений сердца 60-100 в минуту в спокойном состоянии. У спортсменов, особенно атлетов с покое частота пульса обычно менее 60, поскольку их сердце значительно более тренировано, чем у обычного человека и обладает большой мышечной силой, выталкивая за одно сокращения большой объем крови. У детей — напротив — пульс в норме более 100 ударов в минуту, а в младенчестве составляет 140-160 сокращений в минуту.
Причины и симптоматика
Проявления аритмии условно разделяют на 2 группы:
- Доброкачественные, проявления которых не требуют лечения, проходят самостоятельно после устранения причин, их вызвавших, и не несут угрозу для жизни и здоровья человека;
- Злокачественные – тяжелые состояния, которые вызваны чаще всего заболеваниями сердца и сосудов.
Аритмию первой группы вызывают такие факторы:
- Чрезмерное употребление кофе и крепкого чая;
- Стрессовые ситуации и сильные физические нагрузки;
- Злоупотребление алкоголем;
- Длительный и неконтролируемый прием лекарственных препаратов или БАДов;
- Менопауза.
Изменения сердечного ритма второй категории провоцируют следующие заболевания:
Первая помощь при аритмии второй группы должна быть оказана правильно и незамедлительно, так как она провоцирует инфаркт и может привести к смерти человека.
При аритмиях симптоматика не всегда бывает четко выражена. Так, многие люди даже не догадываются о проблемах с сердечными сокращениями, а заболевание у них обнаруживается случайно. Достаточно часто это происходит при низком давлении.
У некоторых пациентов наблюдается некоторое ухудшение самочувствия, которое имеет такие признаки:
- Проявление болевых ощущений в области грудной клетки;
- Повышенное потоотделение, слабость, упадок сил;
- Сильное головокружение, которое может привести к потере сознания;
- Панические ощущения страха смерти, нехватка воздуха.
Особо ярко проявляются данные симптомы при низком давлении, показатели которого нужно обязательно учитывать при оказании неотложной помощи при аритмии.
Помимо этих общих симптомов каждый вид аритмии имеет свои специфические проявления.
Так, разновидность мерцательной аритмии пароксизмальная тахикардия характеризуется приступообразными проявлениями с резким увеличением сердечных сокращений. При пароксизме (так называют внезапные изменения состояния) больной испытывает панические атаки, которые сопровождаются скачками давления и повышенным потоотделением. При низком систолическом давлении повышается диастолическое.
Во время проявления экстрасистолии человек ощущает характерные «кувырки» сердца, а после его замирание.
Неотложная помощь при аритмии оказывается до приезда бригады медиков свидетелями приступа.

Контроль над показателями тела
Необходимо контролировать параметры кровяного давления. Можно купить тонометр, который надевают на запястье. Такие изделия отлично подходят людям со слабыми сосудами.
Рекомендуется следить и за содержанием сахара в крови. При повышенном риске возникновения аритмии следует регулярно проходить осмотр у терапевта.
При наличии лишних килограммов может нарушиться обмен веществ в организме, повышается вероятность возникновения хронических болезней. Лишний вес зачастую провоцирует повышение давления и увеличение концентрации глюкозы в организме. Поэтому рекомендуется снизить вес при помощи лечебной гимнастики и правильного питания.
Как диагностировать патологию?
Установление диагноза нарушения ритма не представляет труда, если пациент предъявляет типичные жалобы. До первичного осмотра врача пациент может самостоятельно подсчитать у себя пульс и оценить те или иные симптомы.
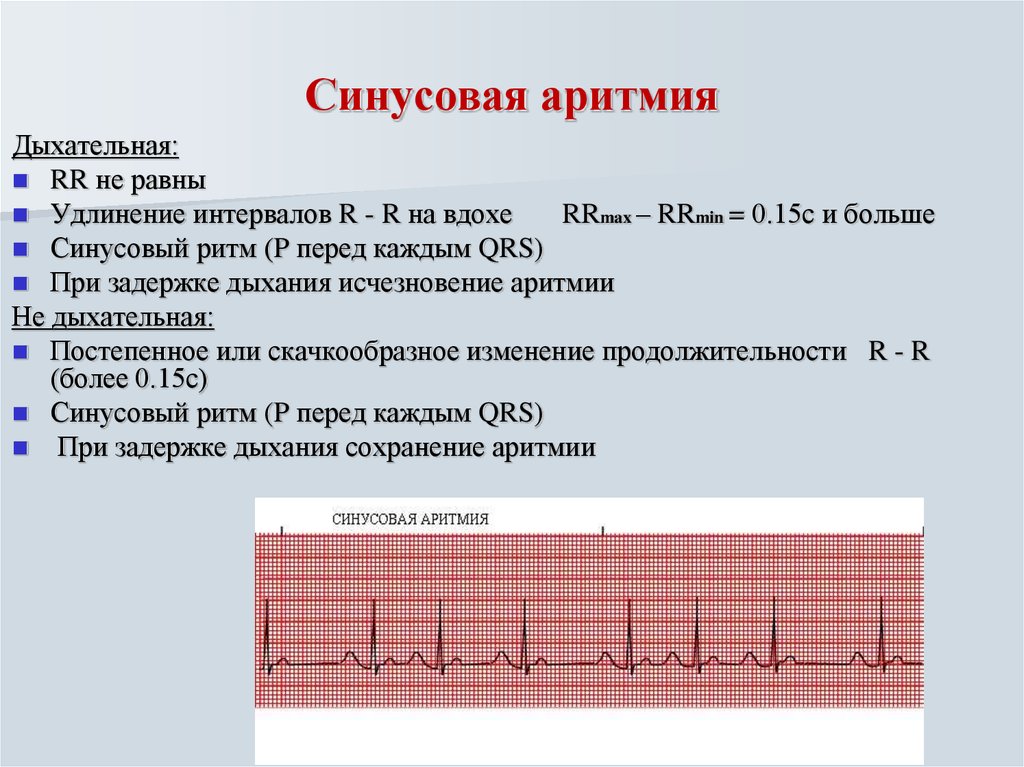
Однако непосредственно вид нарушений ритма устанавливается только врачом после проведения ЭКГ, так как у каждого вида свои признаки на электрокардиограмме.
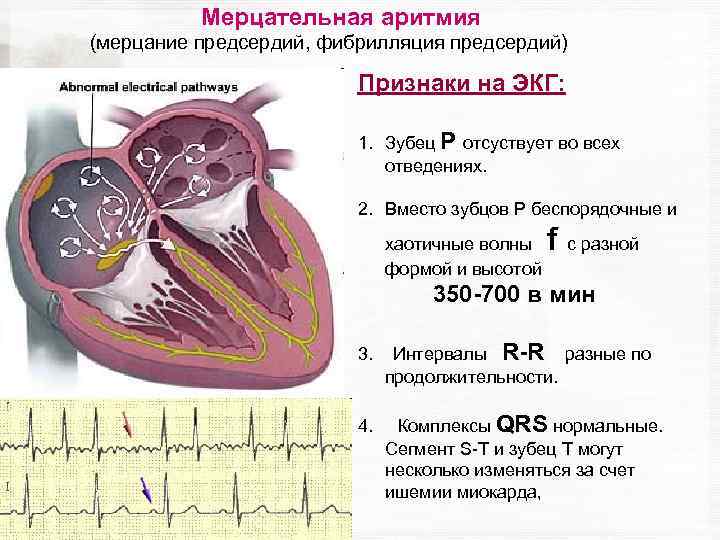
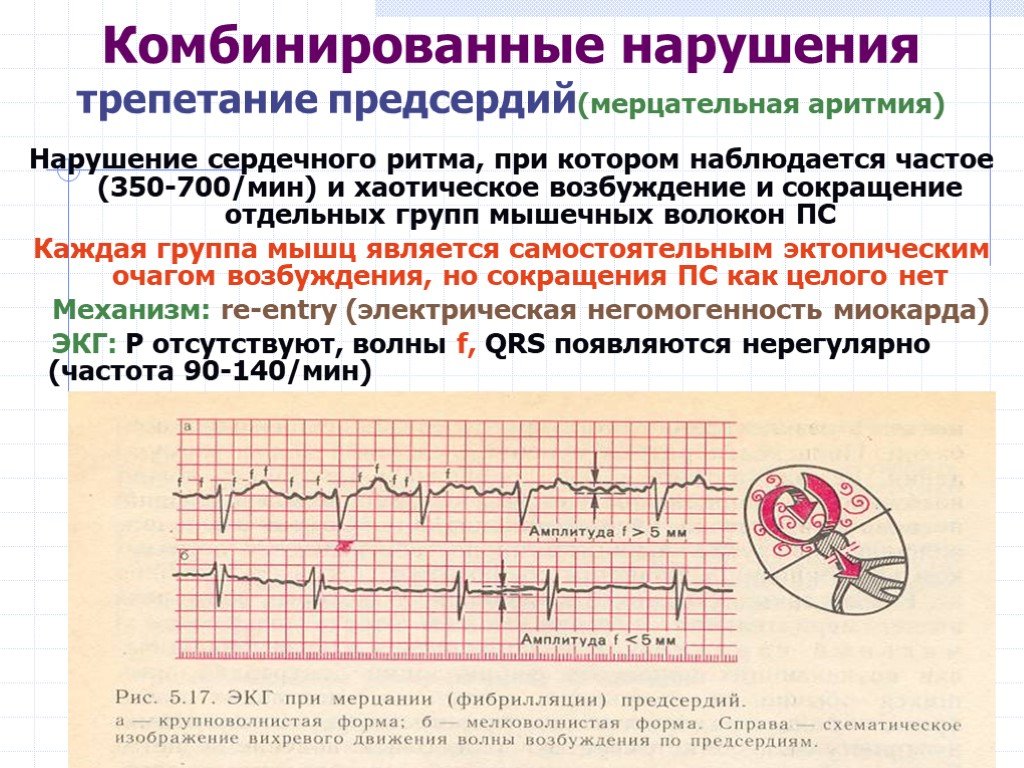
Например, экстрасистолы проявляются измененными желудочковыми комплексами, пароксизм тахикардии – короткими интервалами между комплексами, мерцание предсердий – нерегулярным ритмом и частотой сердечных сокращений более 100 в минуту, синоатриальная блокада – удлинением зубца Р, отражающего проведение импульса по предсердиям, атриовентрикулярная блокада – удлинением интервала между предсердными и желудочковыми комплексами и т. д.
В любом случае, правильно интерпретировать изменения на ЭКГ сможет только врач-кардиолог или терапевт. Поэтому при появлении первых симптомов нарушения ритма пациенту необходимо как можно скорее обратиться за медицинской помощью.

Кроме ЭКГ, которое может быть выполнено уже по приезду бригады медицинской скорой помощи на дому у пациента, могут понадобиться дополнительные методы обследования. Они назначаются в поликлинике, если пациент не был госпитализирован стационар, или в кардиологическом (аритмологическом) отделении стационара, если у пациента были показания для госпитализации. В большинстве случаев пациенты госпитализируются, потому что даже легкое нарушение сердечного ритма может стать предвестником более серьезного, жизнеугрожающего нарушения ритма. Исключение составляет синусовая тахикардия, так как она часто купируется с помощью таблетированных препаратов еще на догоспитальном этапе, и угрозы для жизни в целом не несет.
Из дополнительных методов диагностики обычно показаны следующие:
- Мониторирование артериального давления и ЭКГ в течение суток (по Холтеру),
- Пробы с физической нагрузкой (ходьба по лестнице, ходьба на беговой дорожке – тредмил-тест, езда на велосипеде – велоэргометрия),
- Чрезпищеводная ЭКГ для уточнения локализации нарушения ритма,
- Чрезпищеводное электрофизиологическое исследование (ЧПЭФИ) в случае, когда нарушение ритма не удается зарегистрировать с помощью стандартной кардиограммы, и приходится простимулировать сердечные сокращения и спровоцировать нарушение ритма, чтобы выяснить его точный тип.
В некоторых случаях может потребоваться проведение МРТ сердца, например, если у пациента подозреваются опухоль сердца, миокардит или рубец после инфаркта миокарда, не отражающийся на кардиограмме. Такой метод, как УЗИ сердца, или эхокардиоскопия, является обязательным стандартом исследования для пациентов с нарушением ритма любого происхождения.
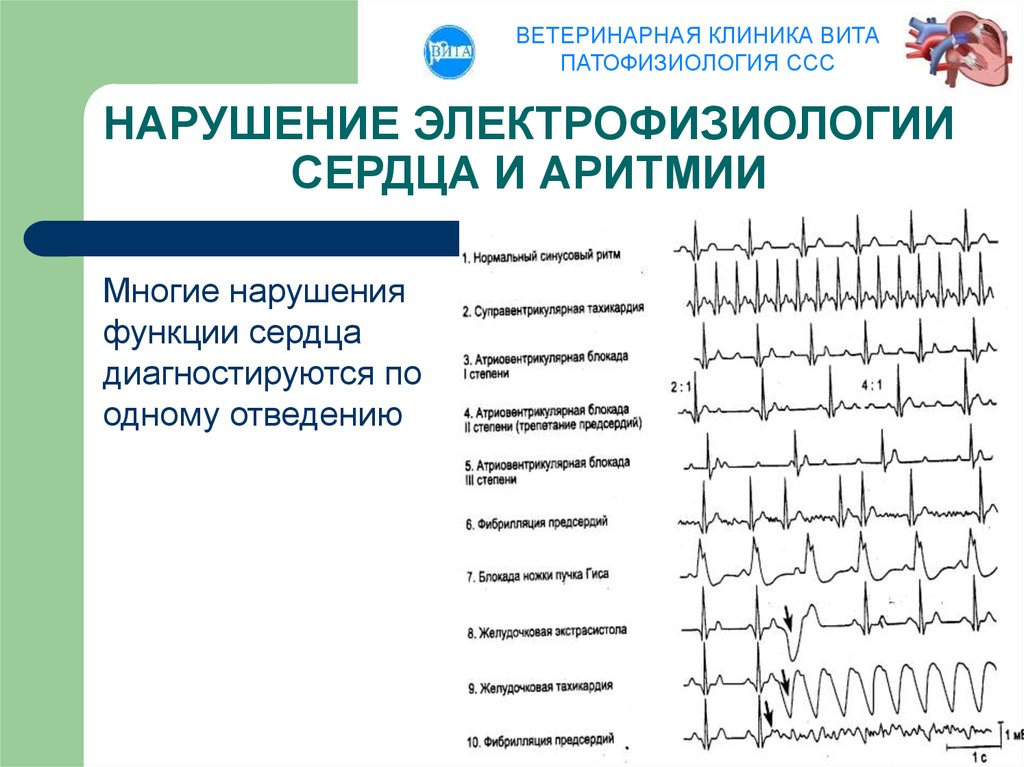
Классификация аритмий
Поскольку статья общеобразовательная, не буду перегружать вас научными терминами, патофизиологией и прочими характеристиками, а в общих чертах объясню, на какие основные группы делятся аритмии.
По источнику (топографически) они бывают наджелудочковыми (все, что возникает выше атриовентрикулярного узла) и желудочковыми. По частоте ритма выделяют тахикардии (с ЧСС более 90-100 в минуту) и брадикардии (замедление ритма до 50-60 ударов и меньше). Тахикардии в свою очередь подразделяются на наджелудочковые и желудочковые, пароксизмальные и непароксизмальные.
В основе брадикардий лежит нарушение проводимости импульса – блокада, которая может быть синоатриальной, атриовентрикулярной, межпредсердной и внутрижелудочковой. Это наиболее часто встречаемые аритмии, и подобная классификация дает представление о том, как нужно их лечить.
Таблица 1. Классификация аритмий.
|
По локализации:
|
|
По частоте сердцебиений:
|
|
Тахикардии:
|
|
Блокады:
|
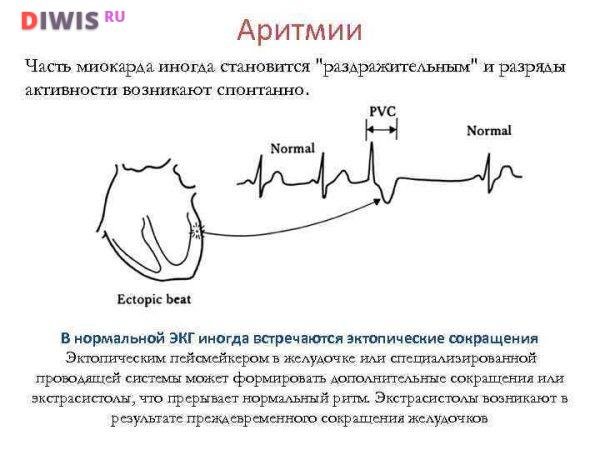
Отдельно выделю экстрасистолию – «королеву» среди аритмий. Подавляющее число пациентов обращаются ко мне именно с этой проблемой. Экстрасистолы – внеочередные сокращения сердца. Они встречаются у всех – как у здоровых, так и у лиц с различными заболеваниями – и нередко отнимают покой и сон у пациентов из-за тягостных ощущений, которые они испытывают во время перебоев ритма.
С этим типом нарушения ритма связан интересный парадокс: у здоровых лиц они не представляют опасности для жизни, несмотря на яркие проявления симптомов. У людей же с серьезными органическими заболеваниями экстрасистолы могут протекать бессимптомно и быть случайной находкой на электрокардиограмме или суточном мониторировании ЭКГ.
Атлас аритмологии.
Часть сайта направленная является, по сути, атласом аритмологии.
Атлас содержит иллюстрации классических нарушений ритма и редких интересных случаем. В атласе мы публикуем записи повехностной ЭКГ при различных аритмиях. Так же в атласе мы размещаем эндограммы изнутри сердца, полученные при диагностических и лечебных мероприятиях в электрофизиологической лаборатории. Таким образом, материалы сайта принесут пользу как пациентам, так и специалистам.
Сайт имеет несколько авторов, все из которых являются практикующими врачами-аритмологами. Таким образом, информация на сайте является достоверной и актуальной.
Отдельная рубрика посвящена самой распространенной на сегодняшний день аритмии — фибрилляции предсердий. На страницах сайта вы найдете не только информацию о диагностике и лечении фибрилляции предсердий, но и советы по образу жизни для пациентов с фибрилляцией предсердий.
Так же на нашем сайте существует обратная связь. Следовательно, любые вопросы вы можете отправить на адрес электронной почты, указанный в разделе контакты.
Методы диагностики и терапии
Первичный этап постановки диагноза осуществляется терапевтом, кардиологом. После этого используются инструментальные исследования.
Диагностика сердечной аритмии:
- ЭКГ;
- УЗИ сердца;
- осмотр врача;
- измерение частоты пульса, артериального давления;
- мониторинг ЭКГ, АД;
- ОАМ, ОАК, электролиты.
Чаще всего причиной патологии выступает хроническая форма ИБС, гипертония, сердечная недостаточность. В таком случае назначаются препараты и таблетки, которые показывают высокую эффективность в терапии.
Основные медикаментозные препараты при аритмии:
- статины;
- АПФ;
- блокаторы для бета-адренорецепторов;
- диуретики;
- ангиотензинпрепращающие ингибиторы;
- сердечно-сосудистые препараты.
Хороший эффект наблюдается при их стабильном применении. Препараты может назначать только лечащий врач. Хорошо помогают антиаритмические средства: «Соталекс», «Пропанорм», «Кордарон». Они способствуют отдыху сердечной мышцы. Большое значение имеет профилактика, подразумевающая здоровый образ жизни, умеренную физическую активность, прием некоторых препаратов.
Народные способы лечения аритмии:

- Можно сделать настой из полевого хвоща, потребуются высушенные листья. Приготовление: 2 ч. л. сырья заварить в стакане крутого кипятка. Процедить через двадцать минут. Принимать каждые 2 часа по столовой ложке.
- Мята перечная. В 200 мл кипятка заварить чайную ложку травы. Настаивать полчаса, пить раз в день в течение года.
- Борьба с тахикардией: нарезать побеги спаржи – 1 ст. ложку, залить 250 мл кипятка, укутать. Настаивать час, пить ежедневно по 2 ст. л. около месяца.
- В равных количествах смешать сок черной редьки с жидким медом. Принимать по 3 ч. л. после еды.
- Календула. На 0.5 л горячей воды 1 ст. л. цветков растения. Охладить. Принимать по 100 мл 4-5 раз в день.
Курс лечения согласовывать с врачом, чтобы избежать побочных эффектов, осложнений.
Большинство случаев не грозит здоровью и жизни. Особого внимания заслуживает мерцательная форма патологии, способствующая развитию инсульта, недостаточности сердца. Особая угроза и негативные последствия наблюдаются при фибрилляции, трепетании желудочков.
Таким образом, сбой сердечного ритма является опасным заболеванием, что чревато развитием многих осложнений, а также негативными последствиями. При возникновении подозрительной симптоматики нужно обратиться к доктору, пройти профилактическое обследование. Строго запрещается заниматься самолечением.
Диагностика заболевания
Опрос и осмотр
Врач прослушивает тоны сердца, определяет пульс, осматривает ступни и голени на наличие отеков, что может говорить о сердечной недостаточности. По результатам возможно принятие решения об экстренном купировании аритмии или плановом обследовании и лечении.
Лабораторное обследование
Дает представление об общем состоянии сердечно-сосудистой системы, заболеваниях, которые могут способствовать развитию аритмии.
- Клинический анализ крови;
- определение уровней глюкозы крови, креатинина, мочевины, креатинкиназы, АлАТ, АсАТ, общего белка и белковых фракций, тироксина, тиреотропного гормона, калия, натрия, магния;
- липидограмма;
- анализ мочи общий.
Функциональная, лучевая и инструментальная диагностика
Подтверждение и уточнение диагноза:
- Электрокардиография (ЭКГ) — простой и самый распространенный метод определения нарушения работы сердца.
- Холтеровское мониторирование — ношение портативного устройства ЭКГ в течение дня.
Если аритмию не удается определить, потребуются дополнительные методы:
- Стресс-тестирование — ЭКГ под нагрузкой при ускоренном сердцебиении.
- Эхокардиография — это УЗИ сердца, может проводиться совместно со стресс-тестом.
Кроме того, могут быть назначены:
- Рентгенография органов грудной клетки.
- Магнитно-резонансная томография (МРТ) сердца.
- Эндокардиальное электрофизиологическое исследование сердца (ЭндоЭФИ) — проводится с помощью катетера, который вводится подкожно в паховой или подключичной области и через сосуды помещается в сердце. Дает самую полную информацию.
- Тилт-тест — исследование, при котором создается резкий венозный отток (перевод тела из горизонтального в вертикальное положение на специальном столе) с замером показателей сердечно-сосудистой системы.
Клиника
В зависимости от того, почему возникает аритмия, будет наблюдаться различная клиническая картина. Можно выделить общие признаки аритмии, не зависящие от вида:
- ритм и частота сердечных сокращений резко изменены;
- в области сердца (слева в груди) ощущаются непонятные перебои, что субъективно воспринимается как
- неприятная болезненность;
- очень часто происходит изменение общего состояния и самочувствия.
В зависимости от того, какой вид нарушения сердечного ритма у данного человека, зависит и то, как проявляется аритмия.
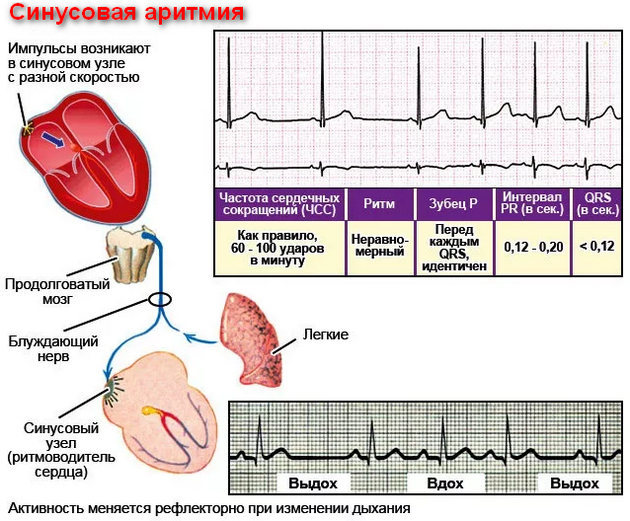
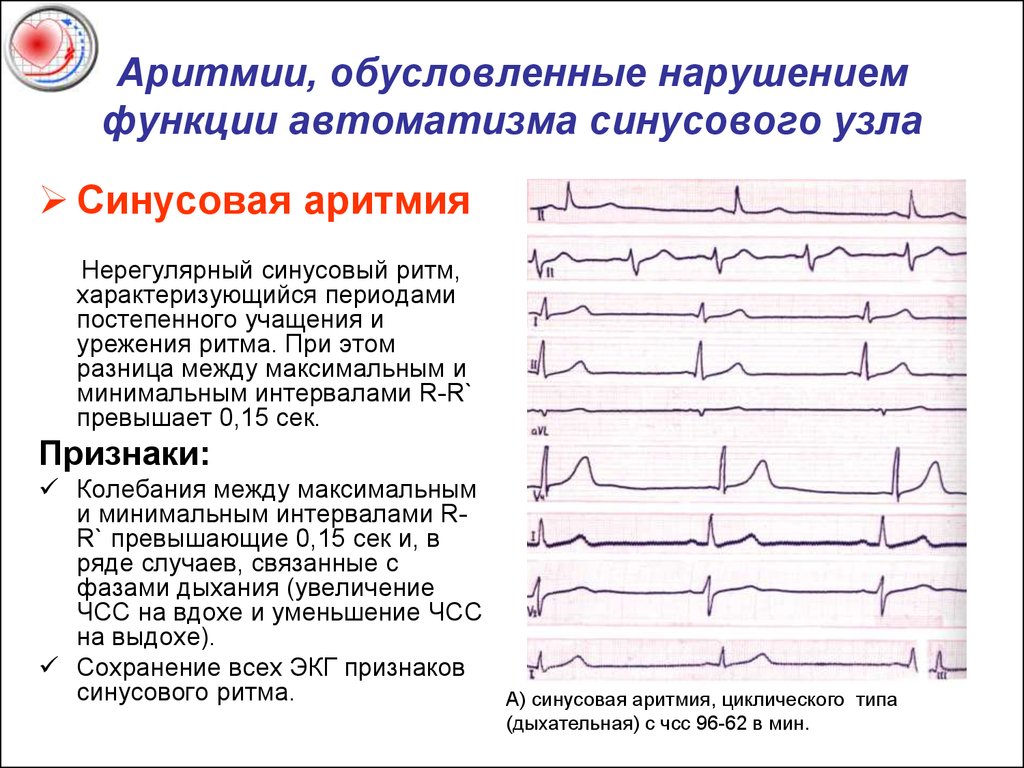
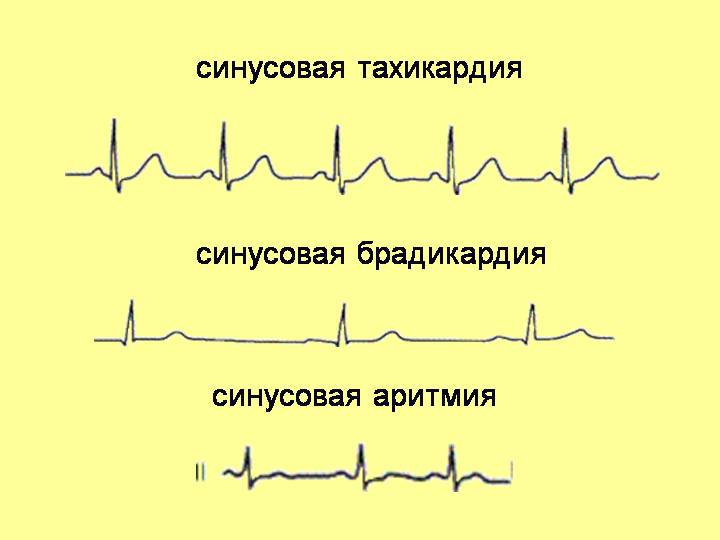
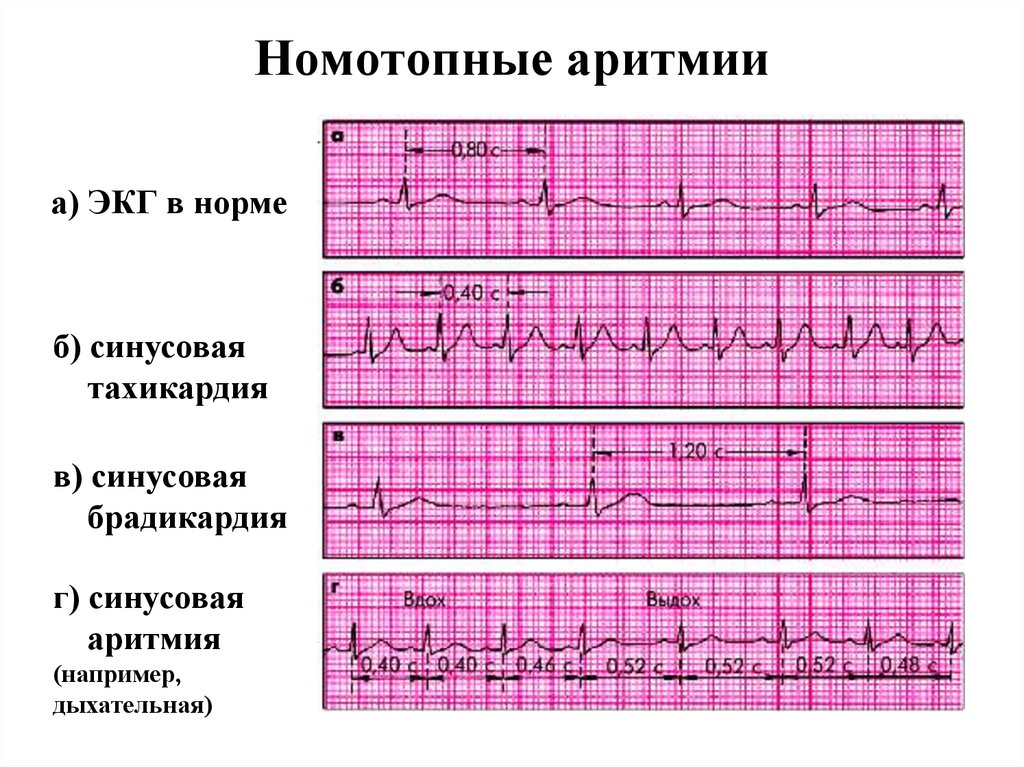
Синусовая тахикардия
При синусовой тахикардии наблюдается учащение пульса свыше 90-95 ударов в минуту, при брадикардии – урежение частоты сердечных сокращений меньше 60 ударов в минуту. При этом больные жалуются на то, что «сердце сейчас как будто из груди выскочит», или же, наоборот, боятся, что оно вот-вот остановится.
Аритмии могут сопровождаться головокружением, слабостью, головными болями. Симптомы аритмии сердца у женщин включают также кратковременную потерю сознания, потемнение в глазах, повышенную утомляемость.
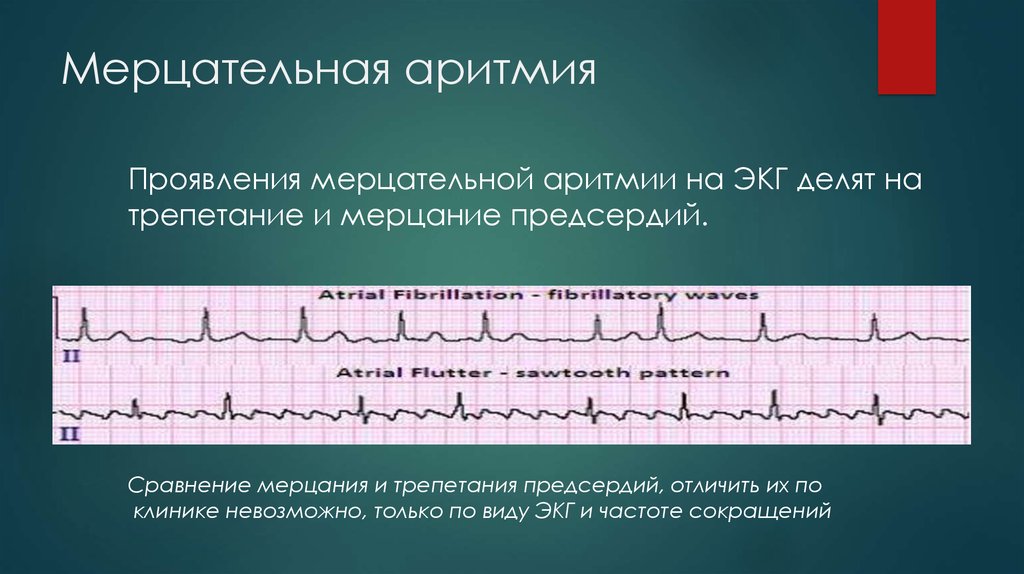
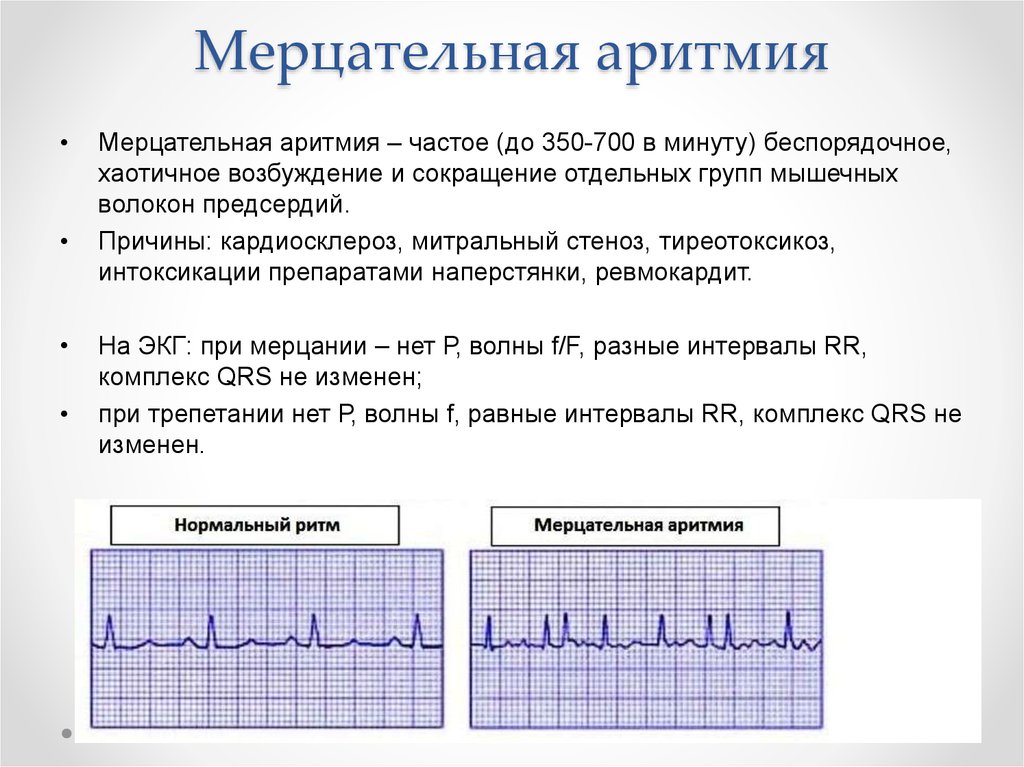
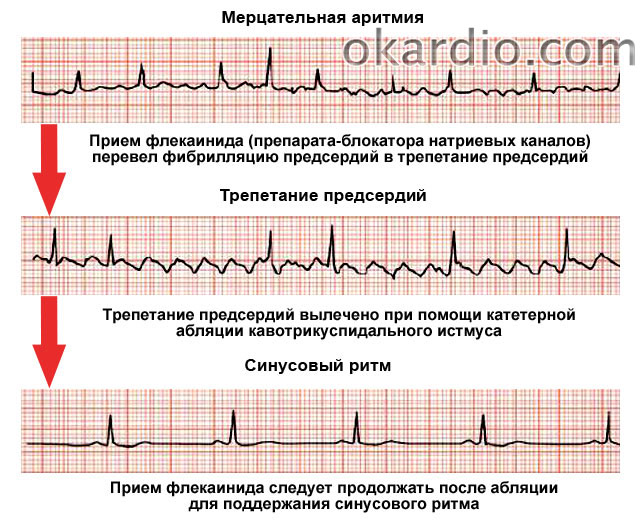
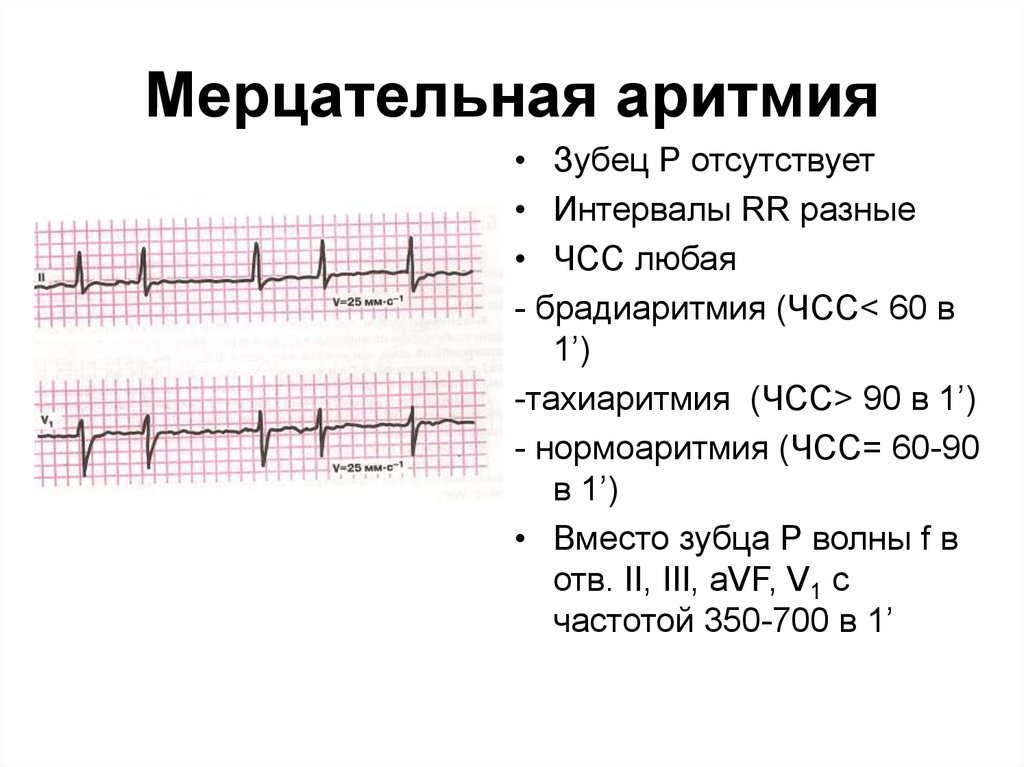
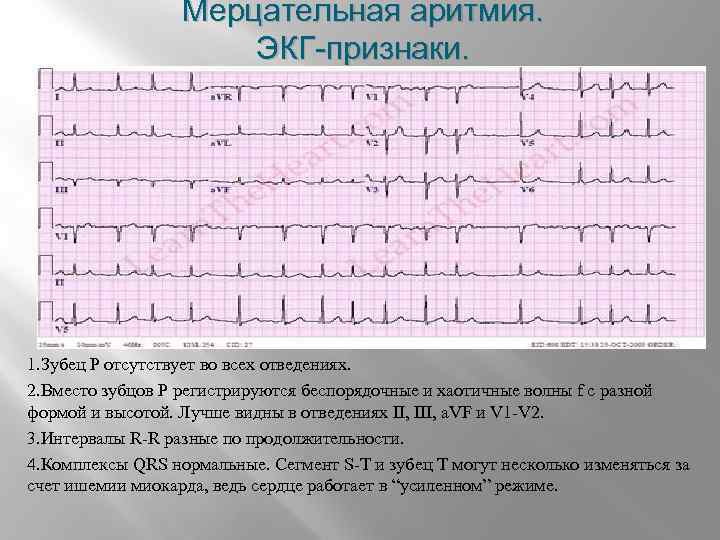
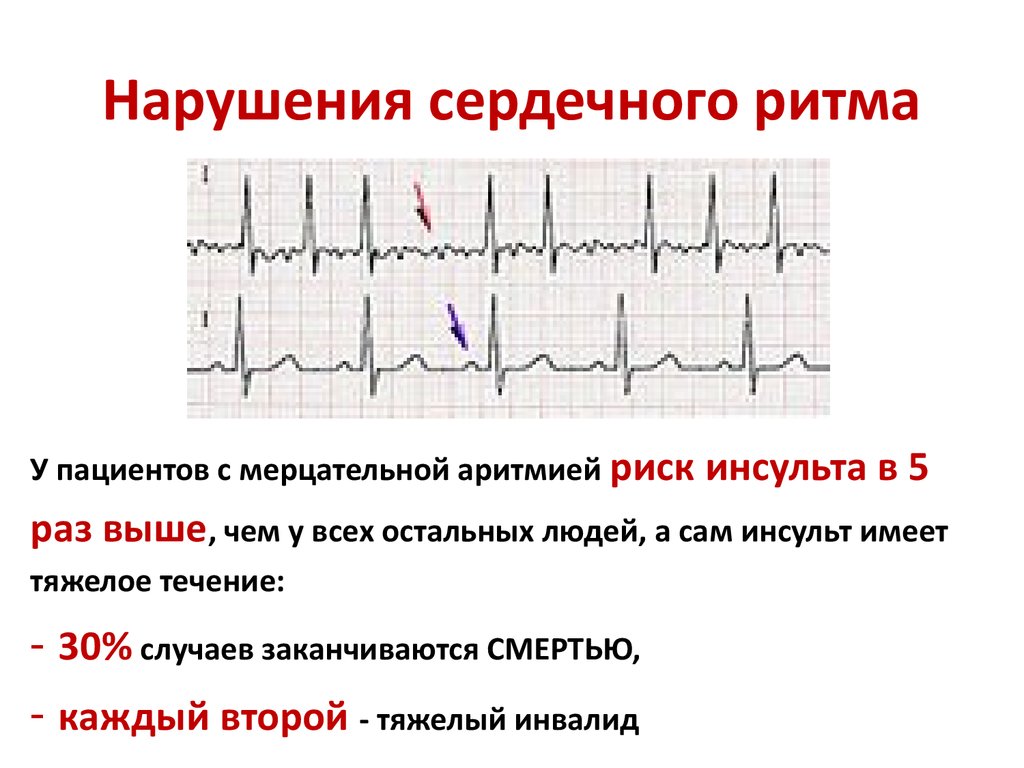
Мерцательная аритмия

Отдельно хочется поговорить о клинике пароксизмов мерцательной аритмии (фибрилляции предсердий). Во время приступа кожные покровы человека резко бледнеют, пульс неритмичный, в большинстве случаев – учащенный. Возможно выявление дефицита пульса (частота сердечных сокращений больше, чем частота пульса). Артериальное давление измерить достаточно трудно, так как оно очень вариабельно. Во время таких приступов, людям чаще всего кажется, что они вот-вот умрут, или смерть настигнет их в ближайшее время. Поэтому вопрос, сколько живут с мерцательной аритмией, остается достаточно актуальным.
В среднем, при правильно и вовремя подобранном лечении, люди доживают до 70-80 лет, в зависимости от наличия или отсутствия сопутствующих заболеваний. Признаки мерцательной аритмии у женщин отличаются большей выраженностью приступов и более частым их возникновением. Фибрилляция предсердий в большинстве случаев из пароксизмальной формы переходит в постоянную.
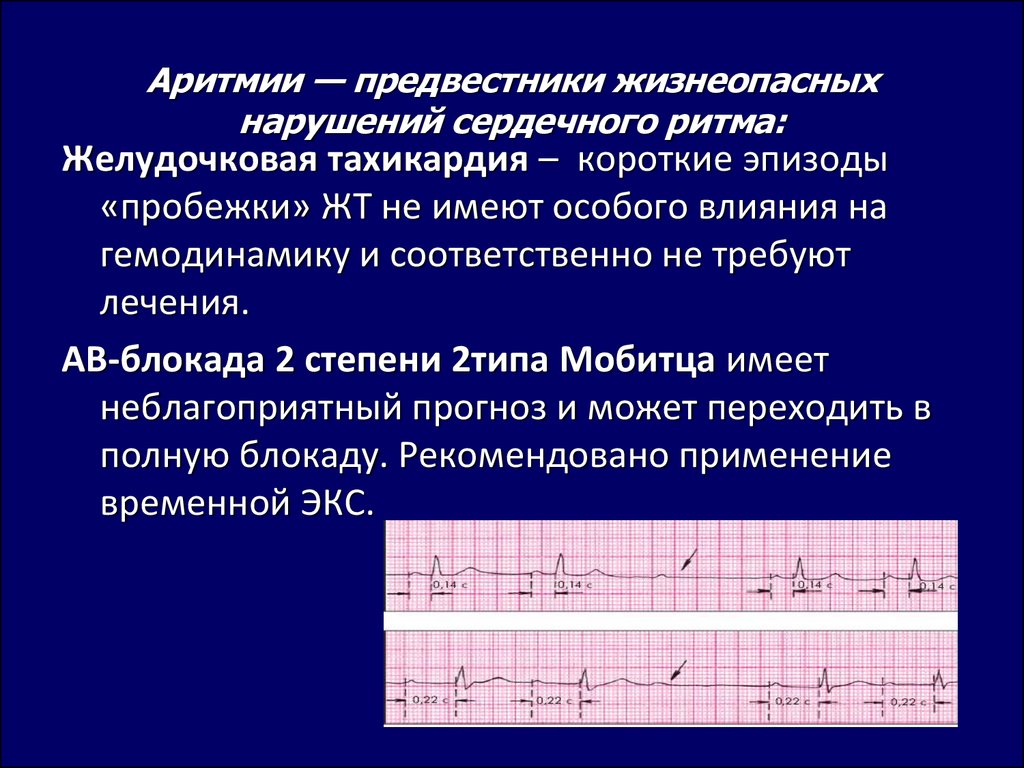
АВ-блокада

Симптоматика атриовентрикулярной блокады варьируется от полного отсутствия проявлений до развития сердечной недостаточности, синкопальных состояний и внезапной смерти.
Симптомы АВ-блокады I степени почти никак не проявляются или совсем отсутствуют. При этом можно отметить такие клинические проявления, как быстрая утомляемость, слабость, чувство нехватки воздуха при занятиях спортом, головокружение, предобморочные состояния с мельканием звездочек перед глазами, звоном в ушах и другими предвестниками того, что сейчас человек может упасть в обморок.
Симптомы заболевания II-III степени зависят от значения пауз ритма, исходной частоты сердечного ритма или активности гетеротопного ритма. Таким больным присущи приступы потери сознания (синдром МЭС, Морганьи-Адамса-Стокса) при сердцебиении менее 50 ударов в минуту. Причина потери сознания состоит в длительных периодах отсутствия эффективных сокращений желудочков сердца, что может привести к его остановке.
Приступ МЭС проявляется:
- отсутствием пульса;
- отсутствием как пульса, так и сердцебиений;
- судорогами мышц;
- нарастающей бледностью и синюшностью кожи по мере протекания приступа;
- малой продолжительностью приступа (обычно не более 1-2 минут), однако каждый приступ может стать причиной внезапной смерти пациента.
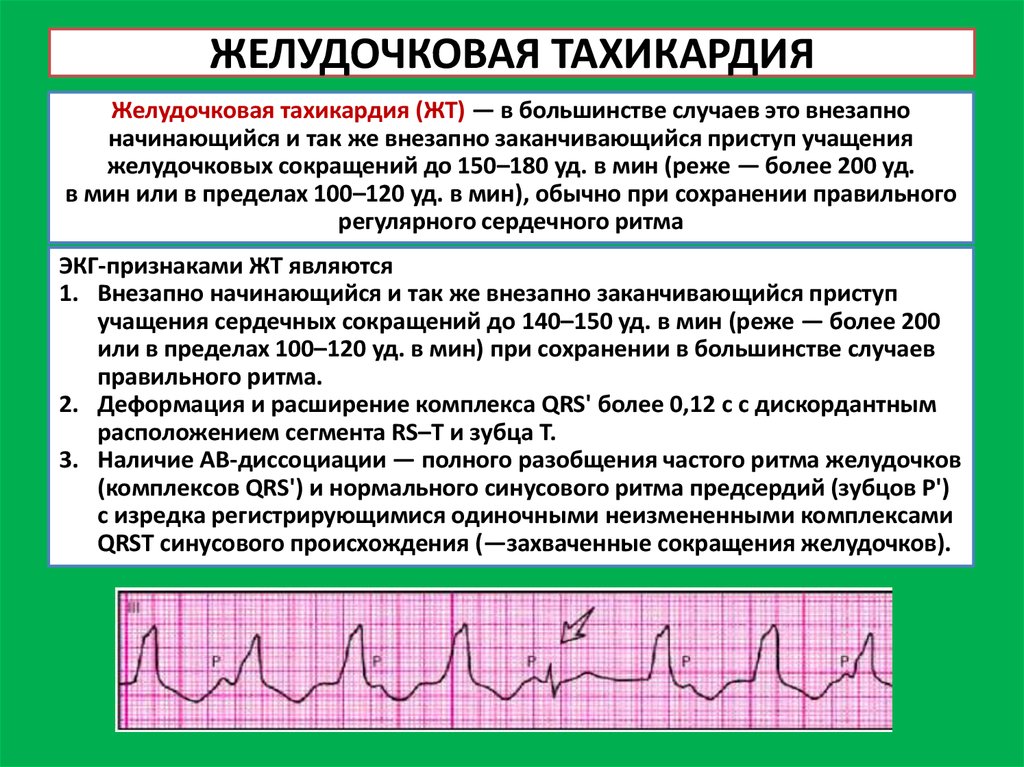
Желудочковая тахикардия
Постоянное по регулярности учащённое сокращение нижних камер сердца называется желудочковой тахикардией. Желудочки сжимаются на 30 %- 50% быстрее, чем при здоровом состоянии сердца. Периодически ритмичность их работы возвращается в привычное русло, но затем снова наступает приступ.
Физиологическая желудочковая тахикардия – естественное явление, проявляющееся в результате физической либо эмоциональной нагрузки. Патологическая – представляет большую угрозу и опасна осложнениями. Часто сокращаясь, желудочки не успевают достаточно наполняться кровью, что приводит к нарушению кровообращения и нехватке кислорода.
Виды аритмии и что важно помнить о них
 Большую опасность таит в себе мерцательная аритмия, характеризующаяся неритмичной работой желудочков и сопровождающаяся сокращениями в пределах 100-150 ударов в минуту.
Большую опасность таит в себе мерцательная аритмия, характеризующаяся неритмичной работой желудочков и сопровождающаяся сокращениями в пределах 100-150 ударов в минуту.
Поражение электротоком, сильные стрессы, перебор с приемом алкоголя, передозировка некоторых лекарственных средств – это лишь неполный перечень причин, по которым может возникнуть мерцательная аритмия.
Наиболее существенная угроза, которую она несет в себе – тромбоэмболия или риск возникновения кровяных застоев, вследствие чего левое предсердие обрастает сгустками крови (тромбами)
Внезапно оторвавшись, в сопровождении кровотока они могут беспрепятственно перенестись через аорту в район головного мозга, приводя к кардиоэмболическому инсульту с катастрофическими последствиями для этого жизненно важного органа
Опасно также увеличение частоты сердечных сокращений до 220 ударов в минуту, называемое наджелудочковой пароксизмальной тахикардией. Оно может являться следствием возрастных изменений мышцы сердца или свидетельствовать о таких недугах, как сердечная недостаточность, нарушения работы щитовидки и другие. Сопровождаясь, как правило, повышенным артериальным давлением, оно таит в себе угрозу нарушения кровоснабжения.
Похожей симптоматикой обладает желудочковая разновидность тахикардии с полным нарушением кровообращения и остановкой сердца.
Другая разновидность аритмии – экстрасистолия, проявляющаяся в несвоевременной деполяризации либо сокращении сердечной мышцы. Она может возникнуть у людей с ишемической болезнью сердца, миокардитами, кардиосклерозом, дистрофией, поражениями клапанных аппаратов сердца, а иногда и у совершенно здоровых людей. По статистике, почти в 15 процентах случаев инсульта в той или иной степени проявлялись признаки, характерные для экстрасистолии.

При брадикардии частота сокращений сердечной мышцы опускается ниже отметки в 45-50 ударов. Такие аномалии часто наблюдаются у профессиональных спортсменов, привычных к серьезным физическим нагрузкам и это считается нормой. А поскольку они находятся под постоянным медицинским контролем, угрозы для их здоровья практически не возникает.
Другое дело – больные, страдающие сердечно-сосудистыми заболеваниями. Внезапная брадиаритмия или, проще говоря – почти обморочное состояние, зачастую скрывает инфаркт миокарда в безболевой форме и иные патологии, непосредственно угрожающие жизни. При проявлении указанных симптомов выход один – не мешкая вызвать «неотложку»!
Отдельно стоит отметить сердечную недостаточность. К ней, например, могут привести, длительная аритмия и приступы тахикардии, сопровождающиеся одышкой и утомляемостью.
Характерный случай: слабая сократительная способность мышцы сердца приводит к препятствованию выхода жидкости из организма. Следствием такой аномалии являются отеки конечностей и застой в легких, характеризующие сердечную недостаточность. Проявляется это затрудненным дыханием, нарушением газообменных процессов в легких, гипоксией. В наиболее тяжелых случаях все может закончиться отеком легких с летальным исходом.

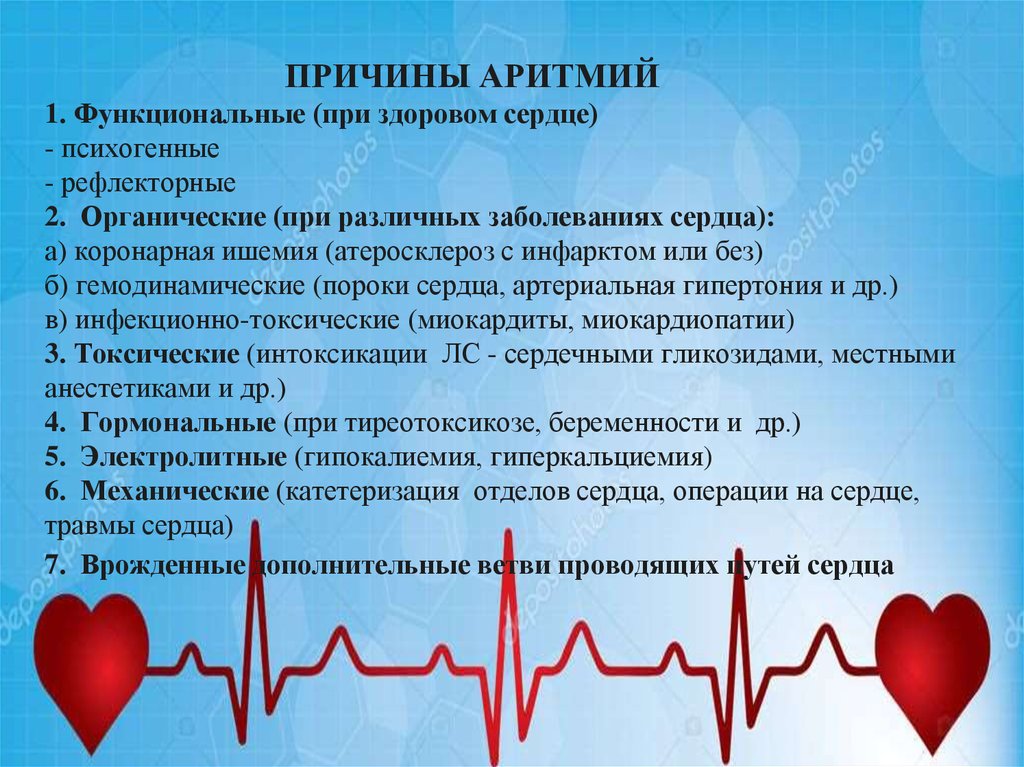
Причины нарушения сердечного ритма
Причины частого нарушения сердечного ритма должны быть известны человеку. Не всегда причиной являются врожденные патологии, поэтому в течение жизни люди сталкиваются со сторонними факторами, способными нанести вред здоровью. В таких случаях незаменимой остается профилактика, помогающая поддерживать нормальное кровообращение.
- Врожденная патология;
- Стресс;
- Алкоголизм;
- Передозировка таблеток;
- Нарушение баланса крови.

Перебои стабильного сердечного ритма быстро перерастают в различные заболевания. Постоянная неправильная работа приводит к постепенному разрушению организма, нанося системам непоправимый вред. Людям стоит отыскать решение всех проблем, найдя оптимальные способы защиты.
Врожденная патология
Часто нарушение сердечного ритма является последствием врожденной патологией. С такими заболеваниями можно столкнуться в любом возрасте. Так, они обнаруживаются даже у младенцев, которым сразу же назначается полный осмотр и курсовое лечение.
Доказано, что возраст минимально влияет на сердечные заболевания. Наследственность оказывается опасной, хотя современная медицина позволяет справиться с такими «ошибками природы». Обычно в таких случаях применяются лекарственные препараты, но когда последующее развитие патологии способно стать опасным для жизни, проводятся сложные хирургические операции.
Стресс
Ежедневные психологические нагрузки заставляют сердце работать неправильно. В определенный момент произойдет срыв, который выльется в серьезное заболевание. Невозможно полностью отстраниться от окружающей действительности, не замечая стресса, поэтому с ним следует бороться на первых этапах возникновения.
Регулярный стресс – предпосылка аритмий. Любой синдром может развиться со временем, поэтому лучше сразу начать принимать успокоительное. Это неправильный выход, но без него обойтись нельзя, если не хочется через несколько лет столкнуться с сердечными заболеваниями.

Алкоголизм
Причины нарушения стабильности ритма сердца также связаны с неправильным образом жизни человека. Одной из них является алкоголизм. Раньше считалось, что подобные последствия возможны только при распитии некачественных спиртных напитков, но это ошибка. Регулярное воздействие слабых ядов приводит к ослаблению сердечной мышцы, а вместе с тем к неправильному кровообращению.
В таких случаях нарушение ритма сердца сначала остается практически незаметным. Пройдет некоторое время, и человек начнет постоянно страдать от болевых ощущений. Единственным спасением станет срочный отказ от алкоголя и посещение специалиста. Он подскажет, каким образом полностью вывести вредные вещества из организма и восстановить нормальную жизнедеятельность.
Передозировка таблеток
Возможная передозировка таблеток – еще одна причина всерьез задуматься о регулярных консультациях врачей. Самолечение не даст полезных результатов, ведь сердечный ритм может нарушаться даже при частом приеме одних и тех же препаратов. Причем это касается даже борьбы с распространенным гриппом.
При появлении любого заболевания следует обратиться в клинику. Только специалисты правильно подбирают курс лечения, подсказывая своим пациентам, как навсегда избавиться от той или иной проблемы. Производители лекарств проводят проверки, но они все равно воздействуют на организм индивидуально.
Нарушение баланса крови
Любой синдром может проявиться из-за нарушения баланса крови. В некоторых случаях синдром становится неожиданным, ведь люди следят за своим здоровьем. Причины раскрываются после сдачи анализов в больнице, когда становится понятно, чтобы образ жизни и рацион питания оставался неправильным.
Недостаток калия и магния – распространенная причина неправильной работы сердечной мышцы. С подобными неприятностями приходится сталкиваться на каждом шагу, когда ритм сердца нарушен. Так, во время беременности при больших нагрузках обязательно прописываются витамины, обогащенными данными микроэлементами.

Причины ишемической аритмии
В аритмическом варианте ишемической болезни лежат те же факторы, стимулирующие образование патологического процесса, что и при ИБС. Их три:
- атеросклероз коронарных артерий;
- образование тромбов в коронарных артериях из-за повышенной вязкости крови;
- артериальный спазм, развивающийся вследствие воздействия биологически активных веществ.

Сужение венечной бляшки на УЗИ. Зеленым цветом отмечена атеросклеротическая бляшка
Любые физические нагрузки, эмоциональное напряжение заставляют сердце более активно работать. Для этого ему нужно больше кислорода и питательных веществ. При их нехватке из-за перекрытия коронарных артерий тромбом или атеросклеротической бляшкой возникает кислородное голодание органа. Также некоторые биологически активные вещества провоцируют артерии, в том числе коронарные, спазмироваться. Это также провоцирует недостаточное поступление кислорода к сердцу.
Существуют факторы риска, способствующие развитию ИБС, а вместе с ней — ишемической аритмии:
- Биологические — возраст старше 55 лет, мужской пол.
- Склонность к дислипидемии, сахарному диабету, артериальной гипертензии, излишнему весу.
- Поведенческие — гиподинамия, употребление алкоголя, курение, нерациональное питание.
Видео: ИБС и сердечные приступы