Что такое реципрокная тахикардия
Если появление тахикардии объясняется раздвоением пути в атриовентрикулярном узле, задача которого состоит в замедлении импульсной передачи от предсердий к желудочкам, то такую тахикардию принято называть реципрокной.
Реципрокная тахикардия не считается состоянием, которое угрожает жизни пациента.
Несмотря на свою безопасность, тахикардия этого типа часто причиняет людям дискомфорт в моральном плане, так влияет на трудоспособность, вынуждает посещать врачей.
- Вся информация на сайте носит ознакомительный характер и НЕ ЯВЛЯЕТСЯ руководством к действию!
- Поставить ТОЧНЫЙ ДИАГНОЗ Вам может только ВРАЧ!
- Убедительно просим Вас НЕ ЗАНИМАТЬСЯ самолечением, а записаться к специалисту!
- Здоровья Вам и Вашим близким!
Реципрокная тахикардия не имеет связи со структурными изменениями в сердце, что означает, что сама сердечная мышца и ее структуры не повреждены, нет лишних отверстий, перерастянутости, сосуды функционируют правильно.
Выделяют несколько причин, которыми можно объяснить развитие реципрокной тахикардии:
- тахикардия реципрокного типа может формироваться в ответ на врожденные аномалии сердечной мышцы, когда изменено ее анатомическое строение;
- в ряде случаев отмечается врожденная аномалия в генном строении, из-за чего атриовентрикулярный узел раздваивается еще когда плод находится в материнской утробе, что и выступает основой для развития тахикардии.
Тахикардия может быть также спровоцирована внешними факторами, такими как:
- сильное стрессовое воздействие;
- длительное употребление табака;
- интенсивные физические нагрузки;
- употребление продуктов, содержащих кофеин;
- употребление спиртосодержащих напитков.
Приступы тахикардии реципрокного типа характеризуются обычно чувством ритмичного сердцебиения. Пациенты могут жаловаться на то, что сердце в их груди «трепещет», так как сокращается с огромной частотой.
Помимо характерных жалоб на «трепетание» могут появляться следующие симптомы:
- чувство нехватки воздуха, одышка;
- болевой симптом за грудиной, дискомфорт той же локализации;
- приступы слабости, головокружение, потемнение в глазах;
- эпизоды потери сознания, удушье.
Из всех симптомов реципрокной тахикардии с удушьем пациенты сталкиваются реже всего, только когда частота сердечных сокращений достигает крайне высоких отметок.
В ряде случаев купировать приступ помогает глубокий вдох и небольшая задержка дыхания. При подобной манипуляции происходит активное воздействие на блуждающий нерв, за счет чего и происходит снижение частоты сердечных сокращений.

Пароксизмальная тахикардия у детей
Лечение
Проявляется такое состояние несколько часов, но в редких случаях может продолжаться до нескольких суток. После окончания приступа, сердечный ритм приходит в норму так же внезапно, как и участился.
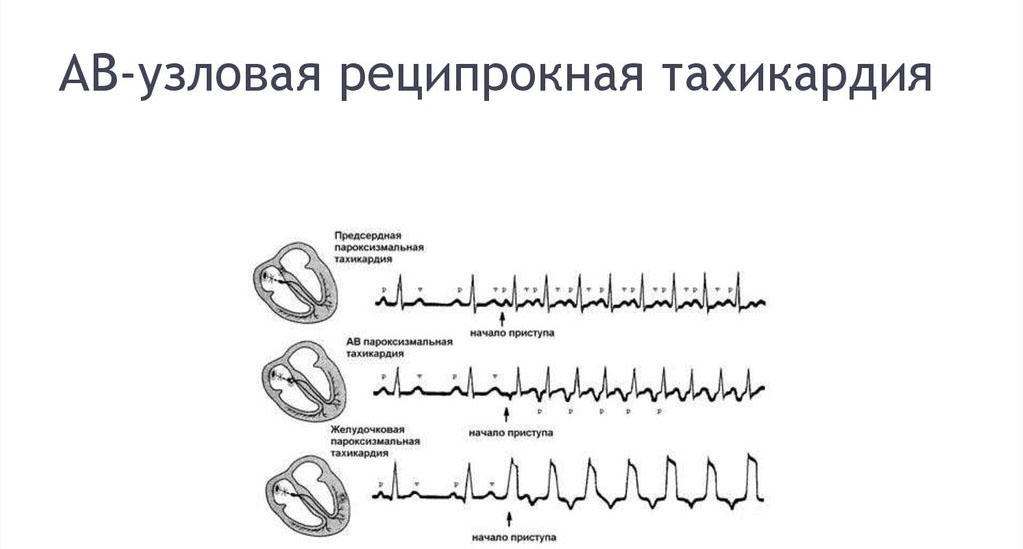
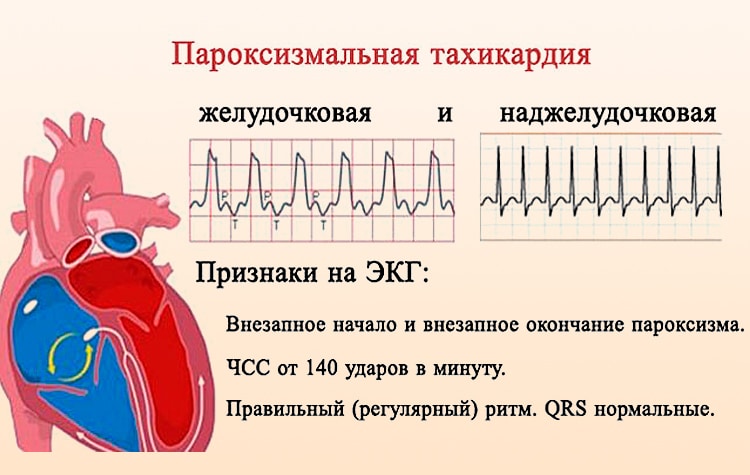
Пароксизмальную тахикардию, в зависимости от очага возникновения импульсов, можно поделить на такие типы:
- предсердная (наджелудочковая или суправентрикулярная);
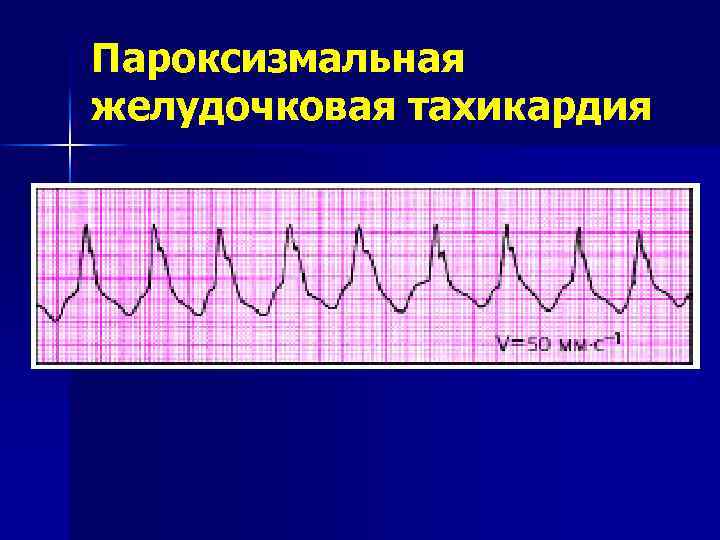
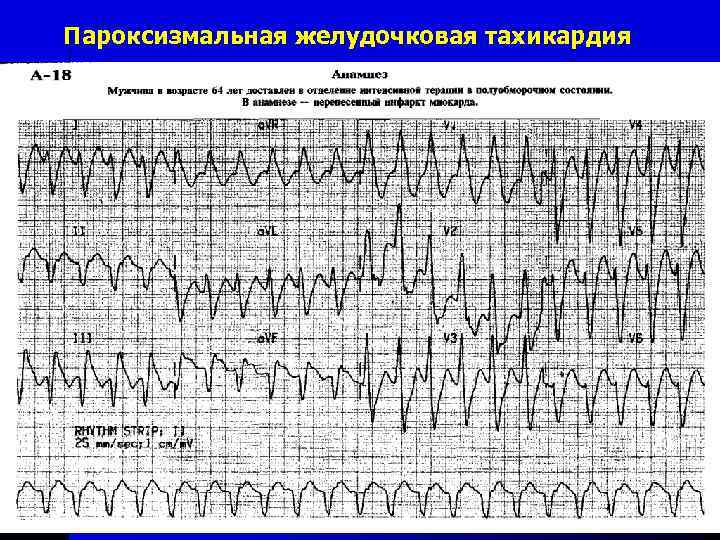
- желудочковая;
- атриовентрикулярная (АВ) узловая и реципрокная.
Причины пароксизмальных тахикардий обычно следующие:
- Электролитные нарушения (магниемия, гиперкальциемия и гипокальциемия, тиреотоксикоз);
- Физическое или психоэмоциональное напряжение;
- Органические нарушения сердца (дегенеративные и воспалительные заболевания миокарда, опухоли сердца, врожденные пороки развития);
- Нарушение вегетативной регуляции сердечного ритма по причине родовой травмы или внутриутробной гипоксии;
- Заболевания матери и плода, которые носят системный характер (нарушения в работе щитовидной железы, сахарный диабет или аутоиммунные заболевания соединительной ткани матери).
Чаще всего у детей встречаются суправентикулярные пароксизмальные тахикардии, в основном исходящие из атриовентикулярного соединения, причем такого рода тахикардии более подвержены девочки. В десятки раз реже у детей встречаются желудочковые типы тахикардий, и они являются проявлением более тяжелых заболеваний сердца, например инфаркта миокарда.

Суправентикулярные тахикардии в детском возрасте могут повлечь за собой огромное количество осложнений, и это является основой для направления детей, у которых наблюдались проявления тахикардии, на детальный осмотр к специалисту кардиологу.
Узловая пароксизмальная АВ тахикардия чаще встречается у подростков и детей школьного возраста, а реже всего у дошкольников и новорожденных. В развитии такого вида тахикардии триггерным фактором являются физические нагрузки.
Пароксизмальная реципроколая АВ узловая тахикардия при участии дополнительного АВ соединения является клиническим проявлением синдрома Вольфа-Паркинсона-Уайта (WPW), как среди взрослых пациентов, так и у детей, присуще это заболевание лицам мужского пола.
Если в детском возрасте с таким синдромом приступы тахикардии проявляются в первые месяцы жизни и у 60%-90% детей спонтанно прекращаются к 1 году, но могут быть рецидивы уже в старшем возрасте. О клиническом течении синдрома WPW у детей старше одного года имеется слишком мало информации и нет объяснений тендерным особенностям у детей.
Следует отметить, что у детей раннего возраста специфические жалобы отсутствуют. Поводом для обращения к педиатру могут быть лишь жалобы матери на состояние ребенка (беспокойный сон, повышенную потливость ребенка (холодный пот), отказ от пищи, беспокойство сменяющееся вялостью, кашель, обморок, иногда во время приступа пароксизма могут возникать судороги).

Пароксизмальная тахикардия у детей – Лечение
Лечение должно быть нацелено на купирование приступов. Для оказания помощи могут использоваться механические приемы (надавливание на каротидный синус или корень языка, проба Вальсальвы — натуживание в течении нескольких секунд, вытереть лицо полотенцем предварительно смоченным в холодной воде).
При желудочковой форме пароксизмальной тахикардии самыми эффективными препаратами являются лидокаин и новокаиномид. Если приступы повторяются достаточно часто, то врачом может быть назначен преоральный прием на протяжении длительного времени антиритмеческих препаратов для профилактики заболевания.
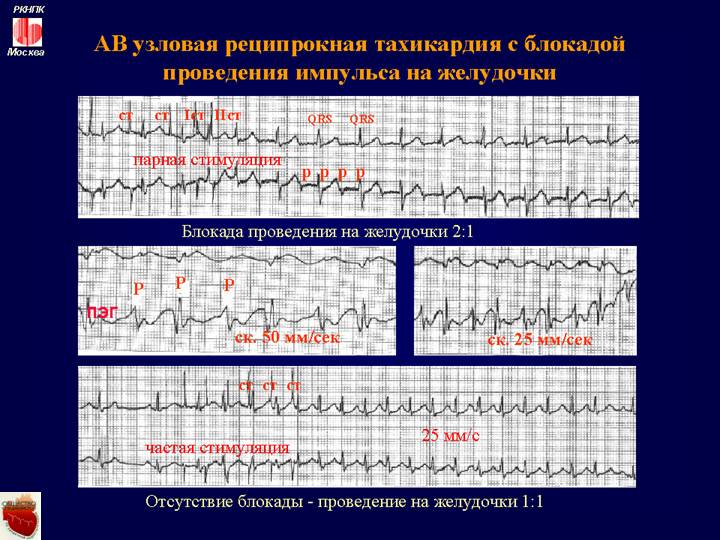
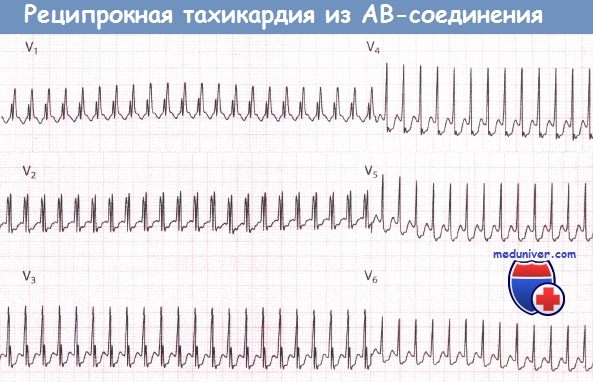
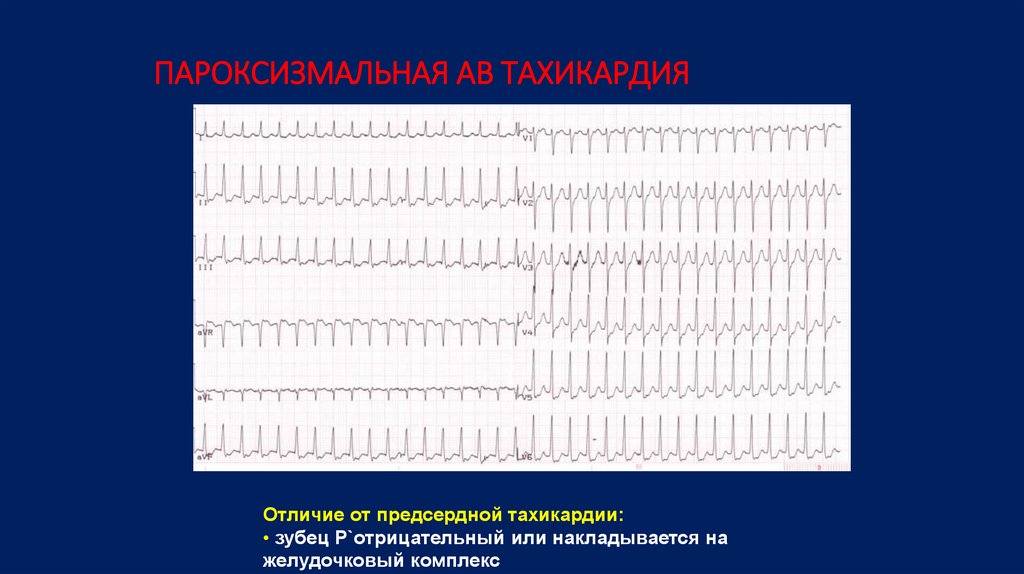
АВ-реципрокная пароксизмальная тахикардия
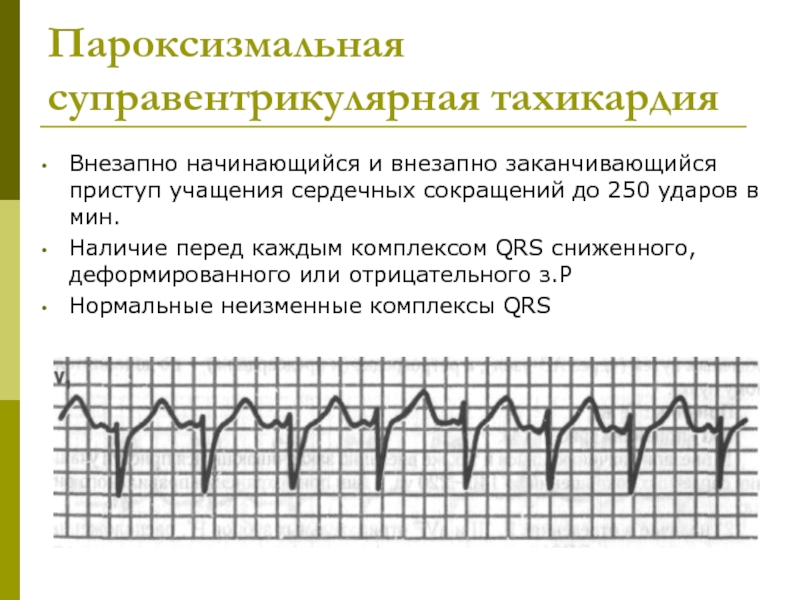
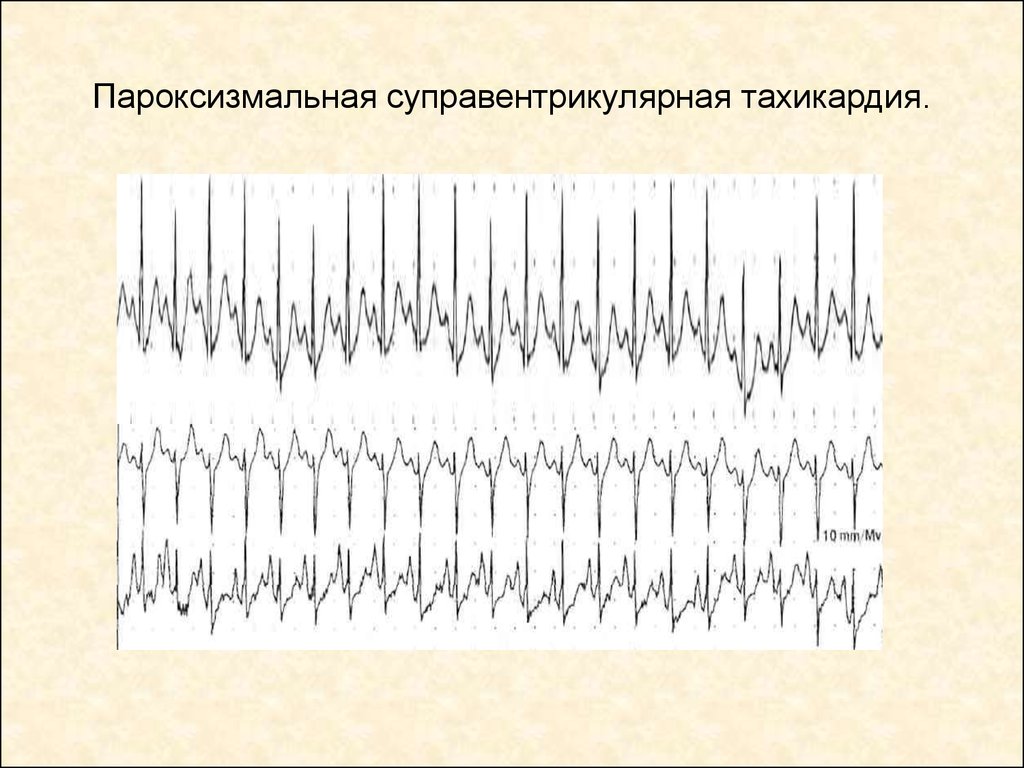
Атриовентрикулярные-реципрокные пароксизмальные тахикардии — самая частая форма суправентрикулярных пароксизмальных тахикардий (85-90%).
https://www.youtube.com/watch?v=ytadvertiseru
Варианты АВ-реципрокных пароксизмальных тахикардий, важные с практической точки зрения:
- пароксизмальные тахикардии с узкими QRS-комплексами:
- АВ-узловая реципрокная пароксизмальная тахикардия;
- ортодромная АВ-реципрокная пароксизмальная тахикардия при синдроме WPW.
- пароксизмальные тахикардии с широкими QRS-комплексами:
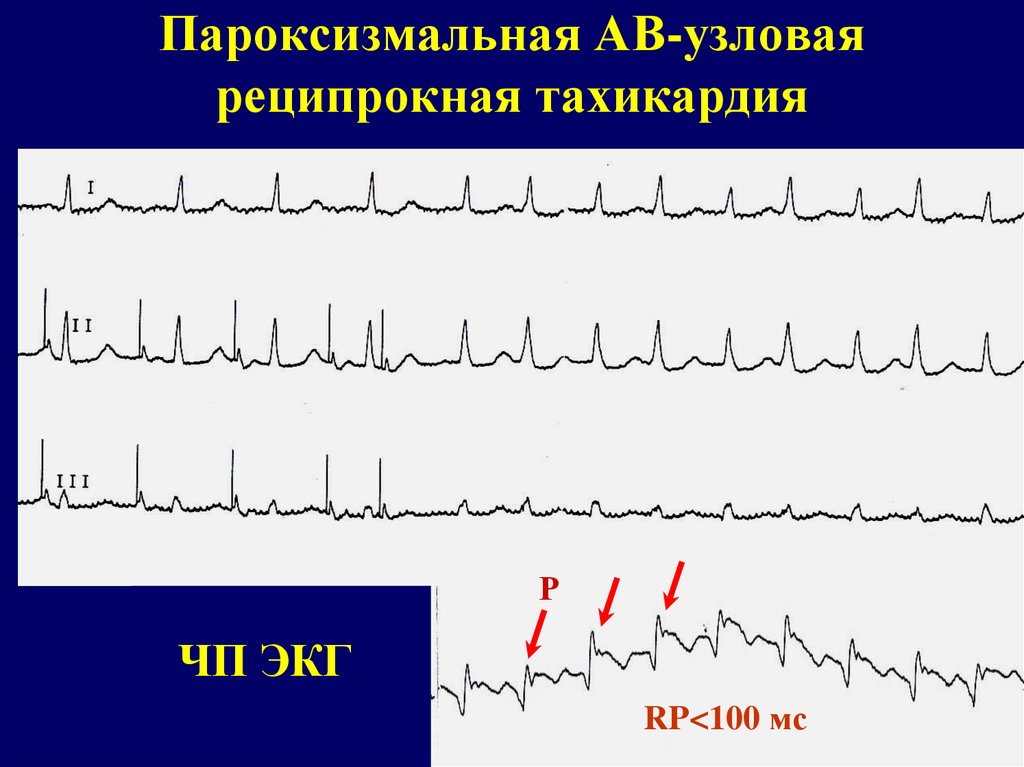
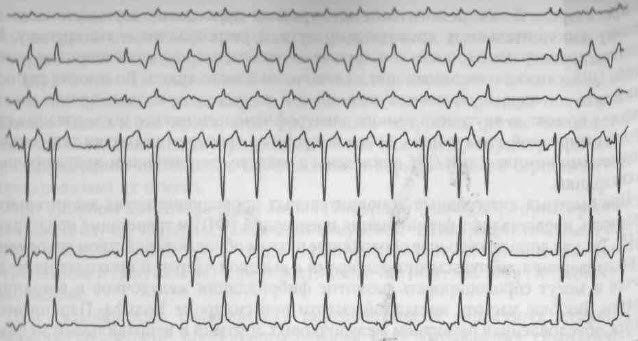
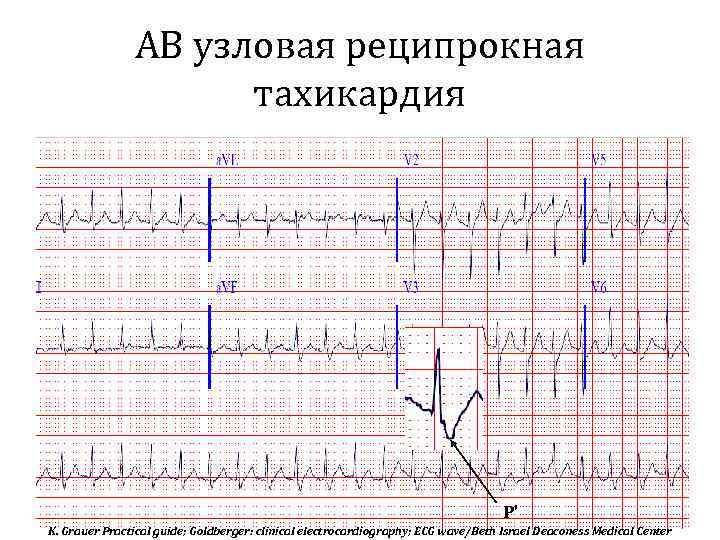
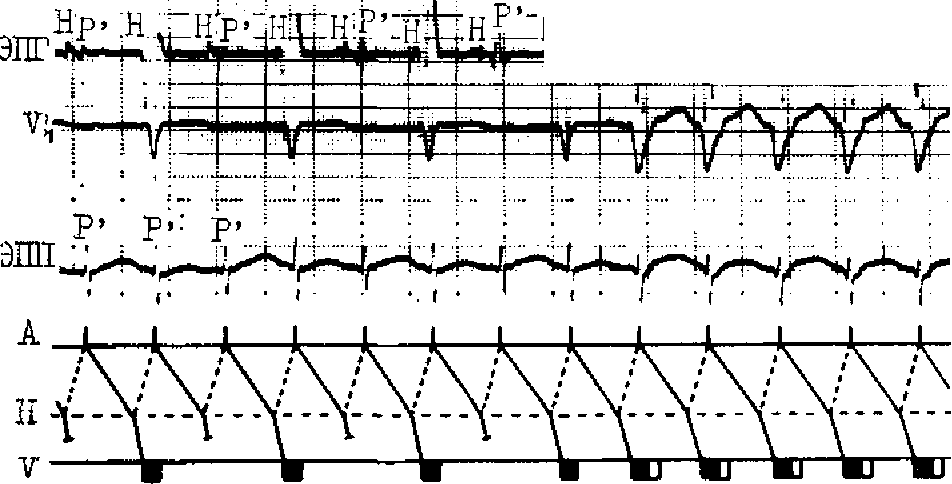
Атриовентрикулярная-узловая реципрокная пароксизмальная тахикардия образуется при наличии анатомического (функционального) расщепления атриовентрикулярного узла, имеющего 2 канала проведения: медленный канал и быстрый канал (с возможностью ретроградного проведения импульса возбуждения).
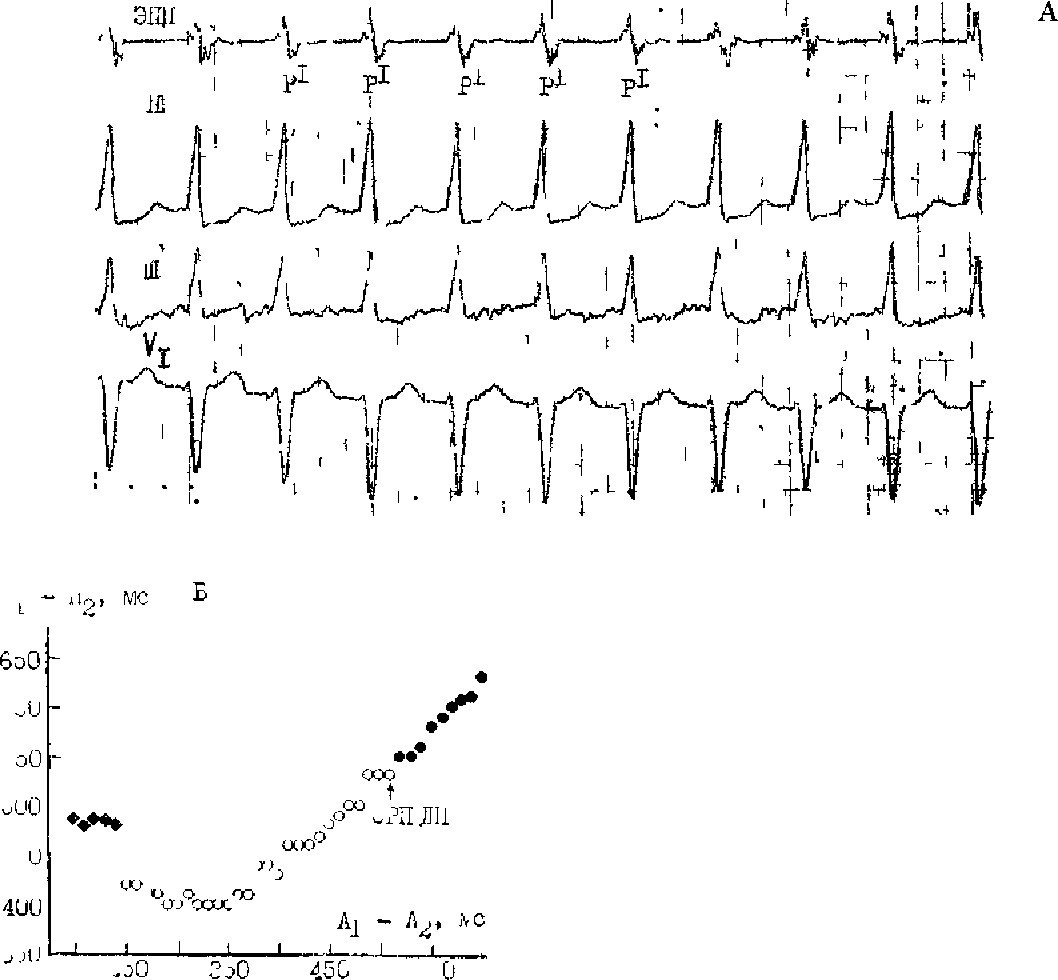
У больных в момент возникновения пароксизма наблюдается усиленная пульсация шейных вен с частотой равной частоте сокращения желудочков.
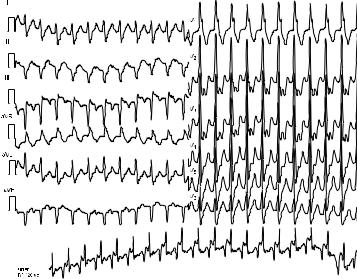
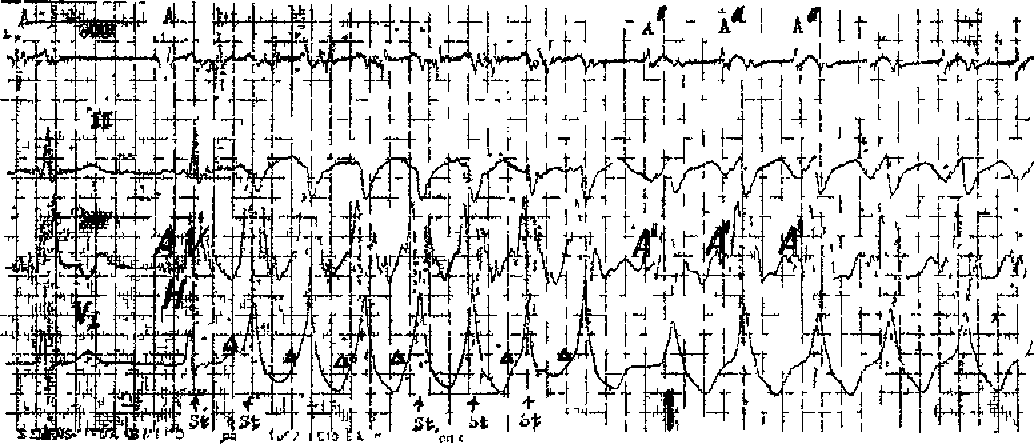
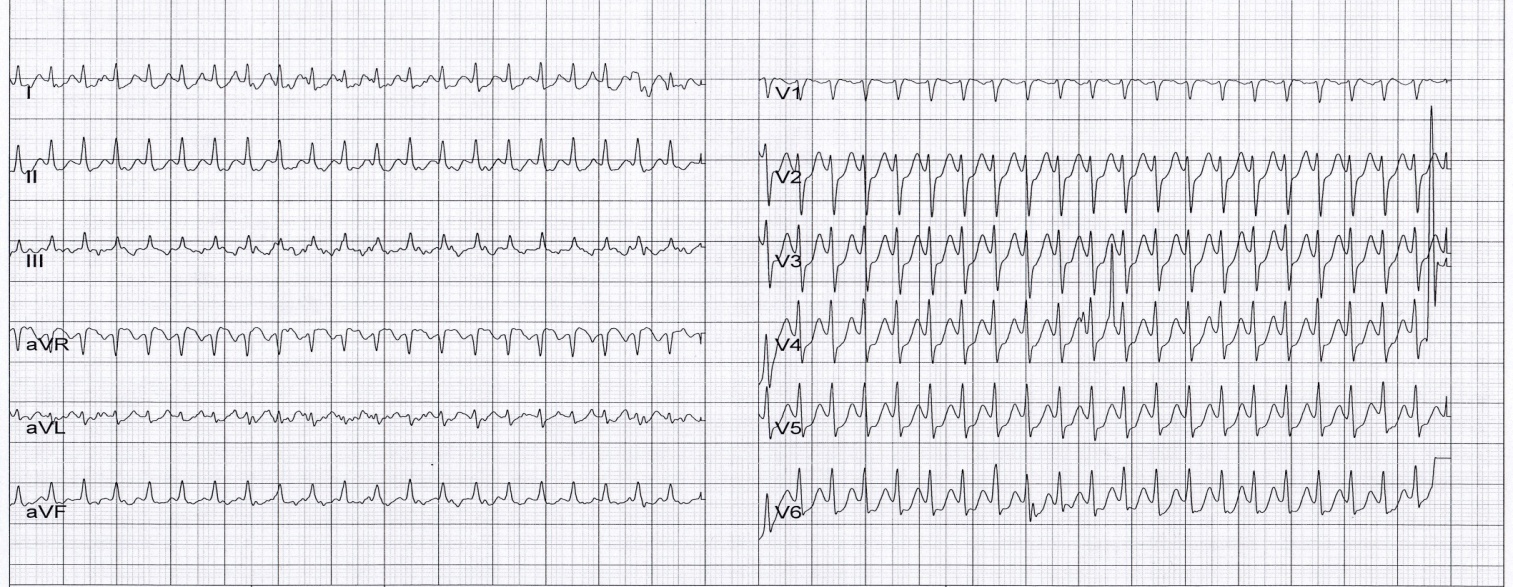
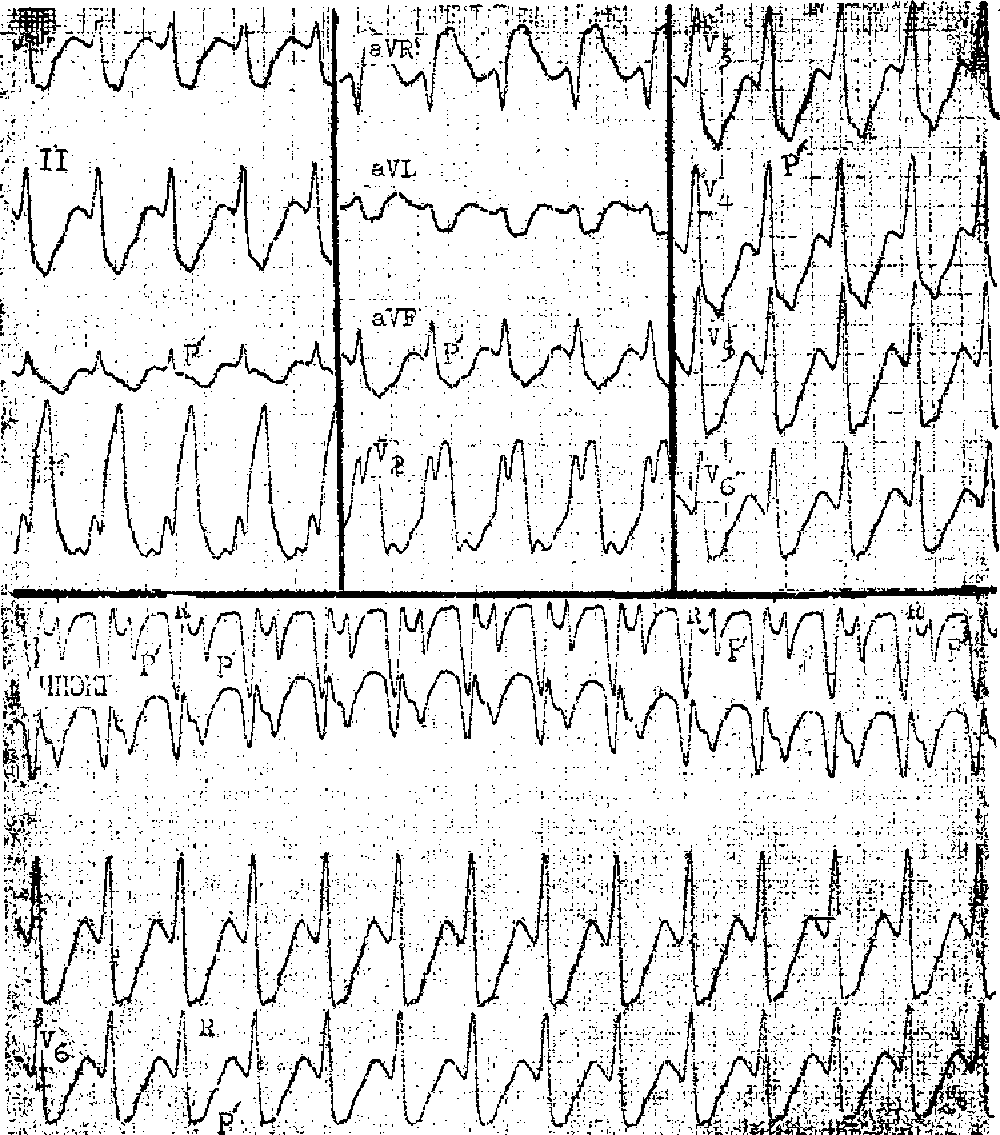
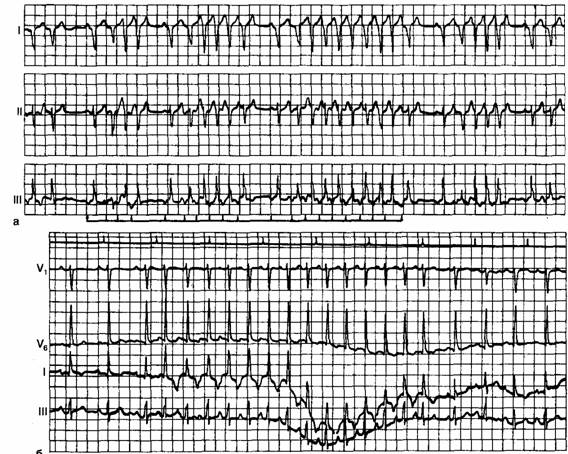
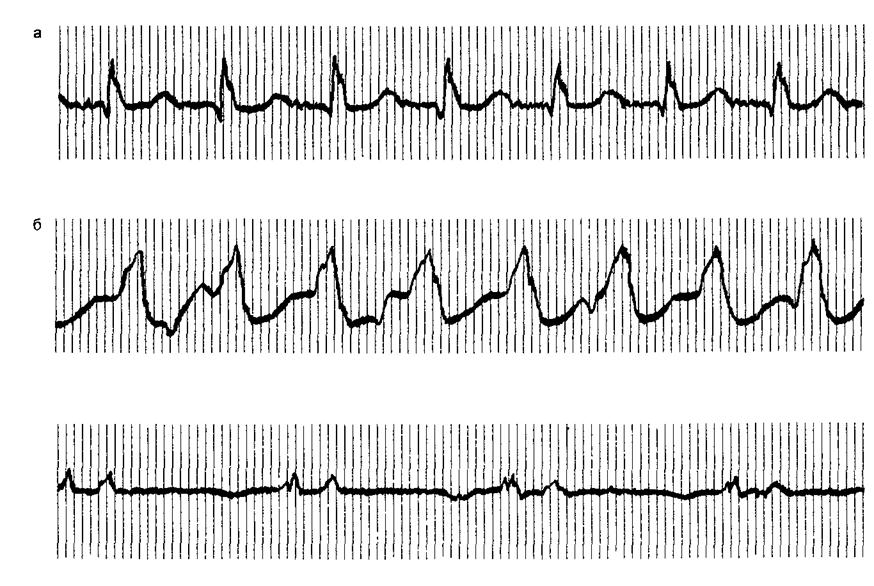
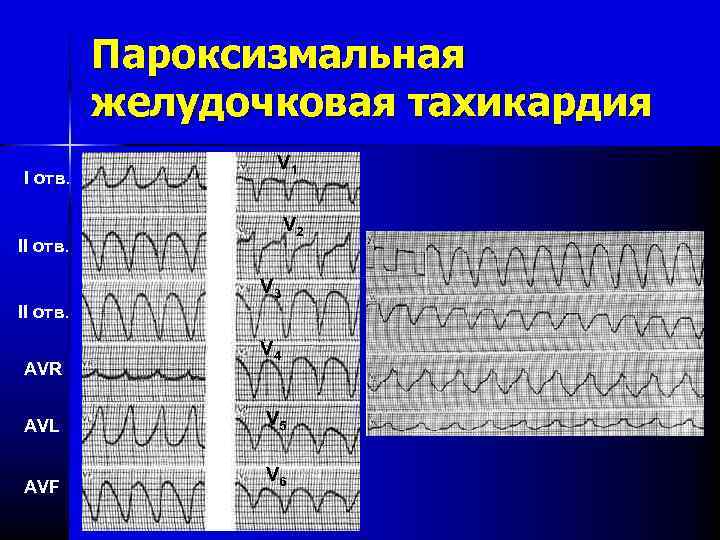
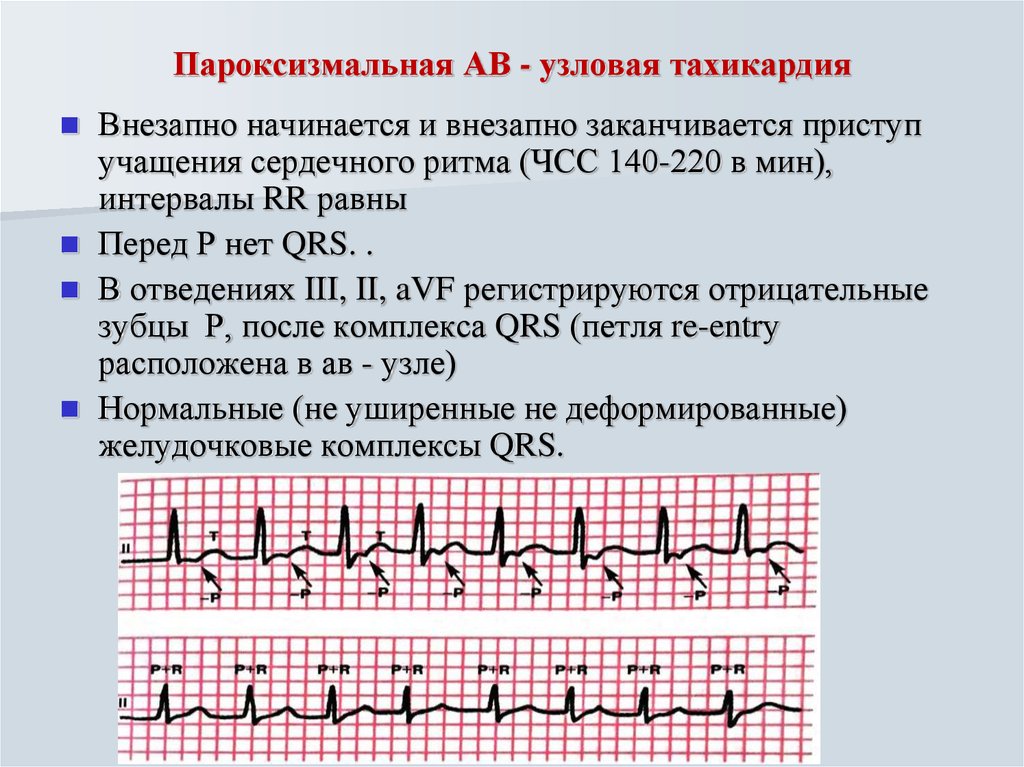
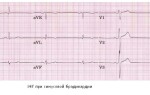
ЭКГ-признаки АВ-узловой реципрокной пароксизмальной тахикардии:
- учащение сердечных сокращений до 140-250 уд/мин (при правильном синусовом ритме), которое внезапно начинается и так же внезапно заканчивается;
- отсутствие зубца P’II,III,aVF, который сливается с QRS-комплексом;
- нормальный неизмененный желудочковый комплекс QRS’;
- в случае аберрантного проведения импульса по системе Гиса-Пуркинье (8-10% случаев) аберрантные желудочковые QRS-комплексы становятся похожими на комплексы при желудочковой пароксизмальной тахикардии (блокаде ножки пучка Гиса).
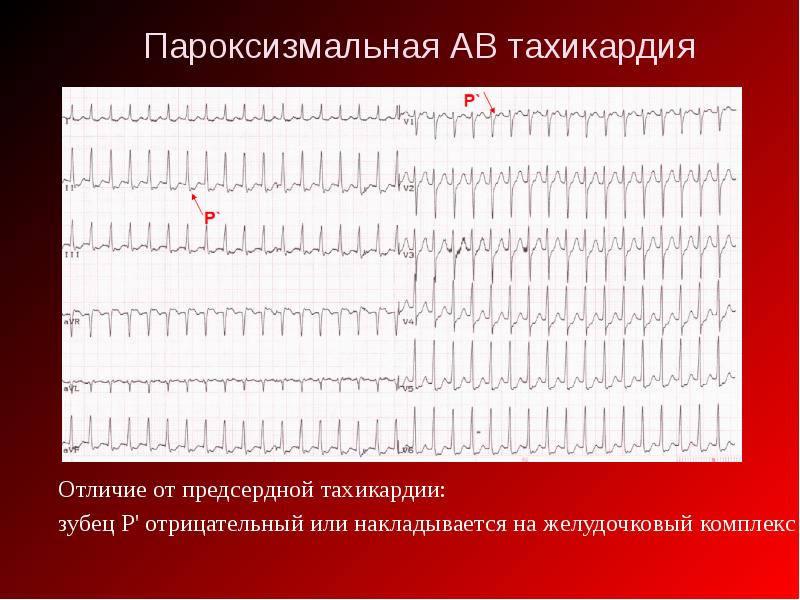
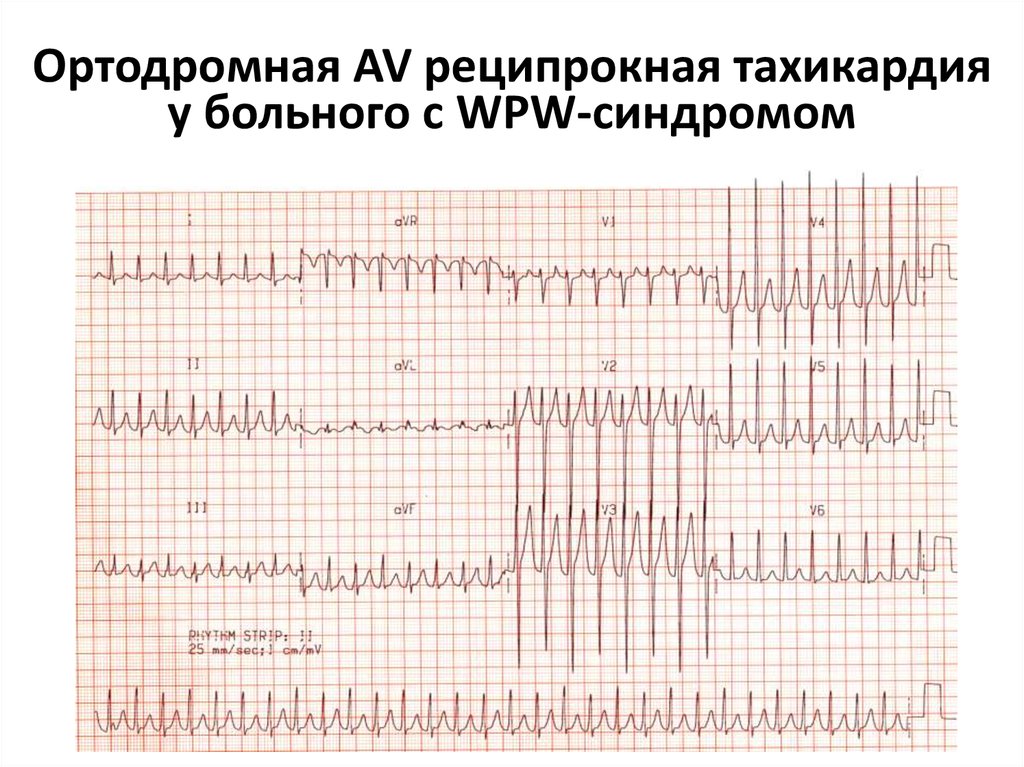
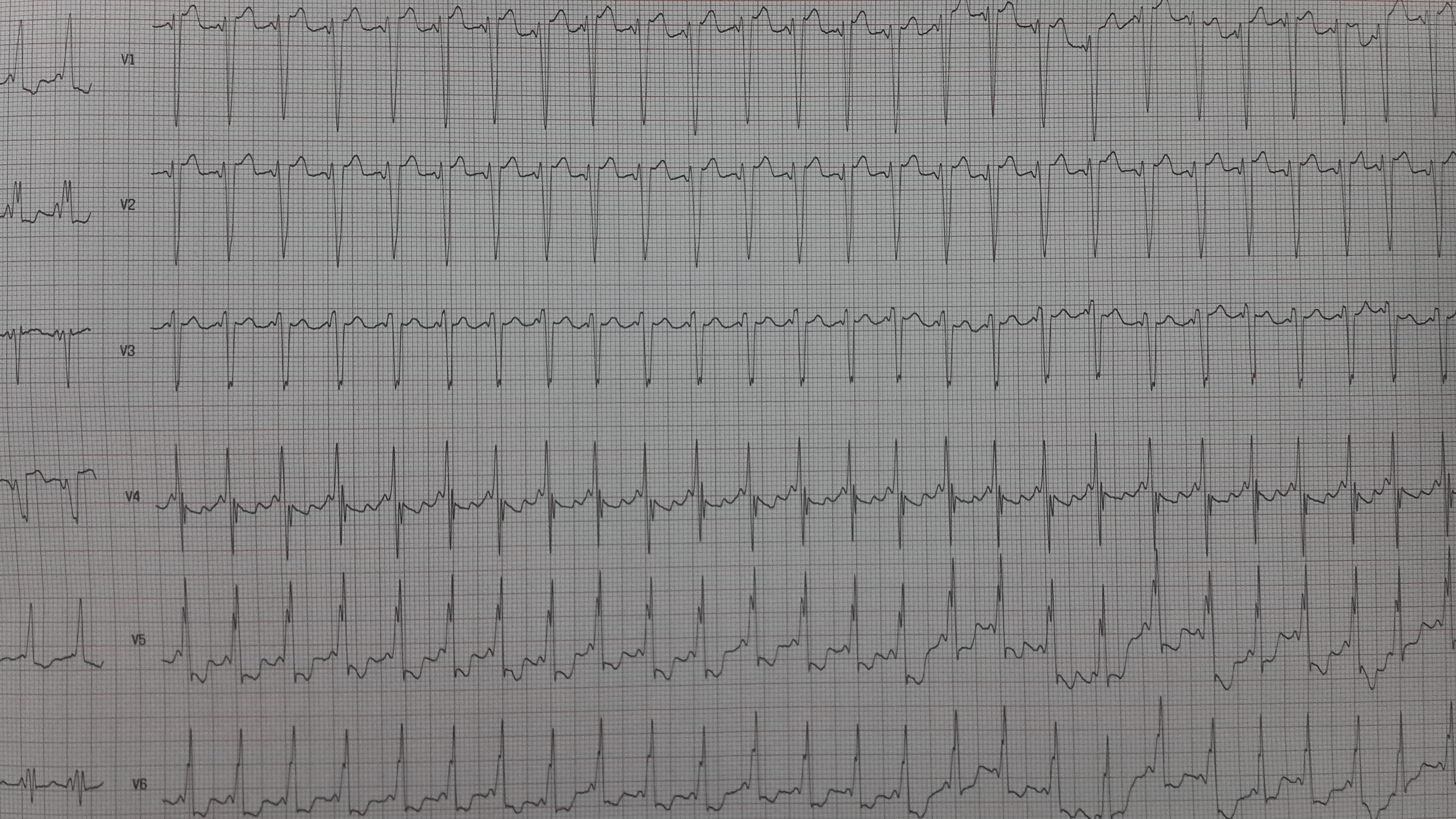
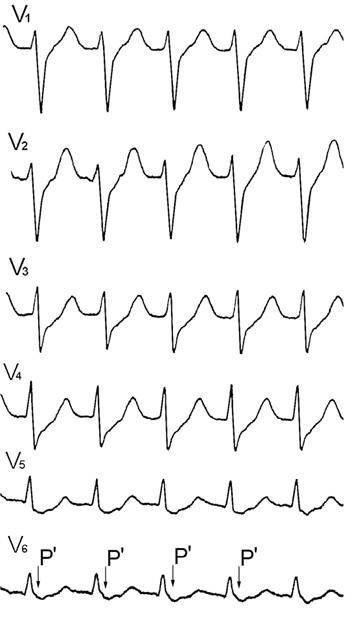
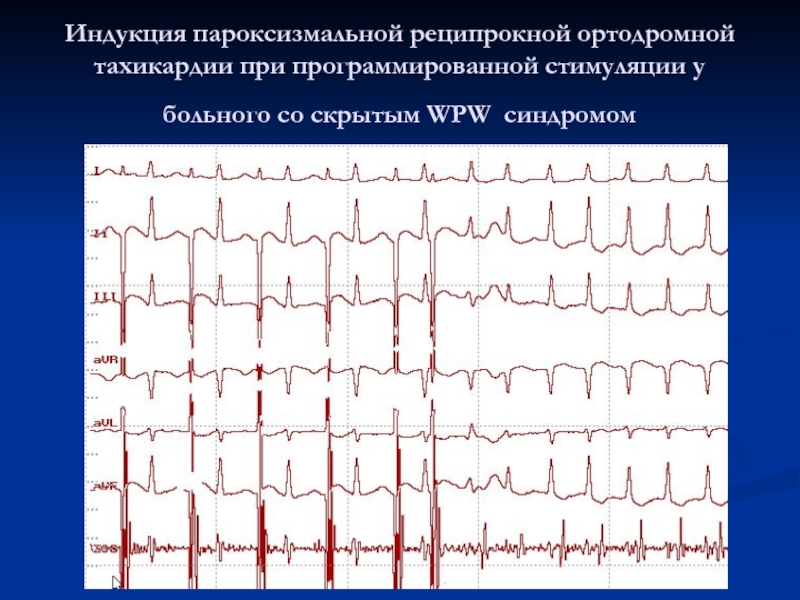
ЭКГ признаки ортодромной АВ-реципрокной (круговой) пароксизмальной тахикардии:
- внезапное начало пароксизма с быстрым установлением максимальной частоты ритма сердца;
- устойчивый регулярный ритм с ЧСС 120-240 уд/мин на протяжении всего пароксизма;
- отрицательный зубец PII,III,aVF, располагающийся позади QRS-комплекса;
- наличие узких QRS-комплексов (за исключением аберрантных QRS-комплексов);
- внезапное окончание пароксизма.
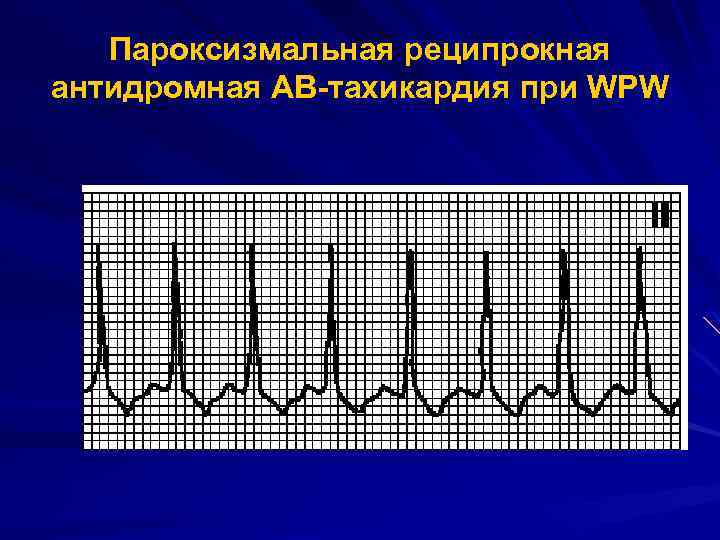
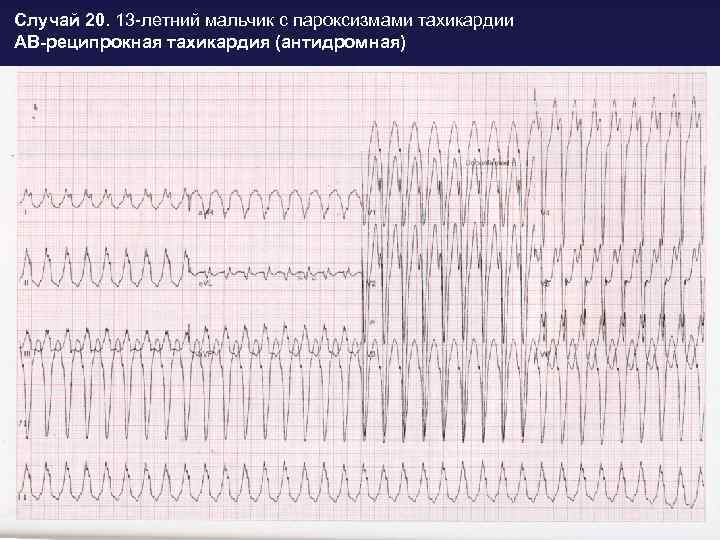
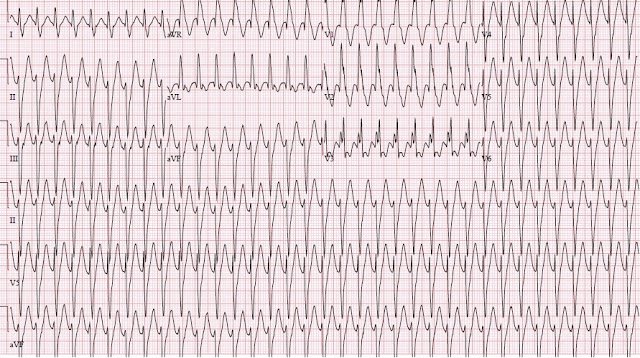
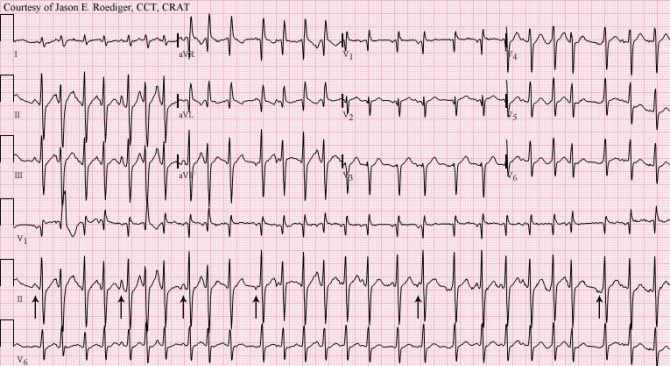
Антидромная атриовентрикулярная-реципрокная (круговая) пароксизмальная тахикардия при синдроме WPW (встречается гораздо реже ортодромной) провоцируется предсердной экстрасистолией, которая блокируется в атриовентрикулярном узле и распространяется к желудочкам через дополнительный аномальный путь проведения, который имеет более короткий рефрактерный период.
ЭКГ признаки антидромной АВ-реципрокной (круговой) пароксизмальной тахикардии:
- широкий QRS-комплекс с наличием D-волны (типичной для синдрома WPW);
- иногда отрицательные зубцы P позади QRS-комплекса, отражающие ретроградное возбуждение предсердий;
- частота сердечных сокращений во время приступа пароксизма находится в пределах 170-250 уд/мин.
Атриовентрикулярные-реципрокные пароксизмальные тахикардии — самая частая форма суправентрикулярных пароксизмальных тахикардий (85-90%).
- пароксизмальные тахикардии с узкими QRS-комплексами:
- АВ-узловая реципрокная пароксизмальная тахикардия;
- ортодромная АВ-реципрокная пароксизмальная тахикардия при синдроме WPW.
- пароксизмальные тахикардии с широкими QRS-комплексами:
- учащение сердечных сокращений до 140-250 уд/мин (при правильном синусовом ритме), которое внезапно начинается и так же внезапно заканчивается;
- отсутствие зубца P’II,III,aVF, который сливается с QRS-комплексом;
- нормальный неизмененный желудочковый комплекс QRS’;
- в случае аберрантного проведения импульса по системе Гиса-Пуркинье (8-10% случаев) аберрантные желудочковые QRS-комплексы становятся похожими на комплексы при желудочковой пароксизмальной тахикардии (блокаде ножки пучка Гиса).
- внезапное начало пароксизма с быстрым установлением максимальной частоты ритма сердца;
- устойчивый регулярный ритм с ЧСС 120-240 уд/мин на протяжении всего пароксизма;
- отрицательный зубец PII,III,aVF, располагающийся позади QRS-комплекса;
- наличие узких QRS-комплексов (за исключением аберрантных QRS-комплексов);
- внезапное окончание пароксизма.
- широкий QRS-комплекс с наличием D-волны (типичной для синдрома WPW);
- иногда отрицательные зубцы P позади QRS-комплекса, отражающие ретроградное возбуждение предсердий;
- частота сердечных сокращений во время приступа пароксизма находится в пределах 170-250 уд/мин.
Лечение пароксизмальной тахикардии
Терапия пароксизмальной тахикардии направлена на предупреждение развития приступа и лечение основного заболевания в межприступный период, а также на купирование самого приступа учащенного сердцебиения. Предупреждение частого возникновения приступов желудочковой тахикардии с помощью постоянного приема медикаментозных препаратов преследует своей целью профилактику осложнений и внезапной сердечной смерти.
Бессимптомная форма наджелудочковой тахикардии постоянного приема кардиологических препаратов не требует. При частых пароксизмах, вызывающих субъективный дискомфорт и нарушения гемодинамики, помимо лечения заболеваний пищеварительной, нервной и эндокринной систем, алкоголизма, наркомании и других болезней, приводящих к развитию наджелудочковой тахикардии, пациенту назначаются бета – адреноблокаторы (карведилол, бисопролол), антагонисты кальциевых каналов (верапамил), антиаритмики (аймалин, аллапинин, кордарон и др).
Желудочковая тахикардия более опасна для здоровья и жизни, тем более что и вызывается она чаще серьезными заболеваниями сердца. Поэтому пациент даже при единственном пароксизме в жизни, должен быть тщательно обследован в отделении кардиологии или аритмологии, и должен принимать некоторое время после приступа бета-блокаторы и/или антиаритмики.
Первая неотложная помощь для купирование пароксизма тахикардии:
1. На догоспитальном этапе:- уложить пациента- измерить артериальное давление и пульс на запястье- вызвать скорую помощь по телефону «03»- применить вагусные пробы – попросить пациента глубоко вдохнуть и потужиться, нажать на закрытые глазные яблоки, покашлять. Пробы могут оказаться эффективными только при наджелудочковых тахикардиях.- при развитии клинической смерти – реанимационные мероприятия (непрямой массаж сердца и искусственное дыхание по схеме 15:2 – 15 нажатий на грудину через два вдувания воздуха в легкие пациента)
2. Бригадой скорой медицинской помощи:- при пароксизмальной наджелудочковой тахикардии – после регистрации ЭКГ внутривенно струйно аденозинтрифосфорная кислота (АТФ), дигоксин, новокаинамид + мезатон при исходно низком артериальном давлении, при неэффективности и развитии клинической смерти – электроимпульсная терапия (с помощью дефибриллятора). Госпитализация в стационар показана при тяжелом общем состоянии пациента, высоком риске развития осложнений, болях в сердце, одышке, отеке легких. В случае стабильного состояния пациент может быть оставлен под наблюдение участкового врача.- при пароксизмальной желудочковой тахикардии – после регистрации ЭКГ – электроимпульсная терапия, при отсутствии восстановления синусового ритма – внутривенно струйно лидокаин, новокаинамид + мезатон, кордарон , при отсутствии эффекта – электроимпульсная терапия. Госпитализация в стационар обязательна.
3. В стационаре проводятся внутривенные инфузии антиаритмиков (лидокаин, кордарон, новокаинамид), полное обследование. Решается вопрос о необходимости кардиохирургического лечения.
Кардиохирургическое лечение показано в случаях частых приступов желудочковой тахикардии, высоком риске летального исхода и заключается в имплантации искусственного кардиостимулятора (кардиовертера – дефибриллятора). Для суправентрикулярной тахикардии показанием к операции является длительное существование заболевания с частыми приступами, приводящее к сердечной недостаточности, плохо поддающееся медикаментозному лечению. Операция заключается в радиочастотной аблации – «прижигании» дополнительных пучков радиоимпульсом путем введения электродов в полость сердца через сосуды.
Диагностика патологии
На сегодняшний день все болезни сердечно-сосудистой системы подвергаются тщательному исследованию. Существует немало практик, которые позволяют не только вылечить заболевание, но и провести его диагностику.

Проведение диагностики специалистом начинается с осмотра и опроса пациента, изучаются его жалобы. Не стоит забывать о том, что при своевременном визите к врачу, ваши шансы на полное излечение повышаются, чем в том случае, когда вы занимаетесь самолечением. Такая ошибка при сердечно-сосудистых заболеваниях могут привести к весьма печальным последствиям.
Проводимые исследования
Основными жалобами больных всегда являются: частое сердцебиение, головокружение, периодические потери сознания, приступы удушья. Далее, специалист изучает уровень жизни пациента, его род занятий
Существует ряд профессий, при которых человек весь рабочий день сконцентрирован на задаче и максимально напрягает свое внимание. В таком случае риск потери сознаний только повышается
Необходимо провести анамнез генетической предрасположенности пациента к заболеваниям сердца и сосудов.
Прослушиваются хрипы и шумы в сердце, а также наличие храпов. Пациенту необходимо сдать общий анализ крови и мочи. Анализ крови на биохимию берут для выяснения концентрации холестерина в крови больного, который делят на плохой и хороший. Плохой создает вредоносные бляшки, а хороший способствует предотвращению такого процесса.
Внимательная диагностика проводится еще с одной целью – выяснить сопутствующие заболевания человека. Чтобы более точно изучить состояние сердца проводится ЭКГ. Достаточно интересным способом определения подобной патологии является суточный контроль электрокардиограммы. ЭКГ проводят в течение 24 часов, после чего записи изучаются на наличие специфической тахикардии. Тест может проводиться до 72 часов, что позволяет лечащему врачу установить какое время продолжается приступ и причину, которая его спровоцировала.

Осложнения и прогноз
При таком диагнозе прогноз относительно благоприятный, но при условии, что человек проходит поддерживающее лечение. Если не предпринимать меры при периодических приступах, то сердце страдает от повышенной нагрузки, и впоследствии снижаются его сократительные способности, развивается недостаточность.
Профилактических методик, которые позволили бы предотвратить развитие этого вида тахикардии, не существует, так как эта болезнь врожденная. При наличии проблемы у близких родственников следует пройти обследование, чтобы выявить патологический процесс и получить лечение. Это поможет снизить риск развития осложнений.
Как еще можно снизить риск заболеваний сердца
Наилучшим методом профилактики тахикардии является снижение появления риска заболеть одним из многочисленных заболеваний сердца. Именно зачастую из-за них и появляются сбои в сердечном ритме. Чтобы избежать болезней, следует постоянно отслеживать свои показатели – это поможет своевременно заметить любые отклонения и устранить проблему на ранней стадии. Для уменьшения риска тахикардии, рекомендуется принять несложные меры такого характера:
- Регулярно заниматься физическими тренировками в меру собственных возможностей;
- Вести здоровый образ жизни, включающий здоровую диету с достаточным количеством фруктов, цельных злаков и овощей;
- Ограничить употребление жирной пищи и отказаться от алкоголя, наркотиков и курения;
- Держать массу тела в оптимальных мерках для своего пола, возраста, веса и профессиональной деятельности;
- Контролировать уровень холестерина в крови;
- Снизить употребление кофе и кофеиносодержащих напитков до минимума.
Также важно с большой осторожностью использовать любые медикаменты. С молодого возраста нужно следить за нормализацией давления, а в пожилом – особенно. Необходимо стараться избегать психологических стрессов
Регулярные посещения врача помогут вовремя выполнять профилактические меры и не допустить развития тахикардии
Необходимо стараться избегать психологических стрессов. Регулярные посещения врача помогут вовремя выполнять профилактические меры и не допустить развития тахикардии.
Следует знать, что кофеин крайне негативно может повлиять на сердечный ритм и привести к аритмическим состояниям. Нельзя однозначно сказать, каким является чрезмерное употребление кофеина, так как это очень индивидуально для каждого человека. Кому-то чашка в день кофе не принесет вреда, а для кого-то может и одна в неделю оказать плохую службу.
Еще одним провоцирующим фактором зачастую бывают заболевания щитовидки. Из-за изменений в гормональном фоне может развиваться достаточно сильная тахикардия. В данном случае уже потребуется дополнительная консультация у эндокринолога. Даже инфекционные заболевания, способствующие повышению температуры тела, тоже могут сбивать функционирование сердечнососудистой системы.
Лечение пароксизмальной тахикардии
При любой тахикардии показаны вагусные пробы, то есть воздействие на сердечную активность через блуждающий нерв. Делается несколько раз подряд резкий выдох, наклон или приседание. Также помогает прием холодной воды. Массаж каротидного синуса стоит выполнять только у тех, кто не болеет острыми нарушениями мозговой деятельности. Распространенный прием надавливания на глаза (проба Ашнера- Даньинине) не стоит применять, поскольку можно повредить структуру глазных яблок.
Медикаментозное лечение используется при отсутствии эффекта от вагусных проб или сильной тахикардии. В 90% случаев помогают АТФ и антагонисты кальция. Некоторые пациенты жалуются на побочные действия после приема АТФ в виде тошноты, покраснения лица, головной боли. Эти субъективные ощущения довольно быстро проходят.
Желудочковая ПТ требует обязательного купирования приступа и восстановления синусового ритма, поскольку возможно развитие фибрилляции желудочков. С помощью ЭКГ стараются определить зону аномального очага, но если это не получается сделать, тогда последовательно вводят внутривенно лидокаин, АТФ, новокаинамид и кордарон. В дальнейшем больные на желудочковую пароксизмальную тахикардию наблюдаются кардиологом, который составляет противорецидивное лечение.
Когда необходимо лечение между приступами? Если пароксизмы возникают раз в месяц или чаще. Или они редко проявляются, но при этом наблюдается сердечная недостаточность.
В ряде случаев требуется оперативное лечение, которое направлено на устранение эктопического очага с восстановлением нормального синусового ритма. Для этого может быть использовано различное физическое воздействие: лазером, криодеструктором, электрическим током.
Хуже купируются пароксизмы, связанные с тиреотоксикозом, сердечными пороками, вегето-сосудистой дистонией, ревматизмом. Легче поддаются лечению приступы, развившиеся из-за гипертонической болезни и ишемической болезни сердца.
Описание реципрокной тахикардии
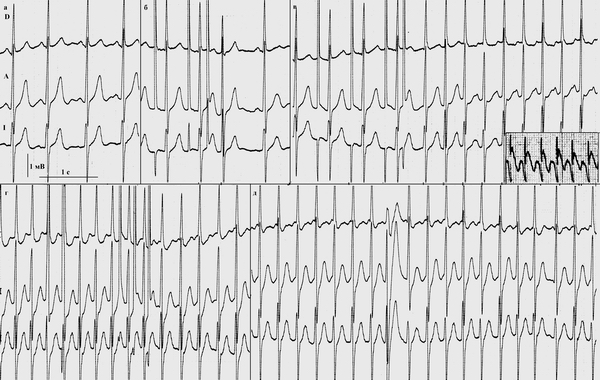
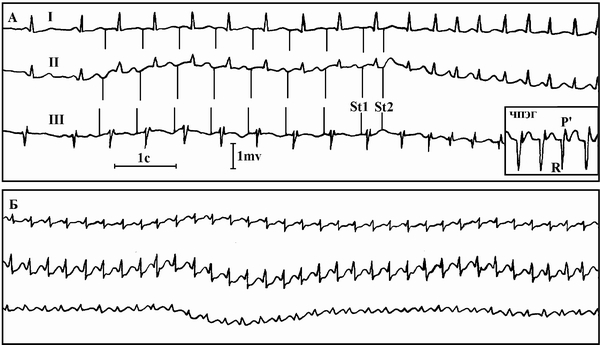
Патология возникает вследствие функционального разделения АВ-узла на несколько каналов, каждый с которых имеет свои электрофизиологические характеристики. По одному каналу импульсы проходят более быстро, по другому – медленней. За счет различия электрофизиологических свойств создаются условия для повторного входа волны возбуждения (ре-ентри) и образования тахикардии.
Основные этапы формирования механизма ре-ентри, лежащего в основе РТ:
- Возникает предсердная экстрасистола.
- Формируется блокада проведения импульсов в “быстром” канале.
- Через “медленный” канал импульсы передаются в желудочки.
- В “быстром” канале восстанавливается способность к возбуждению.
- Импульс ретроградно передается на “быстрый” канал и снова на “медленный”.
Представленное описание формирования волны ре-ентри характерно для типичной формы РТ. В некоторые случаях образовывается атипичные варианты, когда циркуляция проходит либо в противоположном направлении, либо обратный импульс следует по “медленному” каналу. Подобные механизмы развития ре-энтри легли в основу классификации реципрокной тахикардии.
Чтобы возникла реципрокная тахикардия, должны быть экстрасистолы и критическое соотношение между длительностью рефрактерного периода внутриузловых каналов, и скоростью передачи импульсов.
Определение болезни. Причины заболевания
Тахикардия — это симптом, при котором частота сердечных сокращений увеличивается, начиная от 100 ударов в минуту и более.

Когда сердце начинает сокращаться слишком часто, эффективность его работы снижается, уменьшается доставка кислорода к органам, и появляются такие симптомы, как одышка, головокружение, боль в груди и потеря сознания.
Риск развития тахикардии увеличивается по мере старения человека. Это связано с возрастными изменениями сердечной ткани. Часто склонность к тахикардии передаётся по наследству.
Самая простая физиологическая причина тахикардии — это физическая нагрузка. Любой организм, даже тренированный, в ответ на нагрузку достаточной интенсивности пытается компенсировать затраты кислорода и увеличить его доставку к органам. При этом задействуется множество механизмов, которые включают усиление сердечного выброса (увеличение объёма крови, выбрасываемого из левого желудочка в большой круг кровообращения) и увеличение частоты дыхательных движений и сердечных сокращений, т. е. тахикардия.
Для спортсменов, чей организм привык к физическим нагрузкам, для достижения тахикардии требуются значительные усилия и время. У малотренированных людей даже при незначительных нагрузках может значительно участиться пульс.
Важной особенностью физиологической тахикардии является её быстрое исчезновение после избавления от провоцирующего стимула. Ещё одной причиной возникновения тахикардии является стрессовое воздействие на организм
Оно вызывает активацию симпатоадреналовой системы и рефлекторное учащение сердцебиения
Ещё одной причиной возникновения тахикардии является стрессовое воздействие на организм. Оно вызывает активацию симпатоадреналовой системы и рефлекторное учащение сердцебиения.
Также тахикардию может спровоцировать употребление некоторых продуктов и химических веществ — кофе, крепкого чая, алкоголя, лекарств (например, препаратов для лечения бронхиальной астмы, гормонов щитовидной железы или психостимуляторов).
Тахикардия является распространённым симптомом множества заболеваний, причём в большинстве случаев она развивается сразу от нескольких причин. Так, учащение пульса характерно для:
- сердечной недостаточности;
- заболеваний щитовидной железы;
- хронических болезней лёгких;
- беременности;
- врождённых заболеваний (например, синдрома Вольфа — Паркинсона — Уайта или WPW-синдрома).
- анемии.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!