Симптомы
Патологический процесс проходит в своем развитии две фазы. Первая — тихая, латентная. Длится в среднем 10-15 лет или около того. Поскольку признаки как таковые отсутствуют, пациент или его родители не обращают никакого внимания на возможное состояние.
В зависимости от начала болезнетворного процесса (а возникает он не на пустом месте, требуется триггер, как уже было сказано), острый период возникает в том или другом возрасте.
Зафиксировать состояние, однако, возможно. Чаще это инцидентальная, случайная находка на электрокардиографии, иные варианты крайне редки.
Симптомов нет вообще, переносимость физической нагрузки нормальная, тахикардия отсутствует, нет изменений частоты сокращений.
Вторая фаза проявляется активно. Начинается она спустя указанный срок или раньше.
Причины

Однако позже было выяснено, что внезапная смерть может настичь тех, кто не имеет связи с кардиологическими недугами. Каковы же причины синдрома?.
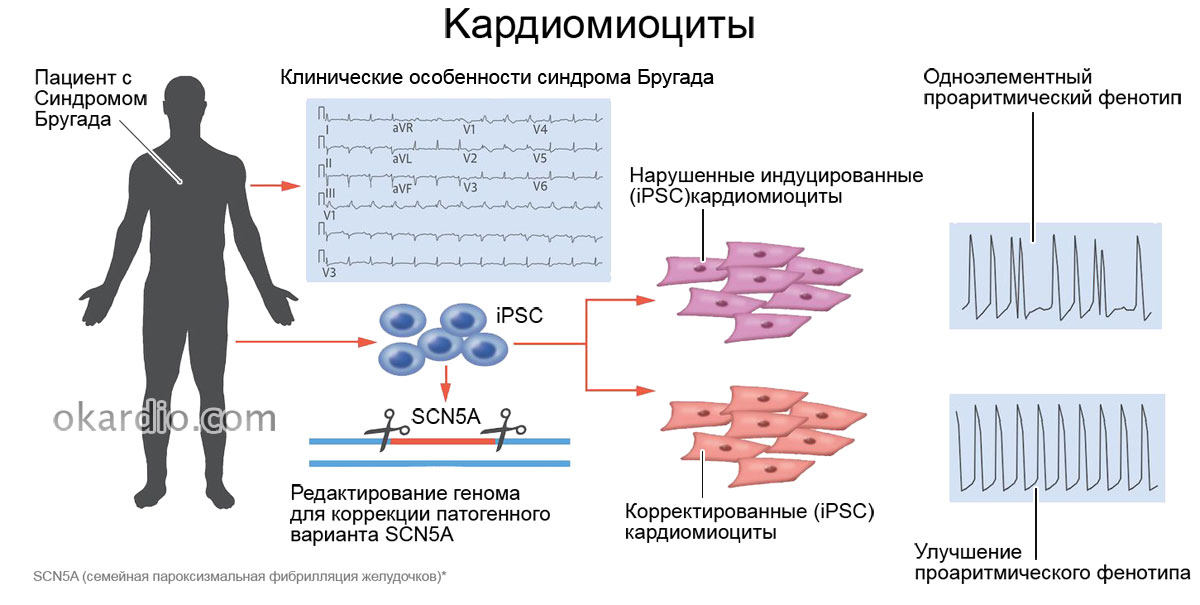
Это состояние основано на наследовании по доминантному и аутосомному пути, точнее, на мутации нескольких генов, отвечающих за формирование аномалии. Получается, что именно эти мутации и могут являться причиной развития недуга. В то же время подтверждено, что у многих пациентов данная патология не имела генетического подтверждения.
Если все же причина кроется в генетике, важно понимать, что синдром может развиваться из-за аномалий, происходящих в электрофизиологической активности правого сердечного желудочка на его выходе. Мутированный ген, который расположен на третьей хромосоме, участвует в кодировании натриевых каналов, точнее, структуры его белка. Эти каналы обеспечивают потенциальных ток действий Nа
Эти каналы обеспечивают потенциальных ток действий Nа.
Высчитано, что есть минимум 80 мутаций, происходящих в гене SCH 5A. Они наблюдаются у четверти пациентов и часто внутри одной семьи. Конечно, в образовании заболевания важная роль отведена патологическим изменениям, которые происходят в других генах и ответственны за кодировку каналов и белков.
Этиология синдрома Бругада связана с мутацией гена SCN5A, который расположен на р плече третьей хромосомы. Кроме того, выделяют еще 4 гена, дефекты в которых могут привести к заболеванию. Все они отвечают за кодирование субъединиц натриевых каналов кардиомиоцитов, то есть белков, основной функцией которых является перемещение ионов натрия через мембрану мышечных клеток сердца.

Результатом мутации становится синдром Бругада – блокада (нарушение проводимости, сократимости, возбудимости) некоторых участков сердца.
Факторы риска
| Группа пусковых факторов | Конкретные факторы |
|---|---|
| Сердечно-сосудистые патологии | Блокады проводящих ножек пучка Гиса
Воспалительные процессы (миокардит, перикардит) Кровоизлияние в грудную клетку (гемоперикард) Разрыв аневризмы аорты (закупорка просвета сосуда) Инфаркт миокарда (правого желудочка) Кардиомиопатия (рубцовые изменения миокарда с нарушениями функции сердца) Увеличение толщины стенок левого желудочка (гипертрофия) |
| Нарушения вегетативной и центральной нервной системы | Субарахноидальное кровоизлияние
головного мозга Атаксия Фридрейха (дегенеративное повреждение нервной системы) |
| Нарушения обмена веществ | Гиперкалиемия
Гиперкальциемия Увеличение количества тестостерона Увеличение количества паратиреоидного гормона Недостаточность тиамина |
| Гипотермия или гипертермия (повышение, понижение температуры) | Лихорадка (любого происхождения)
Сильное переохлаждение |
| Прием лекарственных средств | Антиаритмические средства
Сосудорасширяющие препараты Антигистаминные средства Противомалярийные препараты Бета-блокаторы Антидепрессанты Препараты лития |
| Прием наркотических средств | Кокаин |
| Механическое сдавливание сердца | Опухолевые процессы органов грудной полости |
| Алкогольная интоксикация | |
| Интенсивные физические нагрузки |
Также перечисленные факторы риска могут спровоцировать состояния, похожие на синдром Бругада.
Причиной является мутация генов, ответственных за синтез белков, транспортирующих ионы натрия в клетку. Заболевание наследуется аутосомно – доминантным способом, то есть если мутированный ген передастся ребенку или от матери, или от отца, то он обязательно проявится в виде заболевания, в отличие от рецессивного типа наследования, когда должны встретиться два мутированных гена, по одному от каждого родителя, чтобы заболевание проявилось у ребенка.
Синдром Бругада может появиться у потомства в отношении 1:1, то есть половина всех детей, рожденных в браке, где один родитель носитель мутированного гена, будет страдать этой патологией.
К факторам риска наличия синдрома Бругада можно отнести:- наличие синкопальных состояний у пациента без установленной причины- отягощенная наследственность по внезапной сердечной смертности (особенно, если были случаи смерти мужчин в семье в возрасте 30 – 40 лет без видимых сердечных заболеваний)- у пациента были случаи пароксизмальной желудочковой тахикардии.
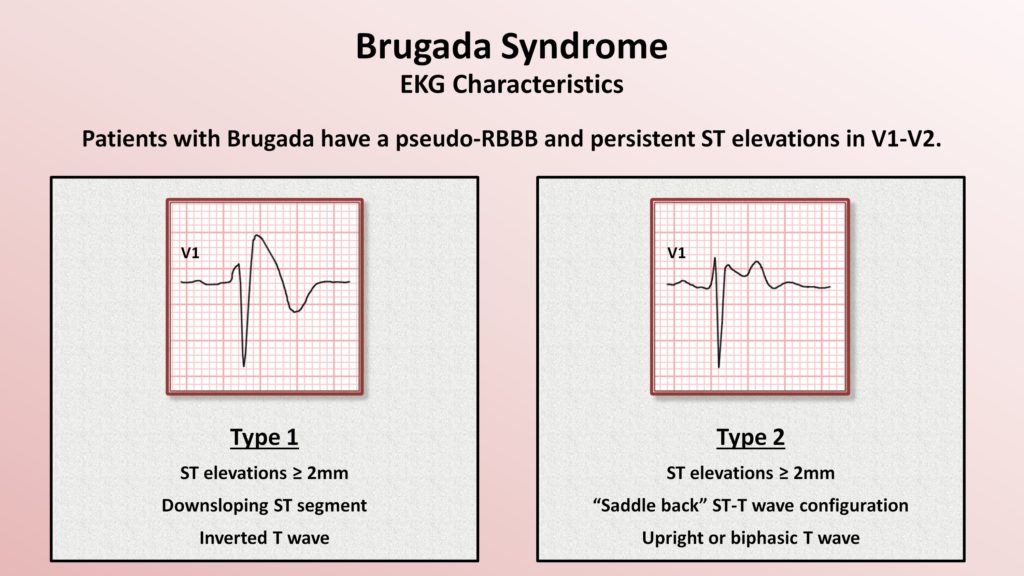
Синдром Бругада ЭКГ
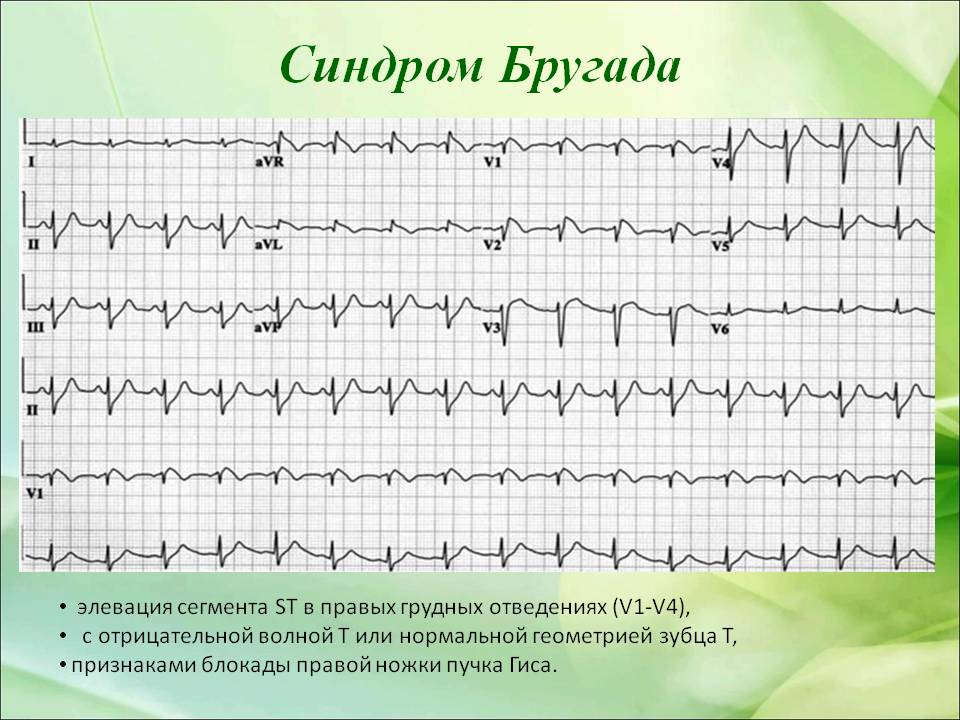
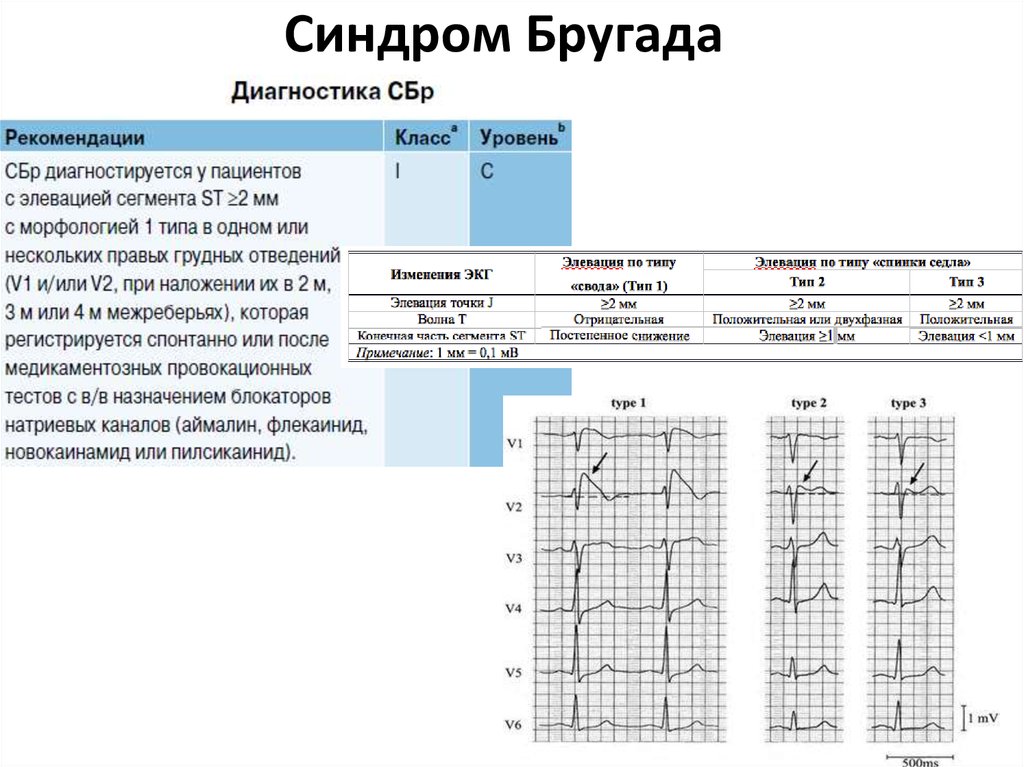
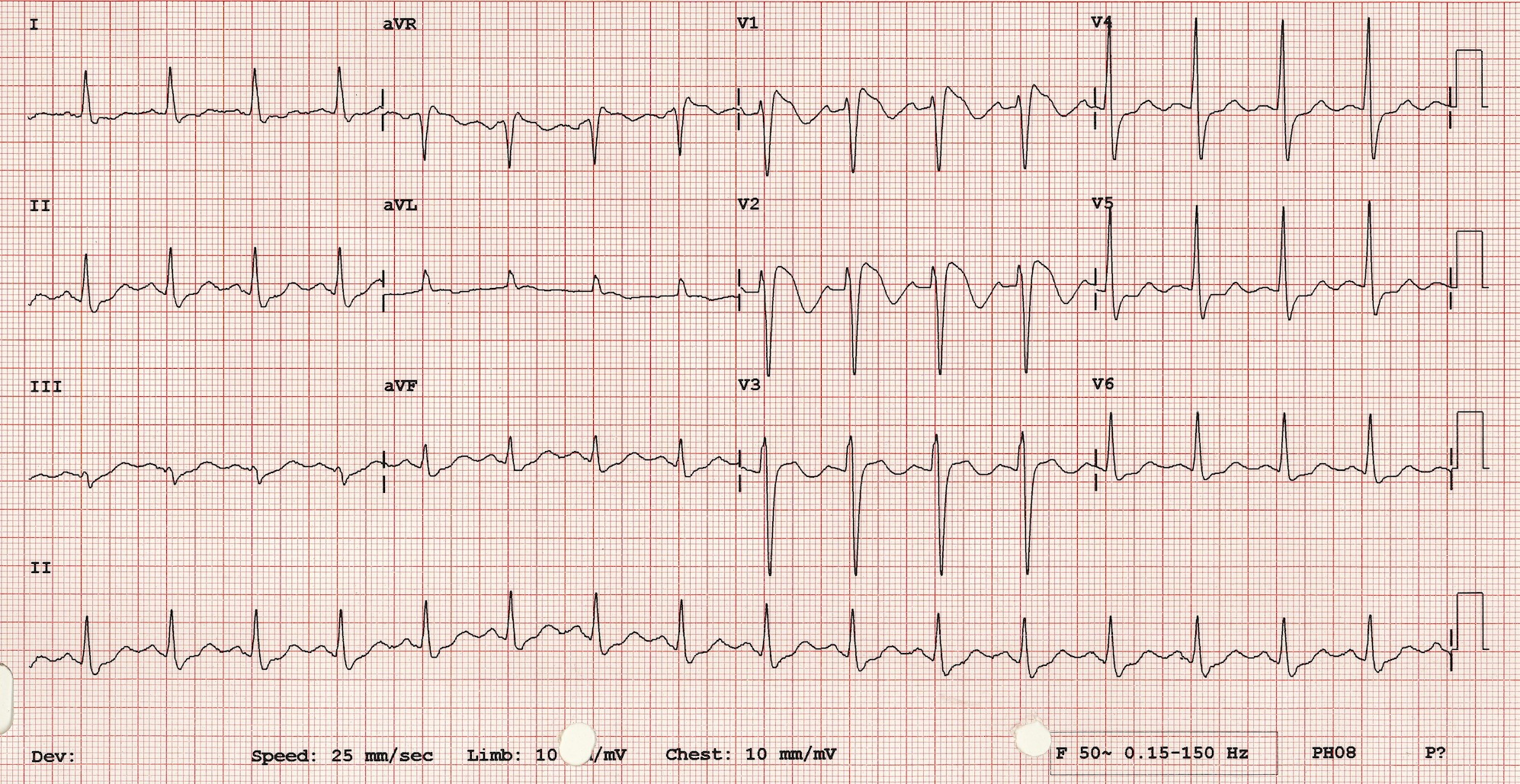
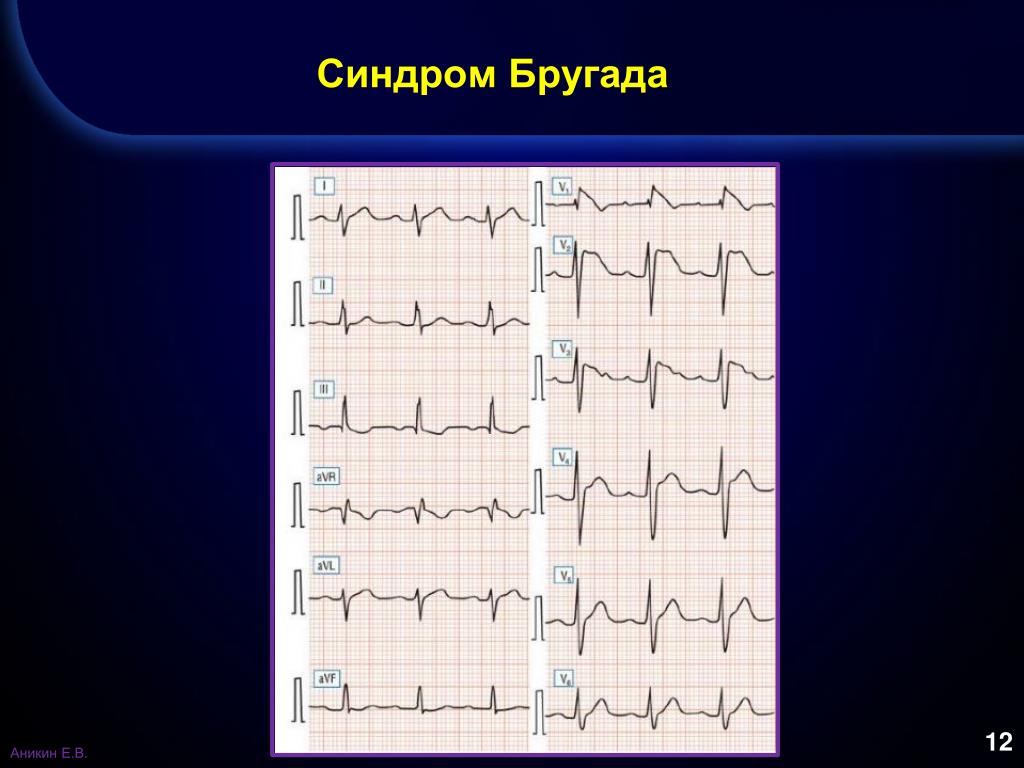
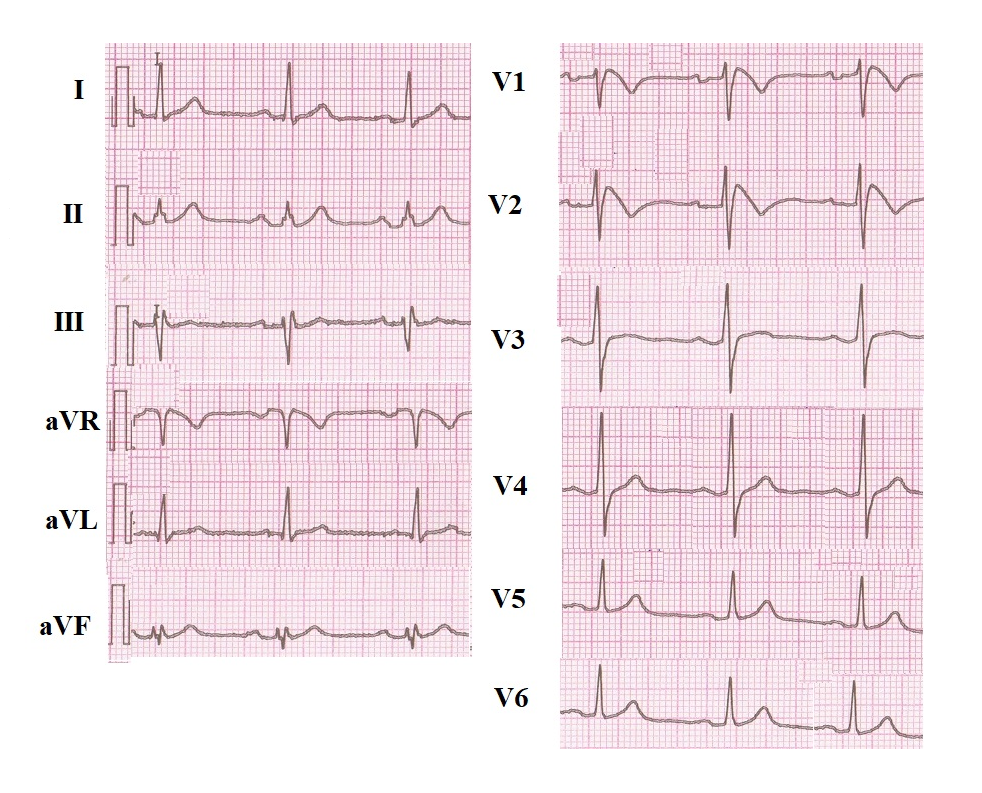
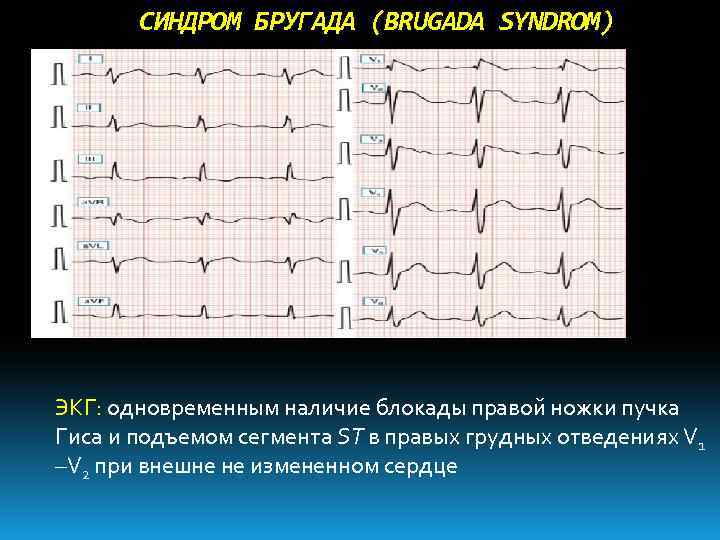
Электрокардиографическое исследование на сегодня является самым основным и эффективным диагностическим методом. С его помощью удаётся определить признаки БПНПГ, которая может быть представлена неполной и элевацию ST-сегмента в определённых отведениях при наличии характерной симптоматики патологического процесса, что в итоге и подтверждает диагноз синдром Бругада. Здесь же, возможно, иногда наблюдать инверсию Т-зубца. Кроме того, применяя в целях обследования Холтеровское мониторирование, можно зафиксировать присутствующие изменения постоянного или периодического характера на ЭКГ, до их начала и после, семь эпизодических аритмий.
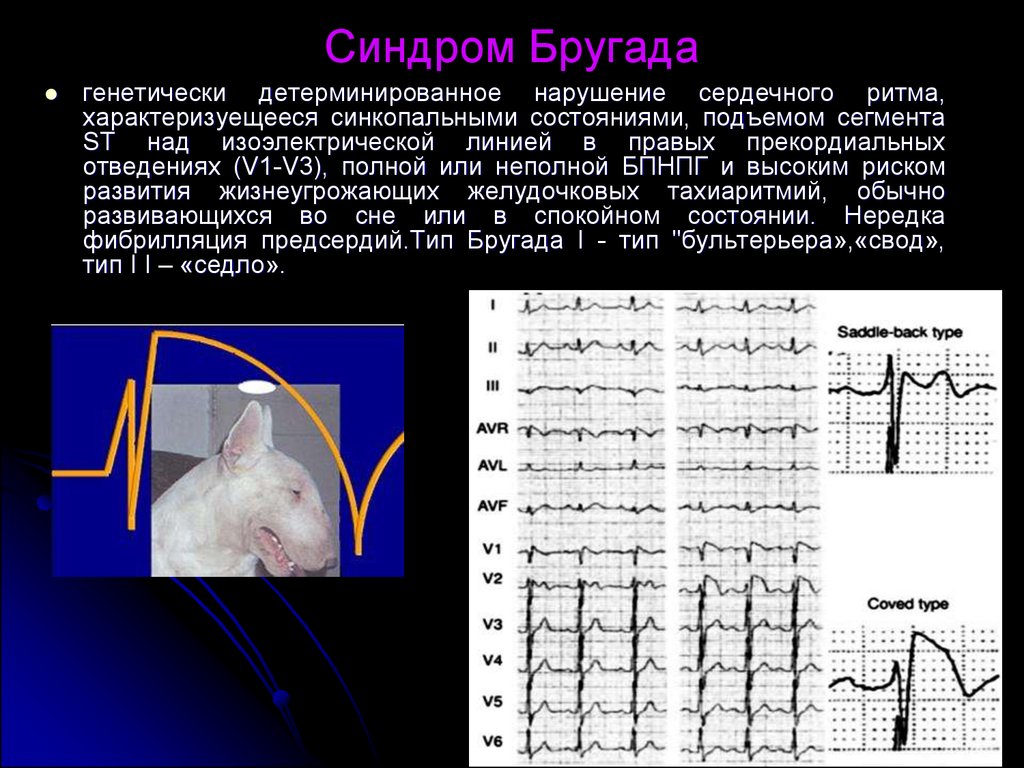
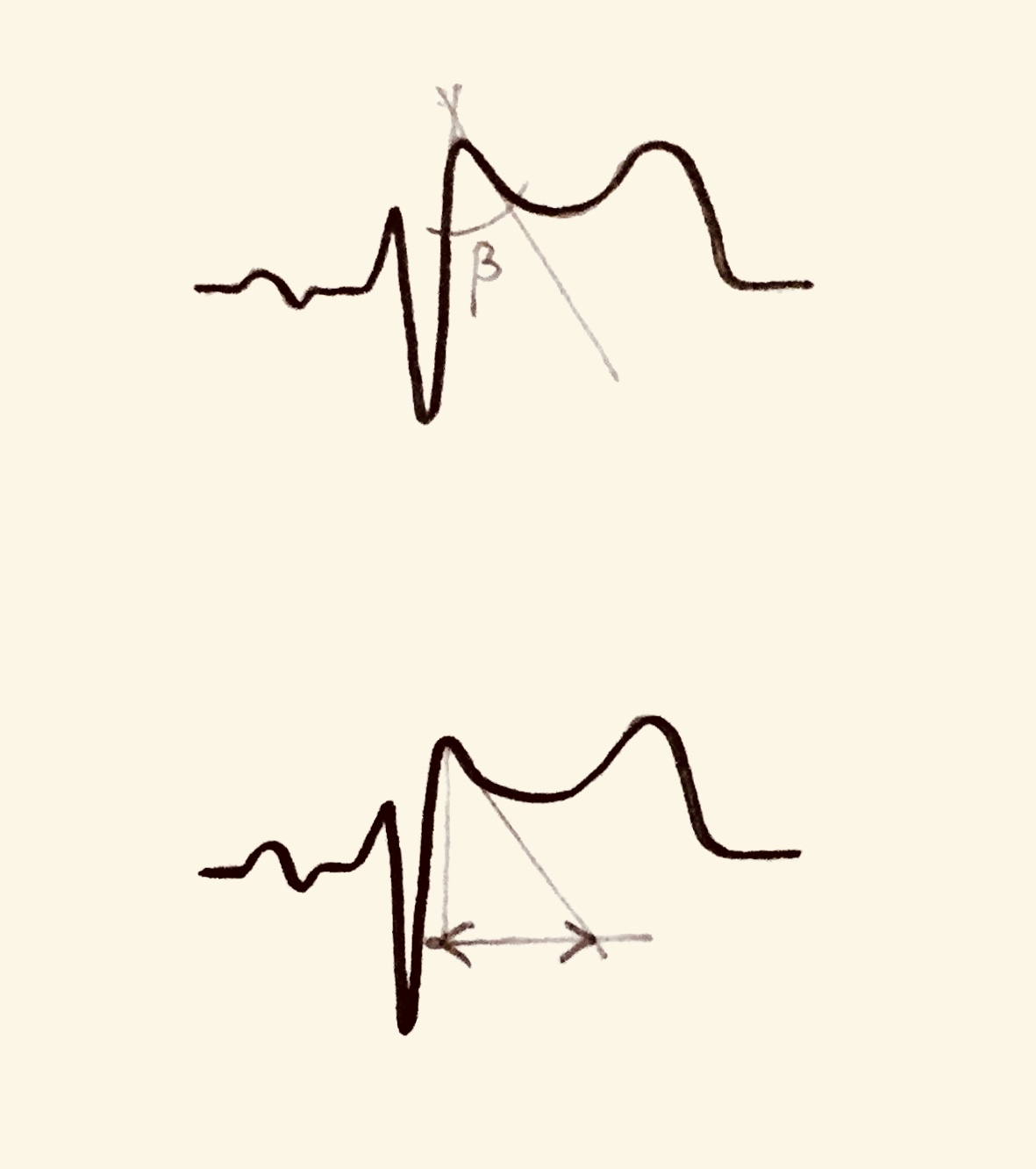
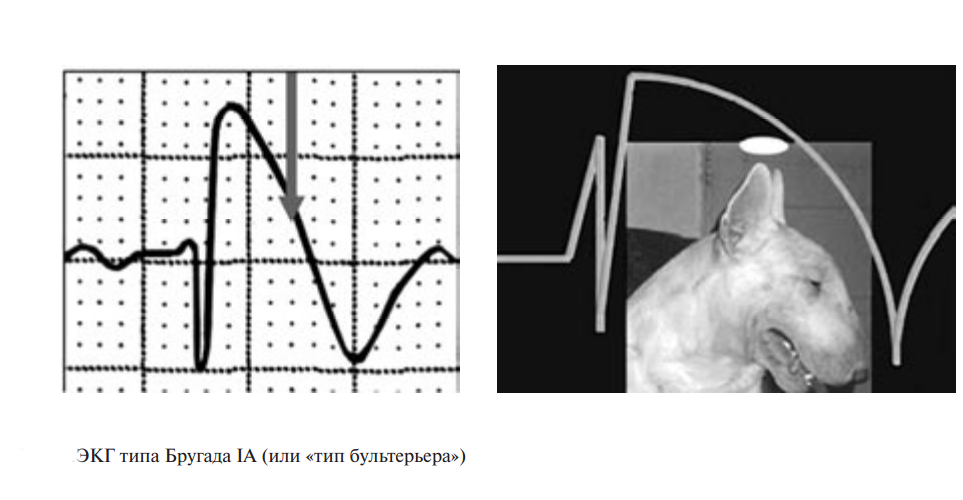
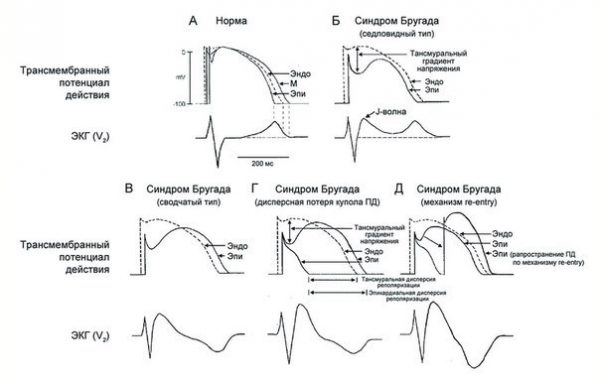
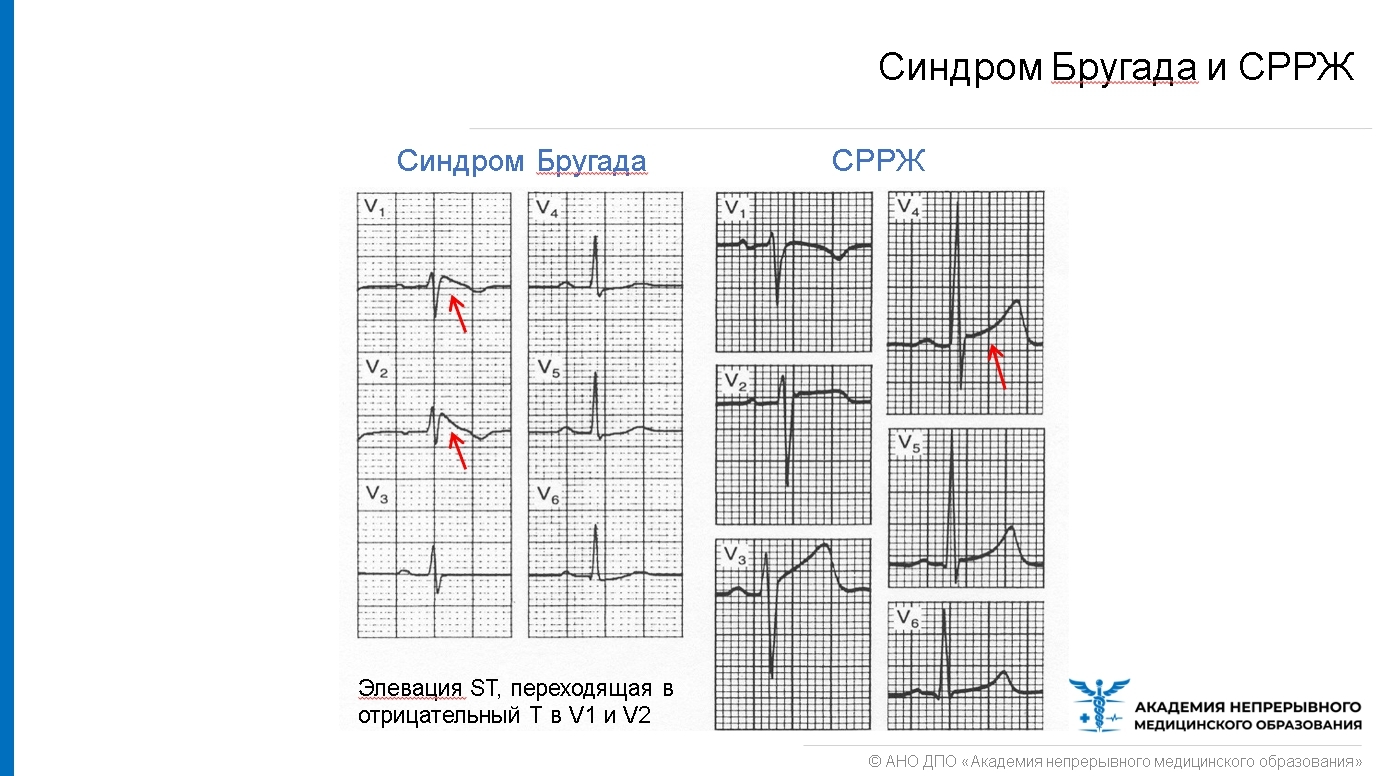
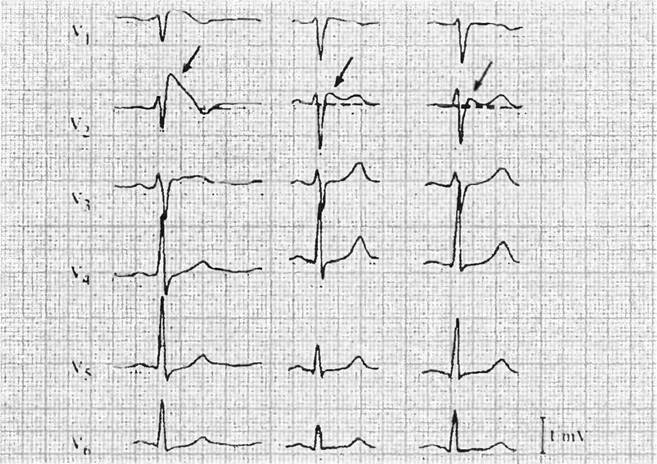
Синдром Бругада характеризуется двумя типами подъёмов на ЭКГ ST-сегмента в виде «свода» и «седла». Существует определённая связь между этим сегментом и возникающими нарушениями ритма желудочков.
Так, например, у пациентов с типом подъёма ST-сегмента «свод» преобладают симптомные формы патологической аномалии, которые в анамнезе имеют указания на фибрилляцию желудочков или приступы синкопального характера. Кроме того, у таких больных часто диагностируется внезапно произошедшая смерть, в отличие от лиц с преобладанием на ЭКГ подъёма ST-сегмента, характеризующегося типом «седло» с бессимптомным вариантом. Однако такие характерные преходящие изменения на электрокардиограмме стандартного типа вызывают некоторые затруднения в диагностировании данного заболевания, поэтому приходится искать надёжные методы подтверждения синдрома Бругада.
Иногда для подтверждения диагноза предлагают использование высоких правых грудных отведений, которые регистрируются на первом или втором промежутках между рёбрами, определяемых несколько выше, чем при стандартном исследовании. Кроме того, при обследовании больных, которых реанимировали после ВСС с неясной причиной возникновения, а также их родственников, были зарегистрированы признаки патологического состояния на ЭКГ стандартного обследования почти у 70% больных и у 3% – среди родственников. А при применении отведений дополнительного характера эти показатели значительно возрастают в соответствии 92% и 10%.
Довольно перспективным считается также направление в диагностике данного заболевания как регистрация показателей на ЭКГ при введении препаратов антиаритмического действия, таких как Флекаинид, Прокаинамид и Аймалин. Кроме того, важным моментом такого обследования считается особая подготовка медицинского персонала к умению провести необходимые реанимационные мероприятия в случае возможного развития пароксизмальной ТЖ и ФЖ, так как в процессе такого диагностирования эти образования резко возрастают. Но иногда отмечается нормализация ST-сегмента на момент назначения больным с синдромом Бругада препаратов антиаритмического действия, относящихся к первому (А) классу.
Также существуют описания проявлений скрытой формы патологии после приёма таких же препаратов, но только первого (С) класса при неэффективности первого (А) класса
Для того чтобы обнаружить скрытый синдром Бругада применяют и такой препарат, как Дименгидринат, а также обращают особое внимание на лихорадочное состояние. При использовании М-холиномиметиков, бета-адреноблокаторов и альфа-адреномиметиков очень часто увеличивается элевация характерного сегмента у пациентов с такой аномалией
После проведения анализа на вариабельность сердечного ритма, по мнению одних специалистов получаются данные, противоречащие друг другу: в одних случаях увеличивается симпатическая активность после эпизодического процесса ФЖ и снижается вагусный тонус, а в других случаях повышается тонус парасимпатической нервной системы. Поэтому именно ЭКГ выявляет поздние возможности желудочков.
А вот при диагностировании больных с синдромом Бругада с добавлением физической нагрузки иногда нормализуется ST-сегмент и появляется его элевация в период восстановления. Кроме того, выявить скрытые формы заболевания довольно затруднительно, так как методы генетической диагностики на сегодня мало применяются в клинической практике, а также мутации, происходящие в генах, обнаруживаются далеко не сразу и не у всех пациентов, страдающих синдромом Бругада.
Также важно помнить, что при этом синдроме не обнаруживают патологий, используя ЭхоКГ, коронарную антиографию, эндомиокардиальную биопсию и неврологические исследования
Что это за патология?
https://youtube.com/watch?v=_WtHWqOEd1Q
Особенность заболевания состоит в том, что признаки фибрилляции предсердий исчезают на фоне поперечной блокады сердца. Это затрудняет правильную постановку диагноза.
Заподозрить синдром можно, если у пациента на фоне постоянного варианта мерцательной аритмии присоединились обморочные состояния, пульс редкий, но правильный.
Коварство синдрома Фредерика состоит в том, что при блокаде замедляется ритм сокращений, поэтому создается ложное впечатление об улучшении состояния. Хорошее самочувствие может оставаться на протяжении длительного времени.
Но в дальнейшем, по мере утраты способности миокарда желудочков к поддержанию ритма, состояние больного резко ухудшается. При частоте пульса от 20 до 30 сокращений за минуту развивается мозговая гипоксия, что может закончиться летально при длительной паузе между сокращениями.

Каждый из таких импульсов постепенно проходит по миоцитам всех камер сердца, заставляя их проталкивать кровь по организму с определенной ритмичностью.
Характеристика заболевания
При аритмических нарушениях, одним из которых является синдром Фредерика, биоэлектрический импульс зацикливается в предсердиях и не проходит к желудочкам.
Тогда как желудочки функционируют с замедленной ритмичностью (менее 40 сокращений за 60 секунд), синтезируя электрические импульсы за счет собственных усилий.
Обратите внимание! Патология Фредерика является особо опасным заболеванием для жизни человека. Согласно статистическим данным, у 95% пациентов, у которых возникал синдром, прогрессировали угрожающие для жизни осложнения (кардиогенный шок, острая недостаточность сердца и даже резкое отмирание тканей сердца). Симптоматика заболевания схожа с множеством сердечных патологий, а точная диагностика синдрома возможно только после проведения электрокардиограммы (ЭКГ), которая четко определяет, какие характерные нарушения проявляются у человека
Симптоматика заболевания схожа с множеством сердечных патологий, а точная диагностика синдрома возможно только после проведения электрокардиограммы (ЭКГ), которая четко определяет, какие характерные нарушения проявляются у человека.
Окончательно избавиться от патологии не получится, так как она является последствием серьезных декомпенсированных нарушений в сердце. Продлить жизнь и улучшить ее качество сможет имплантация электрокардиостимулятора, который постоянно будет контролировать приступы аритмии.
У нормальных людей ген FXN кодирует фратаксин, белок митохондриального матрикса. Этот глобулярный белок состоит из двух α-спиралей и семи β-нитей. Является высоко консервативным, встречается у всех эукариот и некоторых прокариот.
Фратаксин имеет множество известных функций. Способствует синтезу железа-серы в цепи переноса электронов. Приводит к образованию аденозинтрифосфата (АТФ), молекулы энергии, необходимой для выполнения метаболических функций клеток.
Он регулирует перенос железа в митохондрии для обеспечения надлежащего количества активных форм кислорода (АФК) для поддержания нормальных процессов. Без фратаксина энергия в митохондриях падает, избыток железа вызывает образование дополнительных АФК. Процесс приводит к дальнейшему повреждению клеток.
При синдроме Федерико обычно прослеживается нарушение функционирования сразу обоих предсердий.
Они сокращаются хаотично, независимо друг от друга.
Нередко такое трепыхание отделов разрешает специалистам задуматься о сбое нормальной внутрисердечной геодинамики.
Поначалу этот феномен не пугает специалистов и не говорит о какой-то смертельной опасности. Все же после диагностики ЭКГ спустя определенное время протекания данного заболевания, шансов на жизнь остается очень мало, даже при самом интенсивном и экстренном лечении.
Лечение синдрома Бругада
Лечение синдрома Бругада активно обсуждается, специалисты предлагают подходы в назначении лекарственных препаратов, основанные на клиническом опыте и результатах их применения больными с патологией электрической активности сердца, но по сей день так и не найдено эффективного медикаментозного способа профилактики желудочковых аритмий и внезапной смерти.
Больные, у которых ЭКГ-феномены провоцируются пробами с введением блокатора каналов натрия, но при этом симптоматика в покое отсутствует, а в семье не зарегистрировано случаев внезапной гибели, нуждаются в наблюдении.

Медикаментозная терапия состоит в назначении антиаритмических средств класса IА – хинидина, амиодарона, дизопирамида. Стоит отметить, что препараты новокаинамид, аймалин, флекаинид, относящиеся к I классу, вызывают блокаду натриевых каналов и, соответственно, симптоматику синдрома Бругада, поэтому их следует избегать. Провоцируют аритмию, а потому противопоказаны флекаинид, прокаинамид, пропафенон.
Хинидин обычно назначается в небольших дозировках (300-600 мг), способен предупреждать эпизоды желудочковой тахикардии, может применяться у пациентов с разряженным дефибриллятором как дополнительное средство профилактики внезапной смерти.
Эффективным считается изопротеренол, действующий на бета-адренорецепторы сердца, который можно комбинировать с хинидином. Этот препарат может способствовать снижению сегмента ST к изолинии и применим в педиатрической практике. Новым препаратом, «возвращающим» сегмент ST в нормальное положение, является фосфодиэстераза.
Показано, что многие антиаритмические средства вызывают блокаду каналов натрия в кардиомиоцитах, поэтому логично было бы предположить, что более безопасными будут те, которые не имеют такого эффекта – дилтиазем, бретилиум, но исследования их эффективности еще не проводились.
Антиаритмическая терапия оказывается эффективной только у 60% пациентов, у остальных не удается достичь безопасного состояния только при помощи лекарственных препаратов, и возникает необходимость в коррекции электрической активности сердца с помощью специальных приборов.
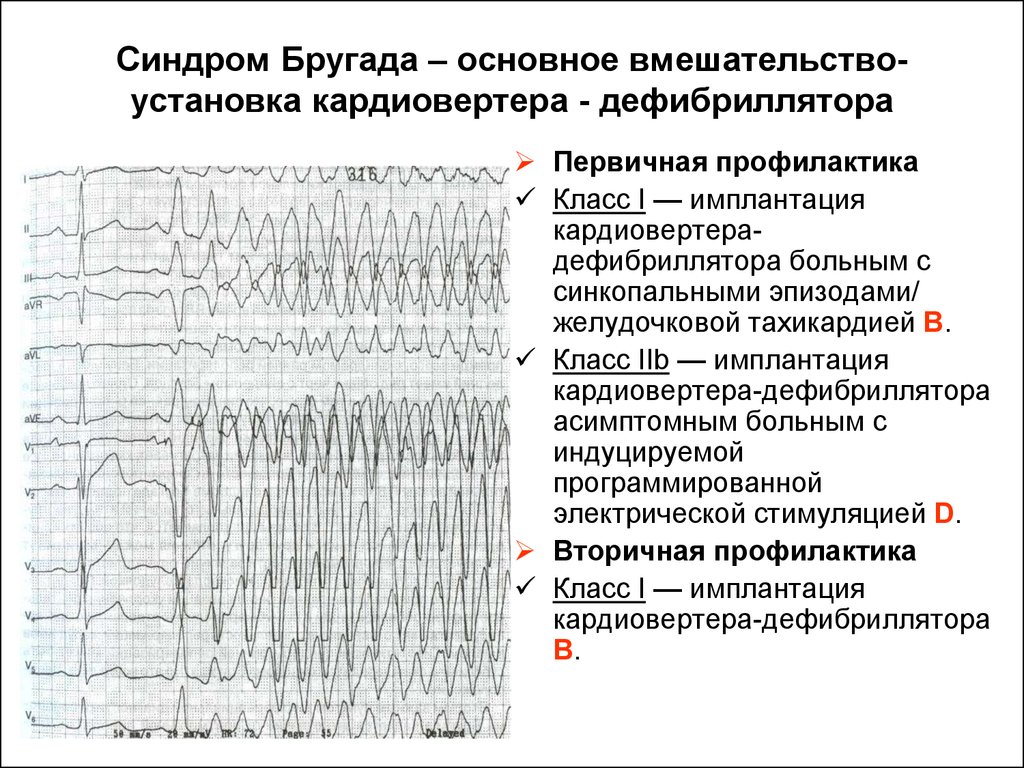
Самым эффективным способом профилактики внезапной смерти считают установку кардиовертера-дефибриллятора, которая нужна, если:
- Есть симптоматика СБ;
- Течение патологии бессимптомное, но провокация вызывает фибрилляцию желудочков;
- При пробах возникает феномен Бругада тип 1, а среди родственников имелись случаи необъяснимой гибели в молодом возрасте.
По данным мировой статистики, СБ встречается куда чаще, нежели фигурирует в диагнозах кардиологов. Малый процент выявляемости может быть объяснен недостаточной настороженностью в его отношении со стороны врачей, отсутствием убедительных диагностических критериев. Исходя из этого, все больные, имеющие характерные ЭКГ-изменения, необъяснимые обмороки, неблагополучный семейный анамнез в отношении внезапной смерти среди молодых, нуждаются в тщательном обследовании с проведением ЭКГ, холтеровского мониторирования, фармакологических проб. Повышенного внимания требуют и родственники в семьях, где уже были случаи внезапной гибели молодых лиц.
Исследование синдрома Бругада продолжается, а для получения высоких результатов необходимо достаточное количество наблюдений, поэтому специалисты заинтересованы в выявлении как можно большего числа больных в разных странах.
Для изучения патологии создан специальный Международный фонд синдрома Бругада, где могут быть проконсультированы бесплатно и заочно все лица с подозрением на это заболевание. Если диагноз подтвердится, то больного внесут в единый список пациентов, которые в будущем могут быть подвергнуты генетическим исследованиям в целях уточнения наследственных механизмов развития патологии.
Причины внезапной сердечной смерти
Наиболее распространенными электрофизиологическими механизмами, приводящими к ВСС, являются тахиаритмии, в частности фибрилляция желудочков или желудочковая тахикардия. Прерывание тахиаритмий с использованием либо автоматического внешнего дефибриллятора, либо имплантируемого дефибриллятора кардиовертера является эффективным методом лечения. Имплантируемый дефибриллятор стал основным терапевтическим методом в профилактике и лечении внезапной сердечной смерти. Пациенты с тахиаритмией имеют лучший общий прогноз среди больных с внезапной остановкой сердца.
Существует несколько факторов на уровне органа (например, дисбаланс вегетативной нервной системы), ткани (например, механиз re-entry, разрывы волн и альтернативные эффекты потенциала действия), на клеточном уровне (например, срабатывающая активация и автоматизм) и на субклеточном уровне (аномальная активация или дезактивация ионных каналов), вызывающие генерацию фибрилляции желудочков или желудочковой тахикардии в разных условиях. Анатомический или функциональный блок в процессе распространения импульса может создать схему с круговым фронтом волны, в результате чего возникает желудочковая тахикардия.
Другие механизмы, такие как разрывы волн и столкновения, участвуют в генерации фибрилляции желудочков или желудочковой тахикардии. В то время как на уровне ткани вышеупомянутые механизмы повторного включения и разрыва волны являются наиболее важными известными механизмами данных расстройств, на клеточном уровне повышенное возбуждение или снижение реполяризационного резерва кардиомиоцитов может приводить к эктопической активности (например, автоматизму), способствуя развитию фибрилляции желудочков или желудочковой тахикардии.
На субклеточном уровне измененные внутриклеточные токи Ca2 +, измененные внутриклеточные токи K + (особенно при ишемии) или мутации, приводящие к дисфункции натриевого канала (Na + каналопатия), могут увеличить вероятность развития расстройств.
Приблизительно 20-30% пациентов с зафиксированными случаями внезапной смерти имеют брадиаритмию или асистолию на начальной стадии. Зачастую трудно определить с уверенностью инициирующее событие у пациента, имеющего брадиаритмию, потому что асистолия и пульсационная электрическая активность могут возникать в результате устойчивой формы тахикардии. В редких случаях начальная брадиаритмия, вызывающая ишемию миокарда, может спровоцировать фибрилляцию желудочков или желудочковую тахикардию.
Большинство случаев ВСС встречаются у людей со структурными отклонениями сердца. Инфаркт миокарда (ИМ) и ремоделирование сердца являются наиболее распространенной структурной аномалией у пациентов с ВСС. У больных, перенесших инфаркт миокарда, наличие преждевременных желудочковых сокращений, особенно сложных форм, короткие интервалы связывания (R-on-T) или тахикардия указывают на повышенный риск внезапной смерти. Однако подавление ПЖС антиаритмическими препаратами увеличивает смертность из-за проаритмического риска лекарственных препаратов.
Гипертрофическая кардиомиопатия и дилатационная кардиомиопатия связаны с повышенным риском ВСС. Различные клапанные заболевания, такие как аортальный стеноз, связаны с повышенным риском ВСС. Острые заболевания, такие как миокардит, могут приводить к риску ВСС в результате воспаления и фиброза миокарда.
Реже, внезапная сердечная смерть случается у пациентов, у которых не имеется явной структурной болезни сердца. Эти состояния как правило унаследованы синдромами аритмии.
Несмотря на то, что у многих больных имеются анатомические и функциональные сердечные факторы, которые предрасполагают их к развитию желудочковых аритмий, только у небольшого процента развивается ВСС. Идентификация пациентов, подверженных риску развития ВСС, остается проблемой. Самым сильным известным предиктором ВСС является значительная дисфункция левого желудочка по какой-либо причине. Предполагается взаимодействие между местной ишемией, дисфункцией ЛЖ и переходными событиями (например, ухудшение ИБС, ацидоз, гипоксемия, стеновое напряжение, медикаменты, нарушения обмена веществ) как ускоритель внезапной смерти.
ЭКГ – главный метод диагностики
Электрокардиографию считают одним из наиболее информативных исследований при диагностике большого количества сердечных заболеваний. Не исключение и синдром Бругада, ЭКГ поможет выявить этот недуг, чтобы своевременно принять эффективные меры.
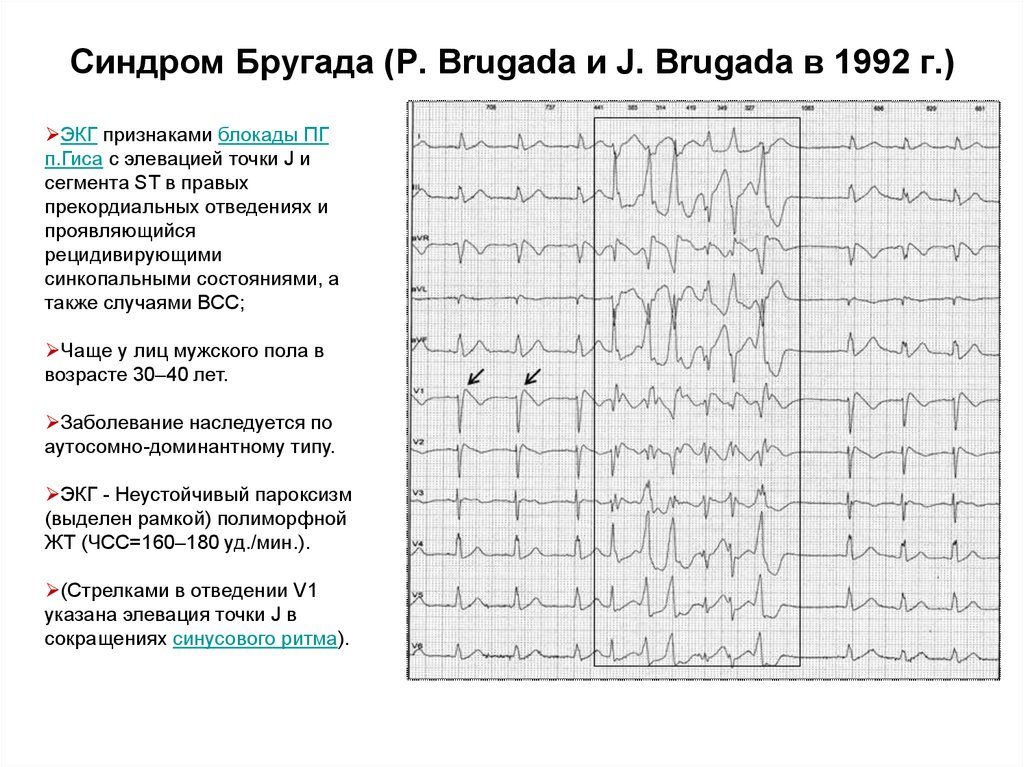
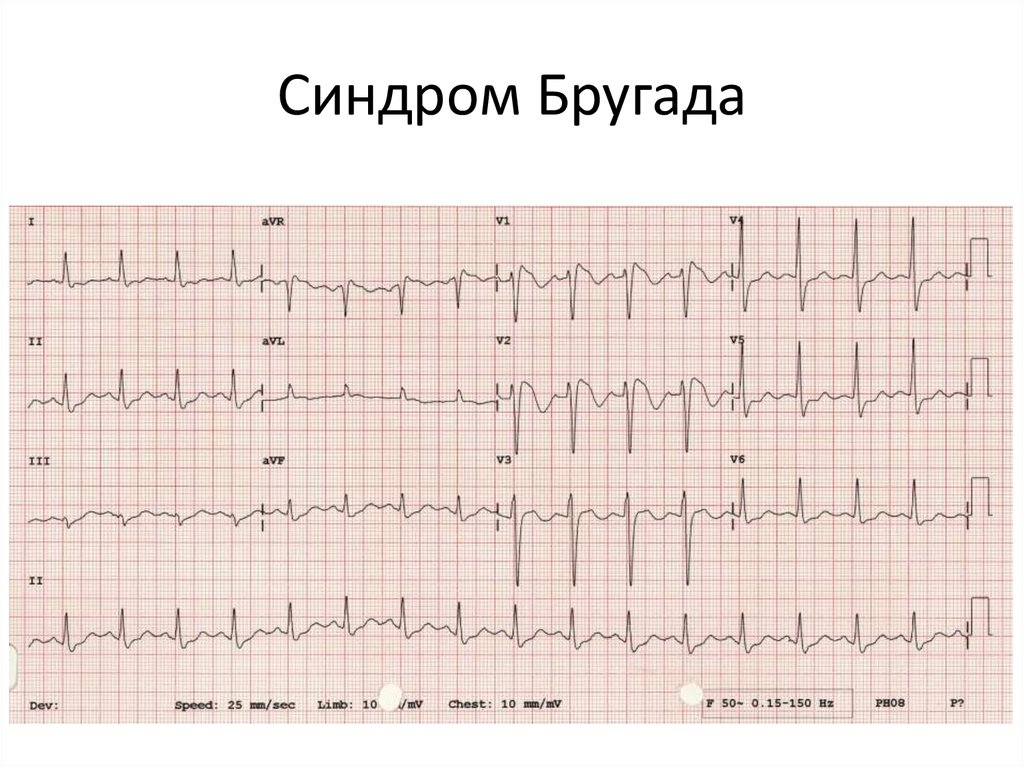
Стоит отметить тот факт, что не всегда видны какие-либо изменения на электрокардиограмме. Иногда ЭКГ признаки синдрома Бругада проявляются периодически, чем и усложняют диагностику. В любом случае главным признаком будет нарушение сегмента ST. Он поднимается в грудных отведениях V1-V3, имеет нехарактерную для здорового сердца форму. Зависимо от того, какой определен сегмент ST – сводчатый или седловидный, доктор сможет установить форму СБ, которая имеет место в конкретном случае.
К дополнительным проявлениям болезни на электрокардиограмме относят удлиненный интервал QT, нарушение сердечной проводимости. Зависимо от интенсивности проявлений выделяют несколько видов недуга: классический, интермиттирующий, латентный.
Если при обычном выполнении электрокардиограммы определить наличие заболевания сложно, пациенту будет рекомендовано проведение того же исследования, только под нагрузкой. Когда человек подвергается дозированной физической нагрузке, введению симпатомиметиков, все проявления СБ, которые были обнаружены ранее, уменьшаются. Если же человеку вводят блокаторы натриевых каналов, например, новокаинамид, то проявления будут увеличиваться. В этом случае есть возможность поставить точный диагноз, задумываясь о дальнейшем лечении.
Как дополнение к диагностике может быть назначено исследование гена SCN5А. Но, стоит помнить, что он отвечает за развитие недуга только у 20% пациентов. Но как дополнительный метод обследования генетический анализ достаточно эффективен.
Лечение синдрома Бругада
Первым шагом в лечении будет назначение антиаритмических препаратов. Делает это только доктор, потому как он знает, какие лекарства из этой группы наиболее эффективны, а какие абсолютно бесполезны и даже противопоказаны. Например, самым эффективным считается лечение синдрома Бругада при помощи антиаритмических препаратов класса IAСюда относят хинидин, амиодарон, дизопирамид. Если говорить об антиаритмических препаратах I и IC классов, то они в данном случае противопоказаны, потому как вызывают манифестацию и аритмогенез СБ.
Самым эффективным методом лечения заболевания считается только ИКВД. Он помогает существенно снизить вероятность ВВС, приближая ее практически к нулевому показателю.
Во время проведения этой операции в тело пациента вживляется специальное антиаритмическое устройство. Оно представляет собой небольшой компьютер, который благодаря сложной своей конструкции способен эффективно управлять сердечным ритмом, ни на минуту не оставаясь в бездействии, постоянно контролируя работу органа.
Поможет аппарат и при фибрилляции желудочков, в результате которой, при неоказании срочной реанимационной помощи, наступает клиническая смерть. Он, зафиксировав критичные изменения в работе сердца, моментально подаст электрический разряд, чем и сохранит жизнь пациенту.
Неутешительно то, что в нашей стране такие операции практически не проводят, не могут давать стопроцентных гарантий их успешности, да и стоимость такого лечения делает его почти недоступным. Но за границей, например, в Израиле, смогут выполнить такую сложную работу. О профессионализме местных кардиохирургов и качестве используемого оборудования известно во всем мире. Люди, которые проходят лечение здесь, получают прекрасные прогнозы на будущее. Единственное, что может стать преградой на пути к успешному лечению – его достаточно высокая стоимость.
Диагностика и симптомы
Симптомы, которые пациент мог бы распознать до обострения, не установлены. Выяснить, что есть синдром, можно только проанализировав приступы недомогания. Человек может не потерять сознание, степень выраженности тревожных признаков бывает разной.
На заметку!
Около 11 процентов больных умирают в конце первого обострения.
Приступы, характерные для болезни Бругада, отличают по нескольким критериям. Возникают они ночью, иногда поздно вечером. Редко синдром проявляет себя в дневные часы. Это случается после серьезных физических или эмоциональных нагрузок, на фоне повышения температуры или давления, инфицирования. Ухудшение состояния резкое, для самого больного может казаться беспричинным. Легкое головокружение быстро переходит в полную потерю ориентации, потоотделение усиливается, зрачки расширяются, перед глазами появляются точки, человек теряет способность ясно мыслить и воспринимать реальность. Сердечный ритм ясно ощутим, сильные толчки отдаются в груди, сопровождаясь болью.
При потере сознания можно обнаружить признаки синдрома Бругада. Больной может прийти в себя уже через 30 секунд, длительные обмороки исключены. Конечности могут судорожно подергиваться. С окончанием приступа человек полностью адекватен, осознает произошедшее и может достаточно быстро прийти в себя.
Определение диагностических критериев начинается с ЭКГ исследования. Специалисты внимательно изучают так называемый сегмент ST, при этом могут искать признаки полной или частичной блокады желудочков. Но такие исследования крайне непоказательны. У детей младше пяти лет признаки не будут заметны вовсе. При этом даже у взрослого человека на результаты серьезно повлияет положение электродов. Наиболее удобным методом обследования будет снимок Холтера в разрезе одних суток. В тех случаях, когда приступы уже были, есть определенные наследственные факторы риска, могут использовать специальные блокаторы натриевых каналов. Но только в условиях, когда можно оказать срочную реанимационную помощь.
На заметку!
Признаки болезни различны в зависимости от типа патологии, наличия или отсутствия обмороков.
ЭКГ признаки у синдрома Бругада долгое время были единственным методом диагностики, причиной постановки конкретного диагноза. Однако целесообразно проводить и другие исследования, которые дают более точные результаты: МРТ мозга, нейросонография, профильные тесты невролога. Известны случаи, когда даже после полного обследования у больного не были выявлены признаки болезни, диагноз остается неясным. Следует провести тесты у родственников. Чаще удается найти проявления болезни, после врач может говорить о причинах недомогания.