Аритмия сердца по утрам
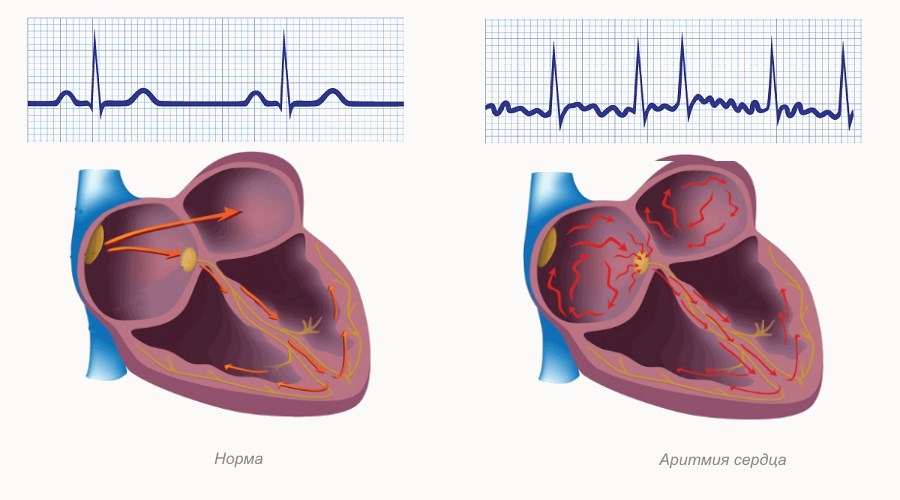
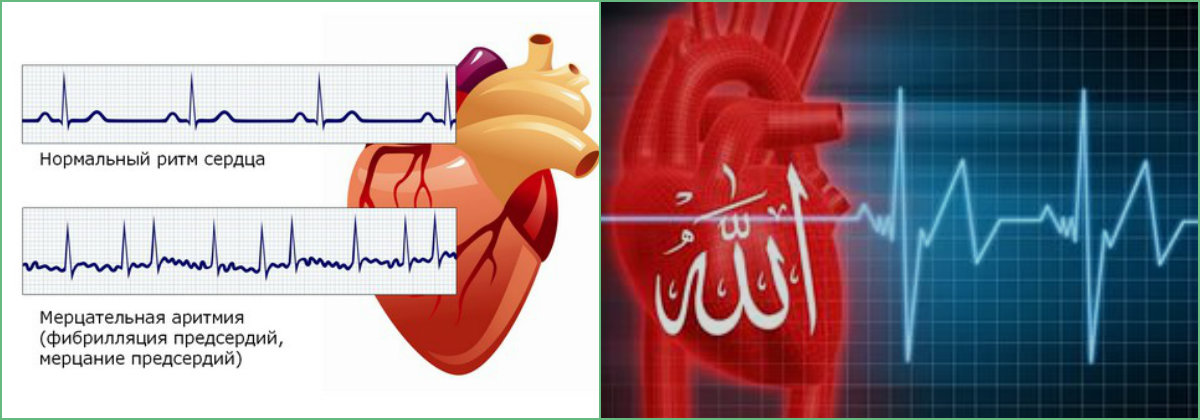
Перебои в работе сердца называются аритмией. Это любое патологическое изменение частоты ударов. Иногда подобные сбои возникают и после сна. Нарушается как сила сокращений, так и их частота. В состоянии спокойствия ЧСС колеблется в пределах 60—80 сокращений.
При физической нагрузке или болезнях сердечно-сосудистой системы работа сердца ухудшается. Если подобное явление часто происходит в утренние часы, необходимо обязательно посетить врача и выяснить факторы, которые могли спровоцировать появление утренней аритмии.
Причины патологии
Повышенное давление по утрам может проявляться даже у здоровых людей.
Это связано с тем, что организм только отходит ото сна. В таком случае сердечная мышца начинает работать с перебоями, то увеличивая ритм, то замедляя. Так, нормальные показатели повышаются до 110 ударов и выше.
Развитие синусовой аритмии в утренний период связано с ухудшением функционирования дыхательных путей. Часто причиной появления аритмии становится храп по ночам. Из-за него сужаются дыхательные пути и увеличивается нагрузка на главный орган. В таком случае развивается брадикардия.
Хронический насморк или нарушения носовой перегородки тоже приводят к появлению аритмии по утрам. Также выделяют такие причины:
- некроз тканей сердечной мышцы;
- кариомиопатия;
- ишемия;
- нарушение кровообращения сердечной мышцы;
- предрасположенность к аритмии (проблемы со строением коронарных сосудов или миокарда).
Симптомы заболевания
Сердцебиение, ускоренное до 90 ударов в минуту, говорит о развитии тахикардии.
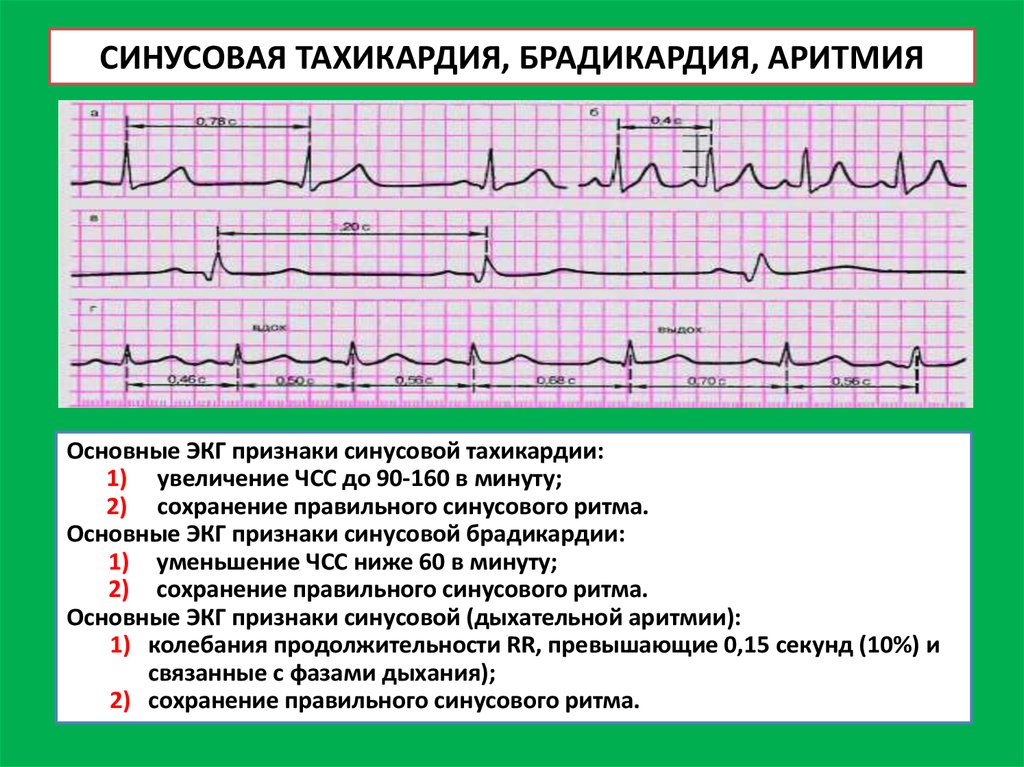
Аритмия разделяется на 5 типов. Каждый из них имеет свои признаки. При тахикардии удары ускоряются до 90 в минуту.
Брадикардия, наоборот, характеризуется тем, что частота сердечных ритмов опускается ниже 60 сокращений на 1 минуту. При мерцательной аритмии больной ощущает болезненные спазмы около сердца при каждом его ударе.
Если пациент чувствует дополнительное сокращение, то это явный симптом экстрасистолии. При блокаде пульс замедляется, что приводит к летальному исходу.
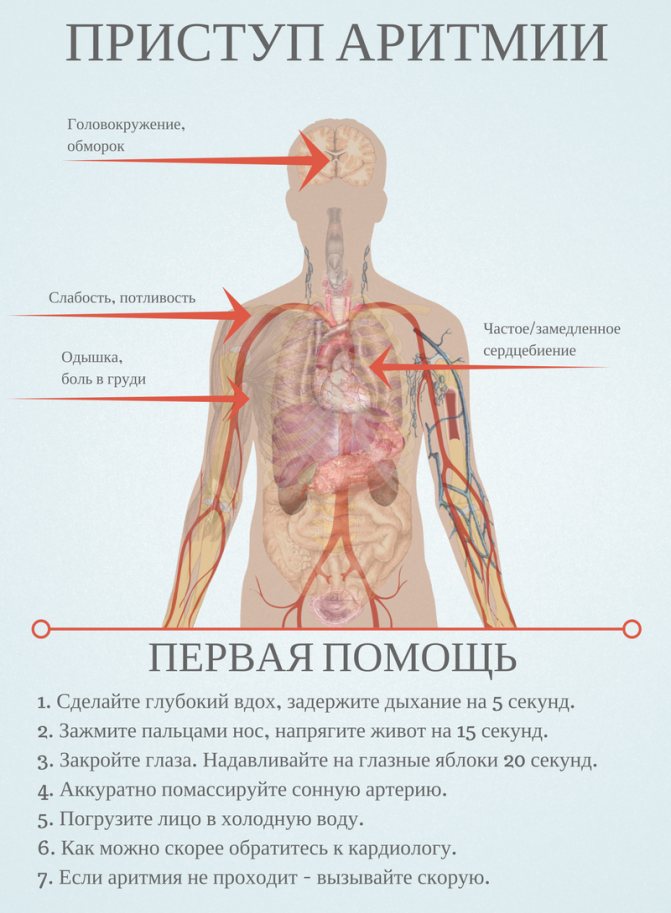
Больные иногда жалуются не только на боли в груди, но и на судороги. При понижении сердцебиения не всегда можно найти пульс человека. Часто поступают жалобы на головокружение или потерю сознания.
Осложнения
Запущенное состояние приводит к серьезным последствиям. Без лечения болезнь вызывает развитие ишемии и тромбов в сосудах. Она также грозит инфарктом или даже смертью от сердечного приступа. Если утренняя аритмия появилась из-за кислородного голодания, то вследствие этого нарушается работа мозга. В итоге у больного ухудшается память или может случиться инсульт.
Диагностика
Если человек заметил у себя какие-то симптомы болезни, то ему нужно посетить врача.
Лучше обратиться к врачу с первым признаками заболевания и не игнорировать проблему. Для исследования назначается электрокардиография (ЭКГ), которая помогает выявить патологии.
Но также проводят ультразвуковое исследование (УЗИ) для определения размеров сердечных клапанов и общего состояния органа. Суточная проверка холтеровским тестом помогает максимально точно поставить диагноз.
В редких случаях надо провести дополнительные тесты с физическими упражнениями.
Лечение утренней аритмии
Назначается медикаментозное лечения. Больные чаще всего используют бета-блокаторы натриевых, калиевых и кальциевых каналов. Обязательно назначают курс витаминов (калия и магния) для поддержания здоровья. Другой способ — электроимпульсное лечение.
Оно призвано восстановить ритм органа за короткий срок. Редко прибегают к хирургическому вмешательству. Врачи рекомендуют диету, которая будет исключать все трансжиры, алкоголь и мучное. Овощи, фрукты, нежирное мясо лучше готовить на пару или тушить.
В качестве терапии утренних аритмий прибегают к несложным физическим занятиям. Они укрепляют организм и стимулируют работу главного органа. Надо исключить бег, поднятия тяжестей и усиленные тренировки в зале. Но прогулки на свежем воздухе, зарядка и йога только принесут пользу.
Часто используют для лечения утреннего недомогания народные методы. Самый распространенный способ — настой или отвар из валерианы. В первом случае корень растения заливается кипятком и настаивается около 10 часов. Далее принимается по 3 чайные ложки в день. Отвар готовят на основе 2 ложек раствора и 100 миллилитров воды.
Кипятится 15 минут. Принимать по 4 ложки в сутки.
Лечение медикаментозной аритмии
Во время передозировки лекарств может наблюдаться как тахикардия, так и брадикардия, при тяжелой интоксикации — фибрилляция. В каждом случае проводиться отдельное лечение. Приступ брадикардии можно купировать приемом крепкого кофе или чая, а также использованием до 15 капель настойки женьшеня или элеутерококка. Снижение пульса ниже 40 должно заставить немедленно вызвать скорую помощь, так как самолечение чревато гибелью больного. При тахикардиях могут помочь капли Зеленина, нитроглицерин, а во время длительного лечения должны подбираться схемы препаратов из различных групп: ингибиторы АПФ, блокаторов калиевых, кальциевых каналов, сердечных гликозидов. Фибрилляции снимаются электрическим дефибриллятором, для чего вызывается скорая помощь.
Формы аритмии сердца и признаки заболевания у мужчин и женщин
Патологической считается тахикардия, которая возникает у человека в спокойном состоянии, она может проявляться внезапно и проходить, или же быть постоянным явлением. Это очень опасное состояние, так как снижается объем выбрасываемой крови, что приводит к уменьшению артериального давления, в органы не поступает достаточное количество крови, а соответственно полезных веществ и кислорода. Если на патологическую тахикардию вовремя не обратить внимания, то велика вероятность развития ишемической болезни или инфаркта.
В зависимости от источника, который генерирует импульсы, выделяют такие формы тахикардии, как вида аритмии сердца:
- Синусовая.
- Эктопическая.
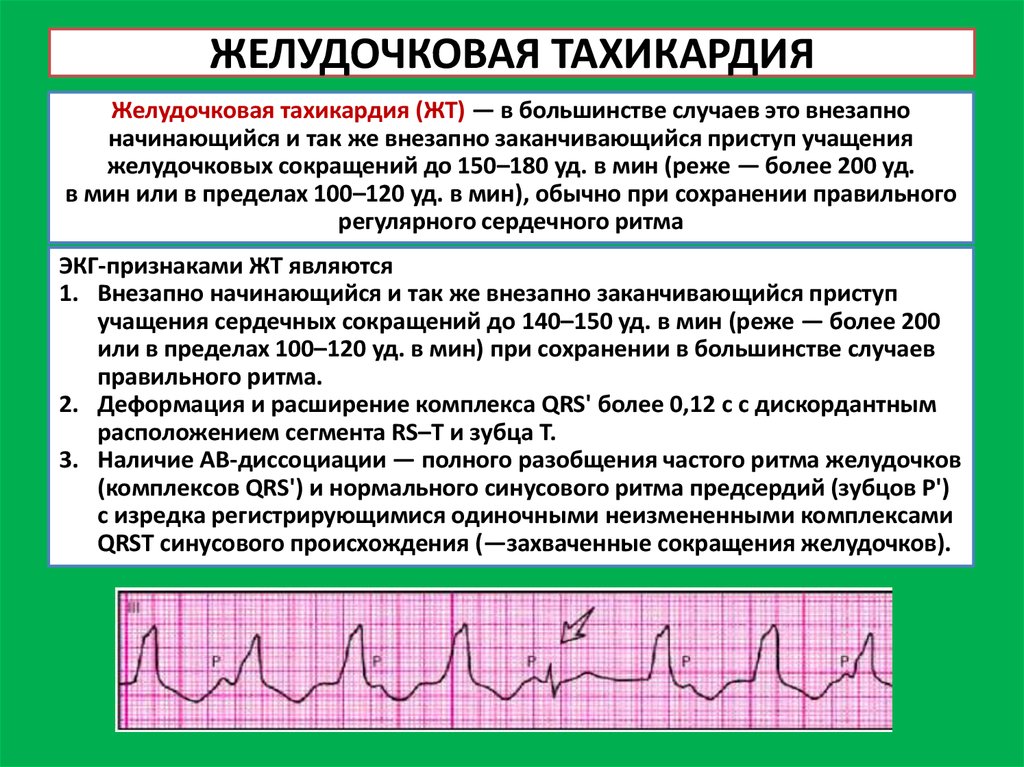
Первая развивается при активном состоянии синусового узла, а вторая появляется, когда ритм сердечной мышцы перемещается в желудочек или предсердье. Для эктопической формы характерными будут проявления учащенного сердцебиения в виде приступов, начинающихся внезапно и продолжающихся от нескольких минут до дней.
При тахикардии синусовой формы частота ударов органа может достигать 220 раз за минуту, но приступ начинается плавно, постепенно.
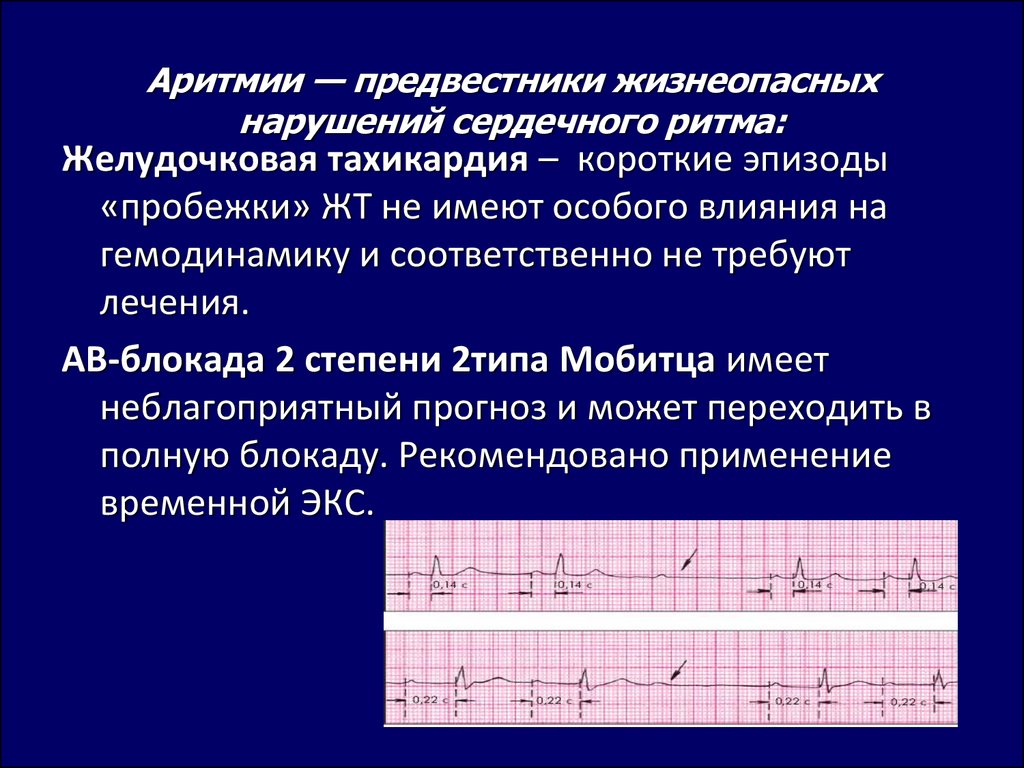
Аритмии сердца согласно классификации по частоте сокращений сердечной мышцы могут проявляться и замедлением ее пульсации. Если частота уменьшается до 55 ударов в минуту, то такое состояние называют брадикардия. Чаще всего такая патология говорит о серьезных проблемах с сердцем человека, и не может быть оставлена без дообследования и лечения.
Брадикардия иногда возникает у пациентов с нарушениями функции щитовидной железы. Проявляется такими симптомами:
- Общая слабость.
- Потеря сознания, или полуобморочное состояние.
- Холодный пот.
- Неприятные ощущения в грудине.
- Снижение артериального давления.
Пароксизмальное нарушения ритма сердца – это внезапно возникающий приступ у больного. При этом подсчитать пульс неопытному человеку практически невозможно, хоть частота ударов и превышает 150 ударов.
Симптомы аритмии сердца пароксизмального типа у женщин, как и у мужчин, могут быть разным: от общей слабости до потери сознания. Зачастую такие приступы заканчиваются внезапно, так же как и начинаются. Пароксизмальные состояния, которые не проходят, являются опасным состоянием и требуют срочной госпитализации и врачебной помощи.
Существует также классификация аритмии, которая определяется неравномерной работой сердца. Наиболее распространенными считаются:
- Экстрасистология.
- Мерцательная.
Первая характеризуется появлением преждевременных сокращений, при этом у пациента чаще всего устанавливают сопутствующие диагнозы: вегето-сосудистую дистонию, недуги желчного пузыря, невроз или психические расстройства. Экстрасистология зачастую диагностируется и у больных, перенесших инфаркт миокарда.
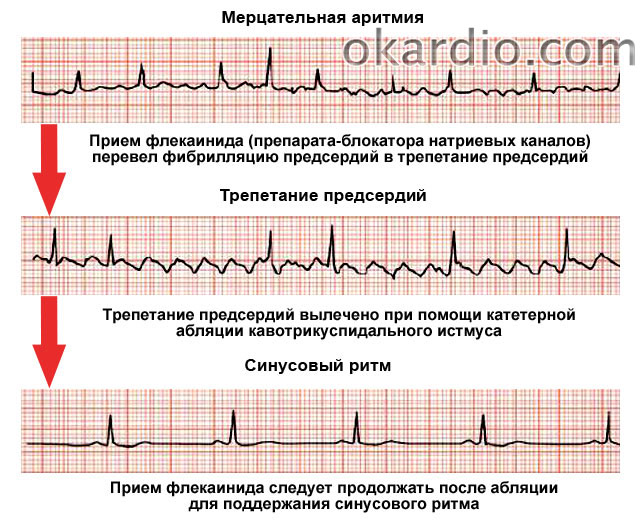
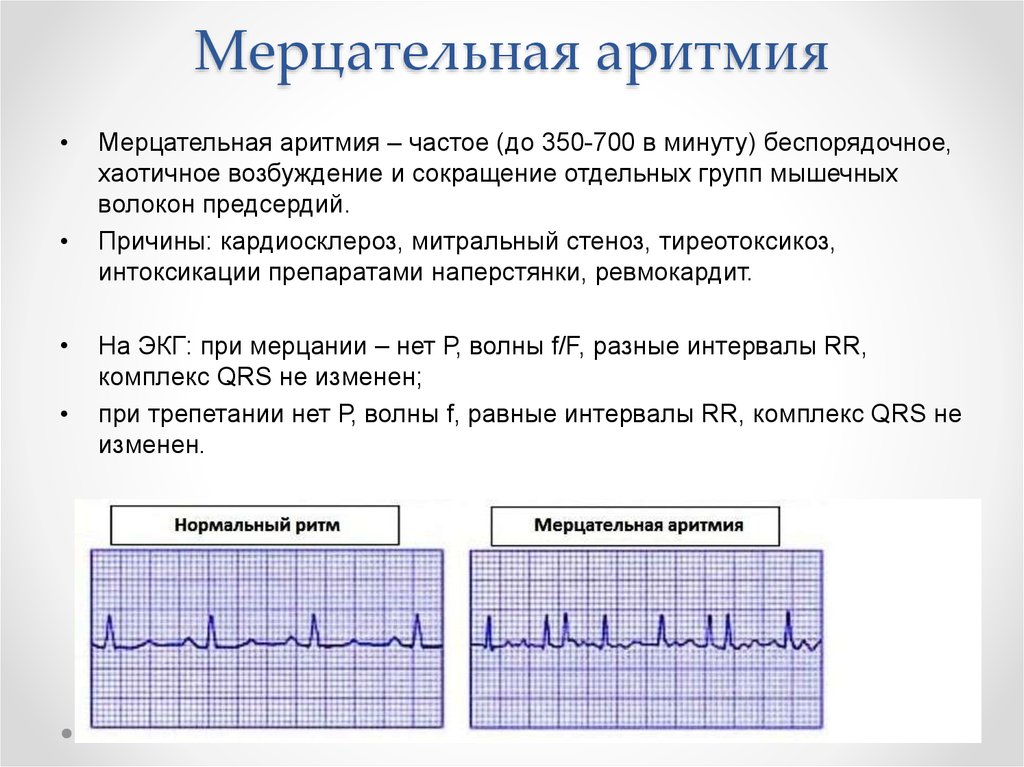
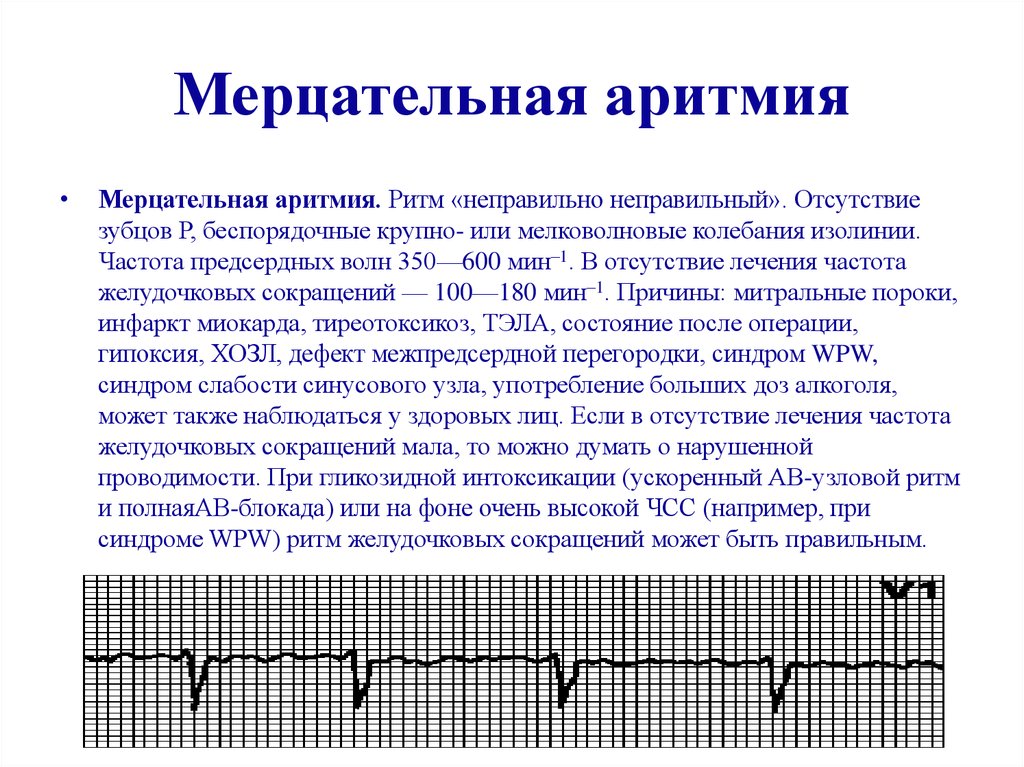
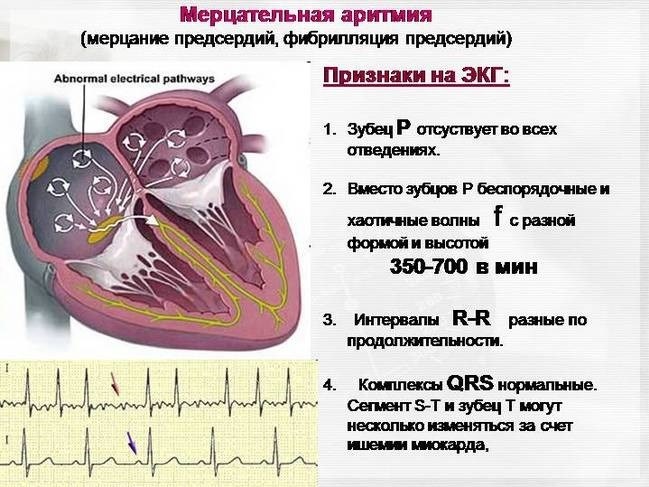
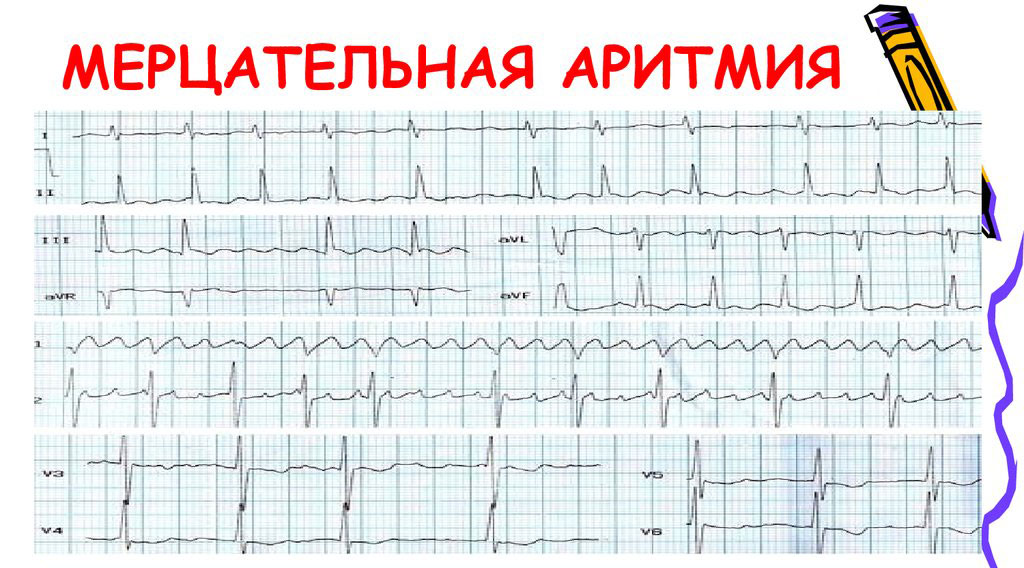
Мерцательная аритмия считается одной из самой распространенной патологией сердечного ритма. При этом у пациента пропадает одна из фаз цикла, сердечная мышца перестает работать синхронно, что приводит к мерцанию предсердий. Такое состояние может спровоцировать прием некоторых лекарственных препаратов, удар электрическим током или патологические изменения в сердце.
Народные средства
Для поддержания сердечного ритма в нормальном состоянии используйте рецепты народной медицины:
- Приготовьте натуральную настойку из корневой части валерианы. Для этого измельчите его и залейте водой из расчета на 1 ст. л. 200 мл воды. Настаивать на протяжении 12-ти часов, принимать по ложке трижды в сутки. Вода не должна быть горячей.
- Залейте кипящей водой цветки календулы в таких же пропорциях, как в предыдущем рецепте. Дайте настояться пару часов. Принимать четырежды в день по 100 мл.
- Из мелиссы и мяты заваривайте чай обычным способом. Пить можно по несколько раз в сутки. Между курсами должен быть перерыв. Например, 2 месяца пьете чай, потом неделю отдыхаете.
- Отлично справляется с аритмией боярышник. Возьмите 20 грамм высушенных плодов, залейте стаканом качественной водки. Настаивать 10 суток в темном месте. Трижды в день капайте в стакан воды по 8-12 капель настойки и выпивайте.
- Если спиртовая настойка Вам не подходит, сделайте из боярышника целебный отвар. На 200 мл кипятка Вам нужно всего 5-6 грамм цветочной части растения. Залейте водой и поставьте ёмкость на водную баню. Принимать по 100 мл до еды трижды в день.
- Выдавите сок из черной редьки, соедините его в равном соотношении с натуральным мёдом и принимайте трижды в сутки по 2 ч. л.
- Сделайте полезный салат. Для этого Вам понадобится корневая часть сельдерея, петрушка, укроп, сметана или майонез домашнего приготовления. Все компоненты измельчите, добавьте немного соли. Если салат заправляете майонезом, то соль не добавляйте. Такого салата достаточно съедать по одной порции в день.
- Мелко нарежьте репчатый лук и яблоко. Соедините компоненты. Принимать смесь дважды в день по столовой ложке, желательно между обедами. Продолжительность курса лечения – 30 дней.
- Очень полезен шиповник, но только семенная часть. Итак, достаньте семена. Их должно получиться две чайные ложки. Залейте кипятком (350-400 мл), дайте настояться пару часов. Очень тщательно процедите и добавьте мёд по вкусу. Пить трижды в сутки по 50 мл. Семенную часть мыть категорически запрещено, иначе можно смыть полезные вещества.
Если у Вас существуют проблемы с мочевыделительной системой, обязательно проконсультируйтесь с лечащим доктором. Потому что такие рецепты народной медицины противопоказаны при этих патологиях.
1 Определение и причины аритмий
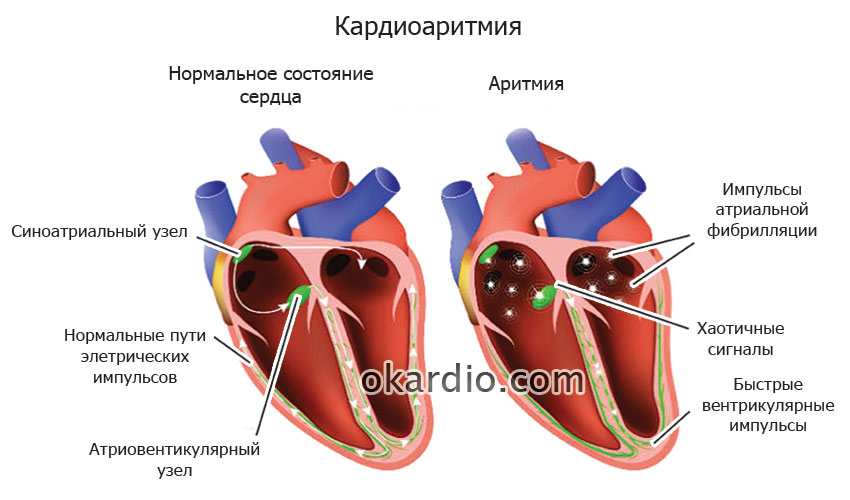
Аритмии – это группа нарушений ритма сердца или проводимости его импульсов, проявляющиеся изменением частоты и силы сокращений сердца. Основными проявлениями аритмий являются появление сокращений, образующихся вне синусового «правильного» ритма, и нарушения последовательности возбуждения, проведения и сократимости различных отделов сердца.

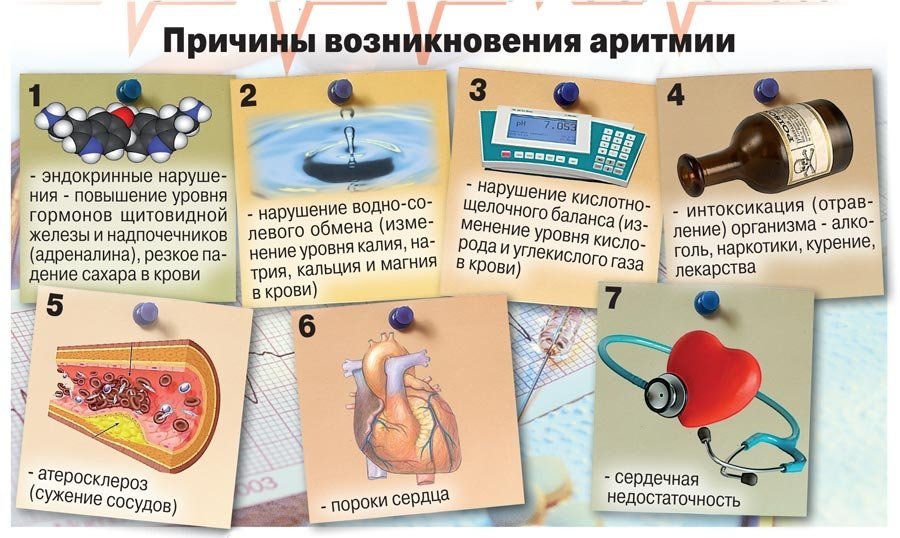
Основными причинами возникновения нарушений ритма являются:
- Первичное поражение сердца: ИБС (в том числе после перенесенного инфаркта миокарда ), врожденные и приобретенные сердечные пороки, кардиомиопатии, врожденные патологии системы проведения, травмы, применение кардиотоксичных средств (гликозиды, антиаритмическая терапия).
- Вторичное поражение: последствия вредных привычек (курение, злоупотребление алкоголем, прием наркотиков, крепкого чая, кофе, шоколада ); нездоровый образ жизни (частые стрессы, переутомления, хроническое недосыпание); заболевания других органов и систем (эндокринные и метаболические нарушения, почечные нарушения); электролитные изменения основных компонентов сыворотки крови.
Диагностические мероприятия
Диагностика включает следующие методы тестирования:
- Первое обследование в кабинете врача — аускультация, подсчет пульса, ЧСС, назначение ЭКГ, ЭхоКГ. При непостоянстве аритмии делают мониторинг по Холтеру — запись ЭКГ в течение суток. При временных аритмиях и отсутствии клиники проводят провокацию состояния в виде разных тестов. Чреспищеводное электрофизиологическое исследование (ЧпЭФИ) — стимулирование работы сердца импульсами через пищевод, затем регистрация работы на ЭКГ.
- Назначается проведение электрофизиологического инвазивного обследования сердца (ЭФИ) — электроды проводятся непосредственно в полость сердца в определенные его участки, изучается прохождение импульса по миокарду, локализация возникающей аритмии.
- Тилт-тест — больного кладут на специальный стол, записывают исходные данные пульса и АД, затем под разными углами стол наклоняют в течение получаса, при этом данные пульса меняются. Проводится проверка и вертикальном положении стола. Нагрузки иногда дают при помощи велотренажера, беговой дорожки.
Классификация по МКБ-10
По длительности:
- впервые выявленная – единичный приступ;
- пароксизм мерцательной аритмии – когда длится около двух суток;
- персистирующая – около одной недели;
- длительно-персистирующая – продолжается до одного года;
- постоянная – продолжается более одного года.
По симптомам, которые способны мешать нормальному образу жизни:
- бессимптомная – протекает без видимых признаков;
- лёгкая – симптомы незначительные, не мешают обычному образу жизни человека;
- выраженная – признаки не позволяют вести привычную жизнь;
- тяжёлая – признаки настолько серьёзные, что человек не может самостоятельно жить без помощи других людей.
По локализации нарушения выделяют:
- предсердные (наджелудочковую);
- желудочковые;
- синусовые;
- атриовентрикулярные.
Справка! Для молодых людей призывного возраста возможно будет интересно берут ли в армию с аритмией, какие показатели влияют на постановку категории годности и что нужно знать, чтобы не оказаться в армии.
Лечение фибрилляции желудочков
Это терминальное состояние требует своевременной медицинской помощи. Во время отсутствия медицинской бригады проводится непрямой массаж сердца с искусственной вентиляцией легких. Работники скорой помощи делают дефибрилляцию желудочков электрическим током и вводят соответствующие препараты. Параллельно делают контрольное ЭКГ. Если после третьего разряда работа сердца не восстанавливается, тогда проводится интубация трахеи и внутривенно вводится адреналин. В некоторых случаях препарат вводиться в трахеи или прямо в сердце. Также во время реанимации могут использоваться другие аритмики: лидокаин, новокаинамид, орнид. Если реанимационные мероприятия не оказались эффективны и больного не получилось вернуть к жизни, тогда их прекращают через 30 минут от начала.
Причины неврологической аритмии
Эмоциональное состояние человека напрямую влияет на работу сердца. Под действием эмоций специальные сосудосуживающие нервы меняют просвет сосудов. Поэтому любые физические состояния (страх, гнев, усиленная работа) или патологические расстройства нервной системы (невриты, неврозы, невралгии) приводят к изменению деятельности сердца.
Неврологическая аритмия возникает при многих заболеваниях, связанных с нервной системой и, в первую очередь, с головным мозгом:
- острая церебральная патология (инсульты);
- черепно-мозговые травмы;
- инфекционные заболевания нервной системы (менингиты, энцефалиты);
- опухолевые процессы в головном мозге;
- вегетативные полинейропатии, часто развивающиеся на фоне алкоголизма и сахарного диабета.

Аритмия неврологического происхождения может являться первым признаком развивающейся эпилепсии. При этом заболевании в головном мозге образуются очаги возбуждения, которые активизируют работу сердечной деятельности. Поскольку приступы эпилепсии возникают периодически, на ее фоне аритмия также развивается время от времени, но это вовсе не означает, что патологическое состояние не опасно.
Терапия
Для сохранения высокого уровня жизни требуется также помнить о необходимости обратиться к врачу в случае сохранения плохого самочувствия после завершения очередного приступа мерцательной аритмии любых непривычных симптомов. Они часто могут появиться у пациентов, у которых произошел инсульт или инфаркт.
В этой ситуации важно попасть в тот короткий временной промежуток, в течение которого медики способны предотвратить необратимые повреждения тканей за счет применения адекватной терапии. Снизить риск появления серьезных последствий позволяет:
Снизить риск появления серьезных последствий позволяет:
- Проведение эндоваскулярной ангиопластики при блокировке коронарных сосудов.
- При ишемическом инсульте избежать глобальных последствий позволяет проведенная в течение первых часов тромболитическая лекарственная терапия.
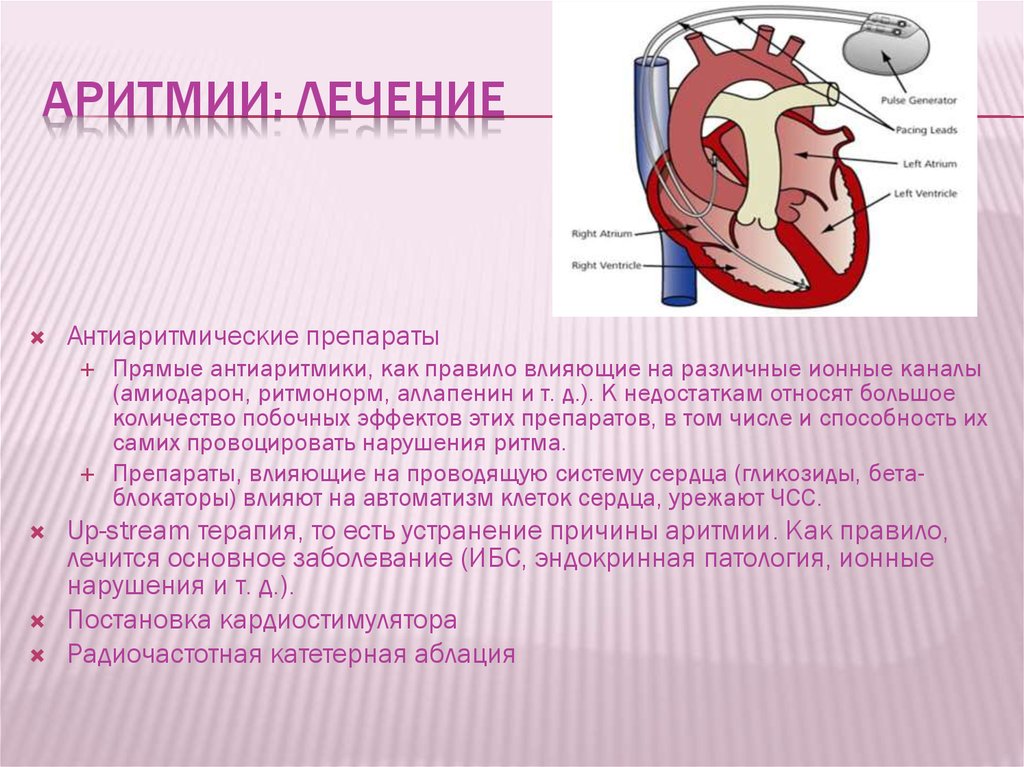
Определить вариант необходимой помощи может только специалист. Процедуры выполняются исключительно в условиях клиники. В стационаре проводится восстановление синусового ритма сердца
Чтобы определить, как бороться с диагнозом мерцательная аритмия сердца, медики рекомендуют обратить внимание на следующие процедуры:
- Переведение патологического ритма в нормальный с использованием кардиовертера-дефибриллятора, так называемая электрическая кардиоверсия. Данная болезненная процедура требует обязательного использования обезболивающих препаратов и выполняется только в больнице.
- Постоянная мерцательная аритмия позволяет иметь продолжительность жизни достаточно высокую при использовании антиаритмических медикаментозных средств в короткий срок после проявления болезни.
В любом случае мерцательная аритмия лечение требует только с помощью опытных специалистов. При устранении пика обострения с помощью препаратов сегодня чаще всего используется:
- Амиодарон;
- Новокаиномид;
- Пропафенон.

Антиаритмические препараты
Эти препараты удобны скоростью воздействия и возможностью введения перорально. Правильный ритм работы предсердий в большей части случаев может восстанавливать прием указанных лекарственных средств.
Методы диагностических исследований
Симптомы предполагаемой аритмии нуждаются в тщательной проверке. К тревожным признакам можно отнести не только учащённое сердцебиение, но и внезапные замирания сердца, перепады давления, слабость, перемежающуюся с сонливостью.
Разработано множество методов, позволяющих диагностировать аритмию. Обязательно записывается электрокардиограмма — она может быть короткой и длительной. Иногда врачи провоцируют аритмию, чтобы записать показания и точнее определить источник проблемы. Таким образом, диагностика делится на пассивную и активную. К пассивным методикам относятся:
- Электрокардиография. Электроды крепятся к грудной клетке пациента, его рукам и ногам. Изучается длительность фаз сокращения сердечной мышцы, фиксируются интервалы.
- Эхокардиография. Здесь используется ультразвуковой датчик. Врач получает изображение сердечных камер, наблюдает за движением клапанов и стенок, уточняет их размеры.
- Суточный мониторинг ЭКГ. Эту диагностику также называют методом Холтера. Пациент постоянно носит с собой портативный регистратор. Это происходит в течение суток. Врачи получают информацию о сердечных сокращениях в состоянии сна, покоя и активности.
В некоторых случаях пассивных исследований недостаточно. Тогда врачи индуцируют аритмию искусственными способами. Для этого разработано несколько стандартных тестов. Вот они:
- физическая нагрузка;
- картирование;
- электрофизиологическое исследование;
- тест с применением наклонного стола.
Профилактика
Даже когда вы знаете что это за недуг, то любые советы, как лечить аритмию будут бесполезны, если вы не будете придерживаться простых правил профилактики в домашних условиях:
- Утренняя зарядка, или легкая атлетика.
- Следить за уровнем сахара в крови и давлением
- Отказаться от всех вредных привычек.
- Поддерживайте свой вес в пределах нормы.
- Вести максимально спокойный, равномерный образ жизни, минимально подвергаться чрезмерным эмоциям, стрессам и напряжениям.
- Правильный рацион питания, состоящие из исключительно натуральных продуктов.
Если же появились первые признаки аритмии, то не стоит ждать присоединения более серьезных симптомов, обратитесь сразу же к врачу, тогда риск развития осложнений и утяжеления общего самочувствия будет гораздо ниже.
Как снять приступ. Лечение.
Если вышеописанные методы оказались неэффективны, то далее помощь оказывается уже медицинским персоналом. Врач скорой медицинской помощи снимет электрокардиограмму, и, исходя из конкретной клинической ситуации, будет решать вопрос о способах и сроках восстановления ритма.
Нужно отметить, что во многих случаях синусовый ритм восстанавливается спонтанно в течение нескольких первых часов или в первые сутки, чем больше времени прошло от начала приступа, тем меньше вероятность, что синусовый ритм восстановиться спонтанно.
Итак, если состояние пациента удовлетворительное, такие симптомы как одышка, слабость выражены незначительно, отсутствуют тяжелые проявления заболевания, проводится восстановление синусового ритма с помощью антиаритмических препаратов. Это называется медикаментозная кардиоверсия, применение этого метода в настоящее время более предпочтительно по сравнению с электрической кардиоверсией, так как не требуется применения седативных препаратов и наркоза и облегчается последующий выбор профилактической антиаритмической терапии.
Возможно несколько вариантов нарушения ритма во время приступа (Ваш вариант приступа врач определит по ЭКГ), рассмотрим наиболее часто встречающиеся — это приступ фибрилляции предсердий (мерцательной аритмии) и приступ наджелудочковой тахикардии (предсердной, узловой).
Медикаментозная кардиоверсия приступа фибрилляции предсердий наиболее часто осуществляется в стационаре, особенно, если это первый приступ, под медицинским наблюдением, мониторным контролем электрокардиограммы. Наибольшая эффективность и максимальная безопасность кардиоверсии отмечается в первые 48 часов от появления приступа.
Наиболее часто используется амиодарон, антиаритмический препарат 3 класса. Его применение возможно у пациентов со структурными изменениями в сердце (гипертрофия левого желудочка), хронической сердечной недостаточностью, ишемической болезнью сердца. При применении амиодарона быстрого восстановления синусового ритма не происходит.
Нибентан – это относительно новый отечественный антиаритмический препарата 3 класса. Этот препарат имеет высокую эффективность, когда спонтанное восстановление ритма маловероятно.
Пропафенон – антиаритмический препарат 1С класса, имеет высокую эффективность, у пациентов с недавно развившемся приступом. Препарат НЕ рекомендуется у пациентов с хронической сердечной недостатчностью, ишемической болезнью сердца, структурными изменениями сердца (гипертрофия левого желудочка), не рекомендуется у пациентов с хронической обструктивной болезнью легких. Обычно используется в качестве метода «таблетка в кармане» при отсутствии противопоказаний.
К менее эффективным препаратам относятся: бета-адреноблокаторы (метопролол) эффективность восстановления синусового ритма составляет 13%.
Учитывая многообразие пароксизмальных наджелудовых тахикардий (предсердные, узловые, с узкими комплексами, с широкими комплексами) могут быть использованы: вагусные пробы, верапамил, бета-адреноблокаторы, амиодарон, прокаинамид, соталол, лидокаин, АТФ. Купирование приступа осуществляется в стационаре под мониторным контролем электрокардиограммы, контролем состояния пациента.
Стоит отметить, если давность пароксизма (приступа) более 48 часов, и пациент не получал антикоагулянтную терапию (терапию для профилактики образования тромбов), то необходимо выполнить чреспищеводную эхокардиографию (для исключения внутрипредсерного тромбоза — тромбов в предсердиях).
Процедура электрической кардиоверсии должна производится натощак, только если речь не идет об экстренной ситуации. После выполнения внутривенного наркоза, накладывают датчики для постоянного мониторования электрокардиограммы. С помощью двух электродов наложенных на специальные точки восстановят синусовый ритм. После этой процедуры, в течение как минимум трех часов Вы будете находиться под наблюдением. Эффективность электрической кардиоверсии достигает 90%, но как у любой манипуляции возможны и осложнения, такие как: тромбоэмболии и аритмии, возможны осложнения общей анестезии, ожоги кожи. У пожилых пациентов, со структурными заболеваниями сердца может развиться длительная остановка синусового узла.
После восстановления синусового ритма пациента выписывают на амбулаторный этап наблюдения, где оценивается эффективность профилактических методов и решается вопрос о целесообразности хирургического лечения аритмии.