Ритм галопа и ритм перепела: признаки патологических тонов, причины, диагностика, лечение
Испокон веков врач при обследовании больного человека полагается только лишь на свои руки и уши, ведь визуализирующие методы диагностики появились сравнительно недавно. И до сих пор одной из главнейших врачебных манипуляций является аускультация, или выслушивание с помощью специальной трубки звуков, создаваемых работой сердца.
Сердце, как и любой другой орган, при работе создает определенные звуки. Это обусловлено тем, что в сердце постоянно движется кровь, проходящая через клапаны, а створки клапанов открываются и захлопываются, издавая звуковые колебания. Кроме этого, в момент растягивания сердечной мышцы предсердий и желудочков создается вибрация, которая наслаивается на звуки захлопывания клапанных створок.
В норме в точках проекции сердечных клапанов на переднюю грудную клетку (пятое межреберье слева, вторые межреберья справа и слева, четвертое межреберье слева) выслушиваются два сердечных тона — первый и второй. У астеничных худощавых людей, у детей и подростков могут быть выслушаны еще два тона — третий и четвертый, но их отсутствие не считается патологией.
Однако, с 2004 года (Е. Браунвальд) представления о характере происхождения I тона несколько изменились — теперь принято считать, что такой звук создает не захлопывание клапана, а удар крови о стенки желудочка, когда кровь сначала быстро наполняет желудочки, а затем резко прекращает свое движение. I тон является систолическим, так как он свидетельствует о систоле (сокращении) желудочков. II тон является диастолическим, так как обусловлен диастолой (расслаблением) желудочков.
II тон образуется через несколько сотых долей секунды после первого и образован он звуками, которые создаются закрытием створок клапанов аорты и легочного ствола, а также колебательными движениями стенок указанных артерий.
распределение тонов сердца в сердечном цикле
— там — та — там — та — там — та — I тон — II тон — I тон — II тон — I тон — II тон
Не следует путать тоны сердца и шумы в сердце. Между двумя тонами существуют беззвучные паузы, во время которых осуществляется непосредственно ток крови, в норме происходящий по камерам сердца бесшумно. Однако, при пороках сердца или при другой патологии сердечных клапанов струя крови испытывает затруднения при изгнании из соответствующих пороку камер сердца, поэтому возникают звуковые феномены, именуемые шумами. Шумы могут выслушиваться в паузах между тонами, а могут наслаиваться на них.
Такими ритмами принято считать звуковые феномены, которые образуются при патологии самой сердечной мышцы или клапанных структур. При выслушивании сердца с подобной патологией определяется трехчленный ритм, при котором II тон кажется раздвоенным (расщепленным). Но на самом деле расщепленный звук является ни чем иным, как добавочным тоном. Чем конкретно обусловлен патологический тон, зависит от вида ритма. К расщепленным ритмам относятся ритм галопа и ритм перепела.
Диагностика хронической сердечной недостаточности
Сердечная недостаточность не является самостоятельным заболеванием. Это осложнение различной патологии сердечно-сосудистой системы, при которой ослабевает сократимость сердечной мышцы, сердечный выброс не соответствует метаболическим потребностям тканей, что приводит к уменьшению венозного возврата и увеличению общего сопротивления сосудов.
Наиболее часто хроническая сердечная недостаточность развивается у пациентов, страдающих следующими заболеваниями:
- Ишемической болезнью сердца;
- Артериальной гипертензией;
- Сахарным диабетом;
- Кардиомиопатиями;
- Системными заболеваниями соединительной ткани;
- Клапанными пороками сердца.
Реже причиной хронической сердечной недостаточности являются обменные и эндокринные заболевания, нервно-мышечные болезни, интоксикации, дефицит калия, селена, магния, селена, хронические заболевания органов дыхания.
Пациенты, страдающие хронической недостаточностью, предъявляют следующие классические жалобы:
- Инспираторная одышка;
- Ортопноэ (одышка в положении «лёжа»);
- Пароксизмальная ночная одышка;
- Кашель;
- Кровохарканье;
- Сердцебиение;
- Жажда;
- Слабость, утомляемость;
- Когнитивные расстройства (снижение памяти, умственной работоспособности).
При тяжёлой сердечной недостаточности появляется цианоз (синюшный цвет) кожи и слизистых оболочек, на тяжесть в правом подреберье, отёки на нижних конечностях, увеличение объема живота из-за накопления жидкости.
Чем опасна тахикардия, и какие последствия возможны при ее развитии?
Виды тахикардии
Прежде, чем говорить о том, чем опасна тахикардия сердца, нужно понять, что это заболевание происходит из-за нарушений работы разных его отделов. Разные виды заболевания несут и разные опасности для человека.
Анатомически сердце разделено на предсердие и желудочки. В зависимости от того, где локализуется очаги нарушений ритма, различают:
- синусовую тахикардию, которая развивается в предсердии, то есть в синусовом узле;
- предсердная или желудочковая пароксизмальная тахикардия — она возникает в предсердии или желудочках когда в этих отделах происходит искажение сигнала, подаваемого синусным узлом.
Чем опасна для человека тахикардия?
Отвечая на вопрос, опасна ли тахикардия сердца, любой врач однозначно ответит утвердительно, ведь по своей сути это работа сердца на износ. Оно работает неэффективно, так как из-за участившегося ритма желудочки не успевают наполняться кровью. Получается, что орган работает быстрее, но скорость не позволяет делать свою работу качественно. Отсутствие крови в желудочках не поставляет кислород к остальным органам и в этом кроется основная опасность нарушения ритма.
Желудочковая тахикардия может стать виновницей ишемической болезни и инфаркта миокарда, так как при ней нарушается кровоснабжение сердца. В особо тяжелых случаях нарушения ритма могут приводить к сердечной недостаточности, причем эта болезнь развивается даже у тех, кто совершенно здоров, но симптомы долгое время оставались без внимания.
Также это приводит к отекам легких и нарушениям кровоснабжения мозга, а также к тромбоэмболии легочной артерии. К этим последствиям приводит пароксизмальная разновидность болезни. Хроническая сердечная недостаточность помимо изнашивания сердечной мышцы дает и другие побочные проблемы — аритмический шок, астму сердца. Как понятно практически каждому, тахикардия это опасно и может окончиться внезапным летальным исходом.
Но даже при самом благоприятном прогнозе, когда болезнь не приводит к серьезным последствиям, она крайне тяжело переносится организмом. При нарушении сердечного ритма человек быстро начинает чувствовать усталость, одышку, сильное головокружение и боли в груди. Поэтому даже сами симптомы могут представлять опасность для здоровья.
Как не допустить развитие опасных последствий этого вида аритмии?
Прежде всего, нужно внимательно слушать свой организм. При первых признаках участившегося ЧСС в состоянии покоя обратиться за медицинской помощью, найти причину и сосредоточиться на ее лечении. Тахикардия может быть хронической, когда ее признаки ощущаются постоянно, что весьма опасно скорейшим развитием основного заболевания. Это состояние требует пристального наблюдения и постоянного контроля врача.
Но даже эпизодические приступы нельзя оставлять без внимания, иначе они могут привести к развитию хронической формы. Главное, что нужно помнить — это сигнал, который подает нам сердце, когда в организме что-то идет не так.
Нужно ли лечить патологические ритмы?
Терапия при наличии патологических ритмов у больного необходима только после тщательного обследования и установки точного диагноза. Тип лечебного учреждения, где будет осуществляться лечение, зависит от основного заболевания. Так, например, гипертония, приведшая к гипертрофии левого желудочка, может динамически наблюдаться в условиях поликлиники, а более тяжелая патология (инфаркт, миокардит, тяжелая сердечная недостаточность) обязательно должны лечиться в условиях стационара. Митральный стеноз при впервые установленном диагнозе также требует дообследования и подбора терапии в стационаре, где будет определена необходимость хирургической коррекции порока.
2012-2020 sosudinfo.ru
Перейти в раздел:
Заболевания сердца и аорты, аритмология, функц. диагностика, кардиофармакология и хирургия
Рекомендации читателям СосудИнфо дают профессиональные медики с высшим образованием и опытом профильной работы.
На ваш вопрос в форму ниже ответит один из ведущих авторов сайта.
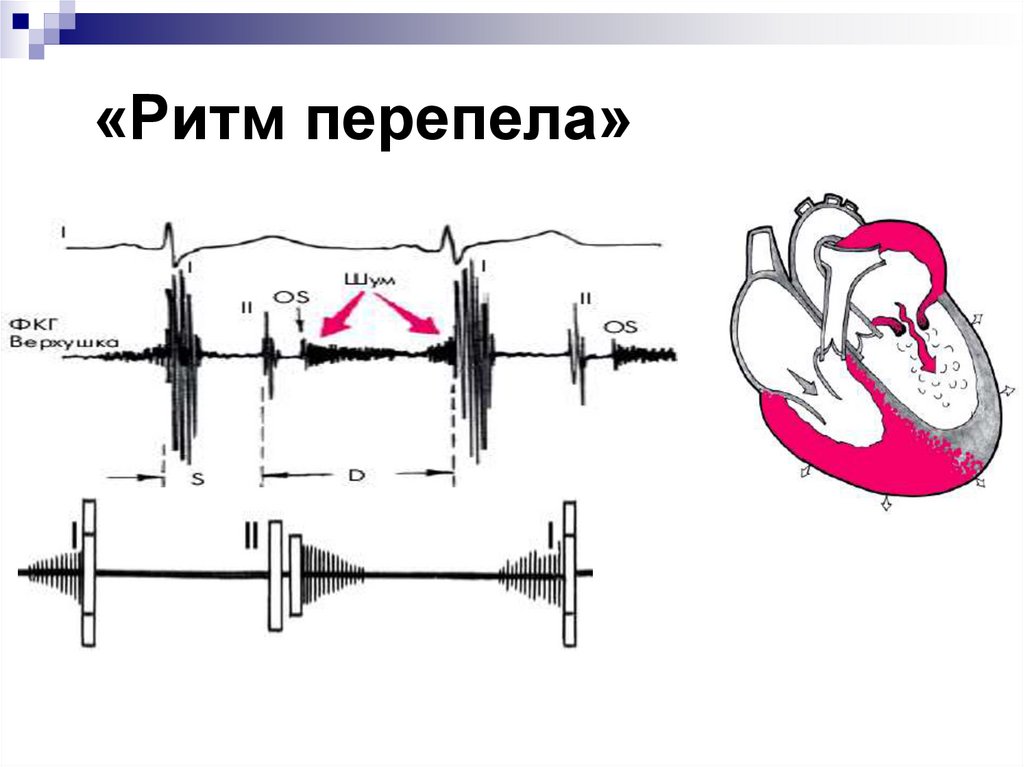
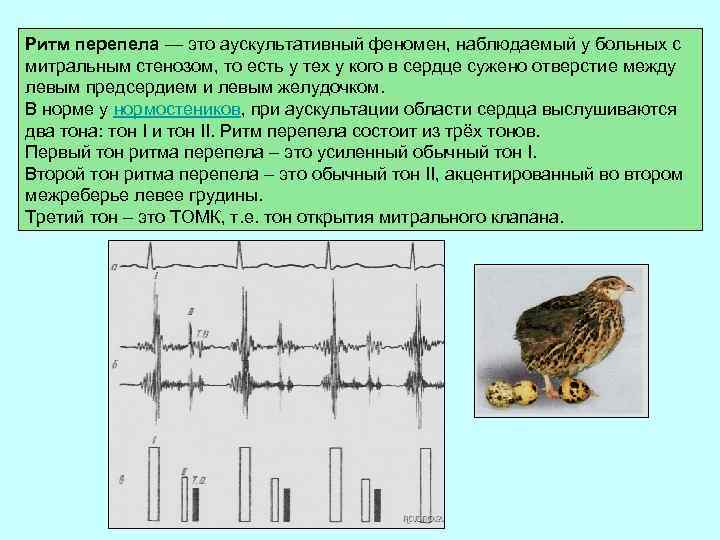
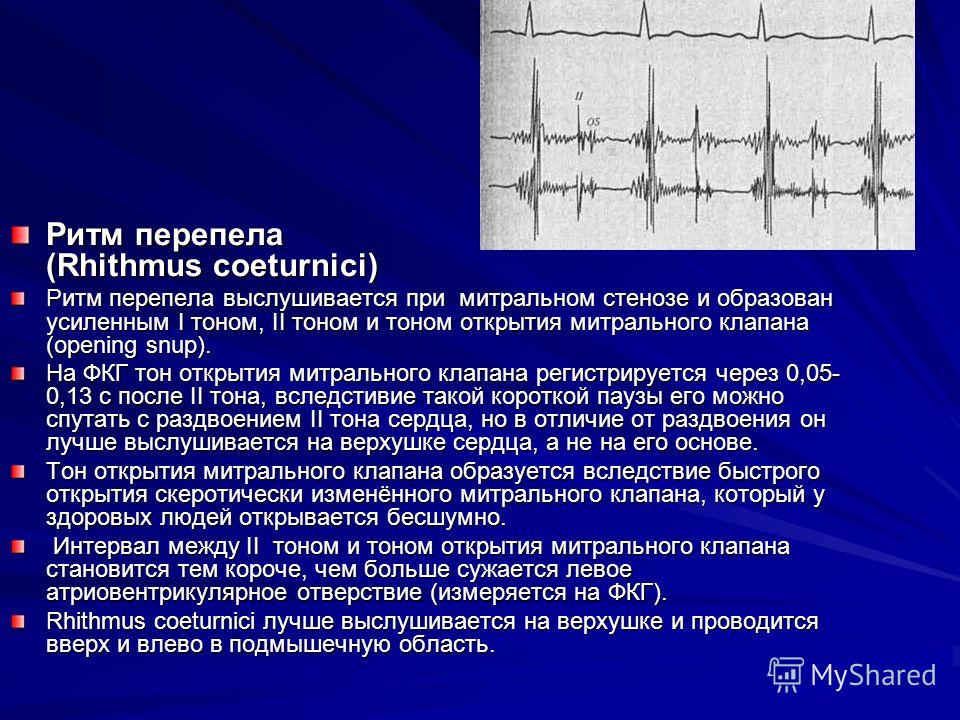
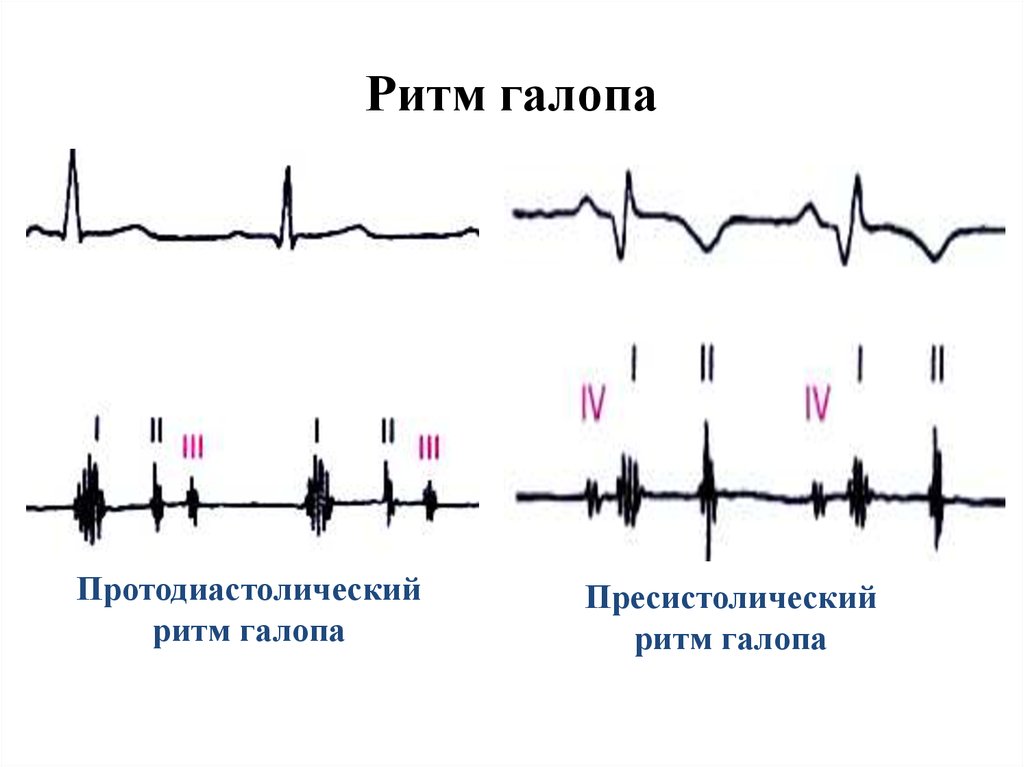
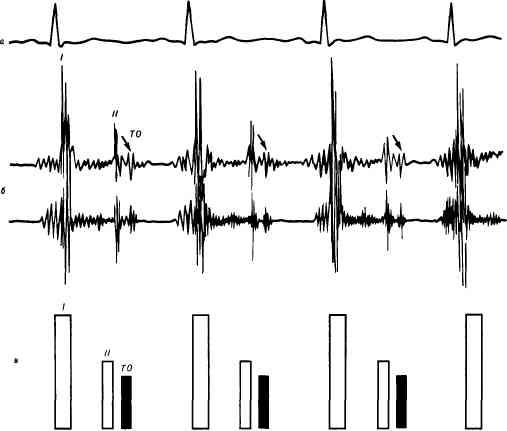
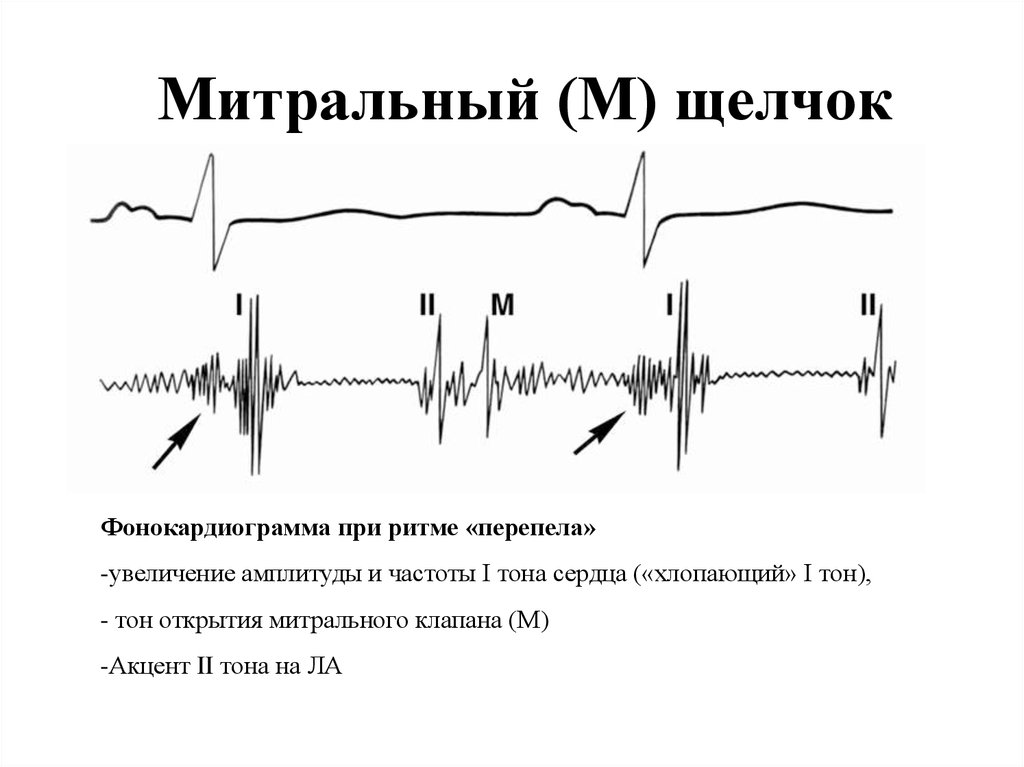
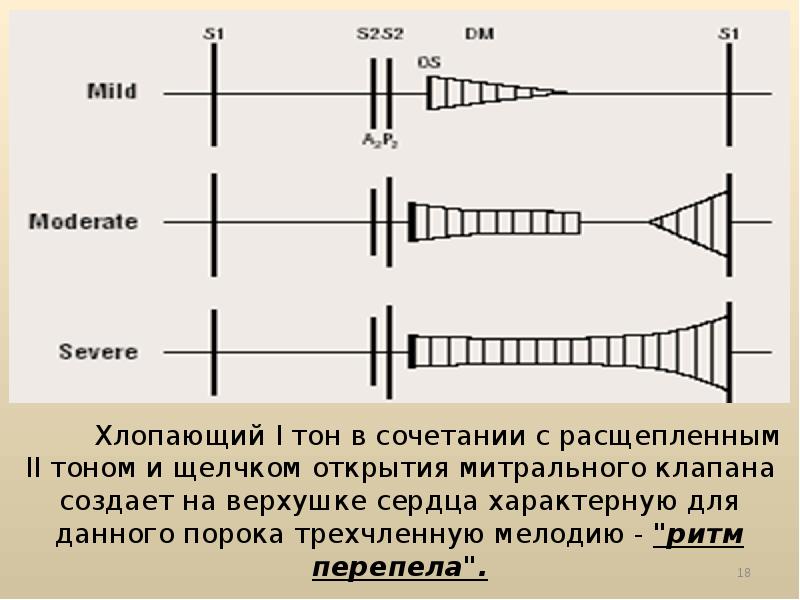
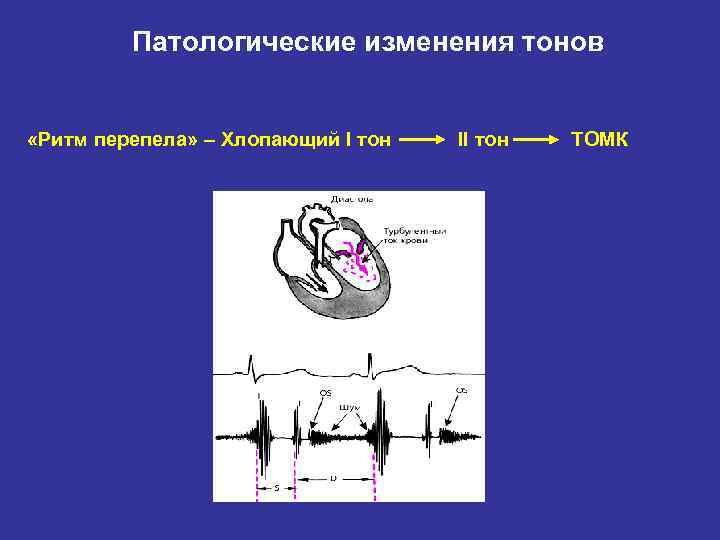
Характеристика «ритма перепела», диагностическое значение его выявления

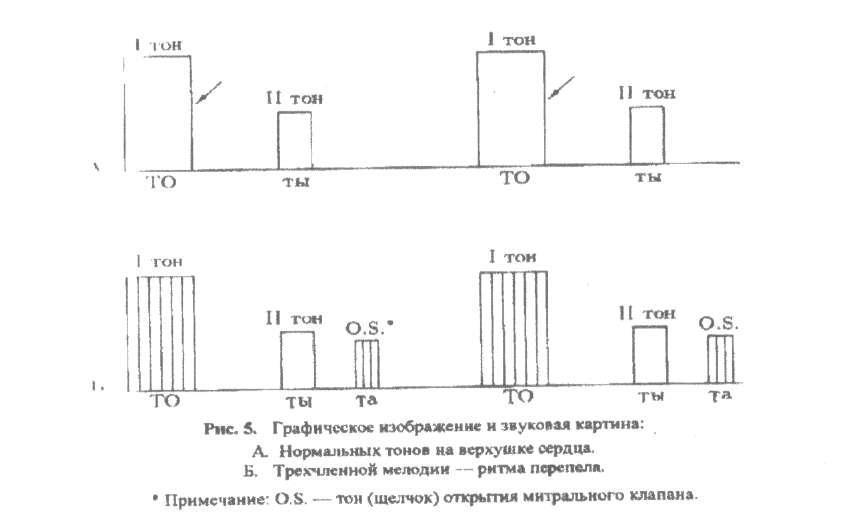
«Ритм перепела» – это трехчленный ритм, характерный только для митрального стеноза:
– I тон на верхушке сердца усилен;
– II тон неизмененный или акцент II тона на легочной артерии;
– щелчок открытия митрального клапана.
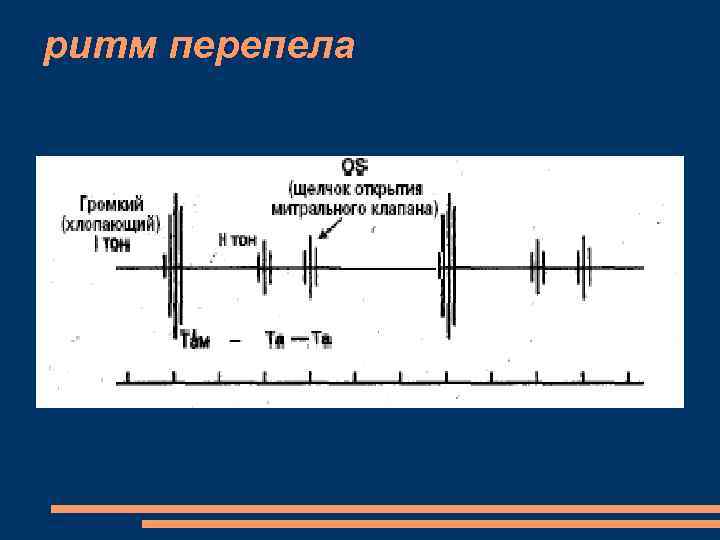
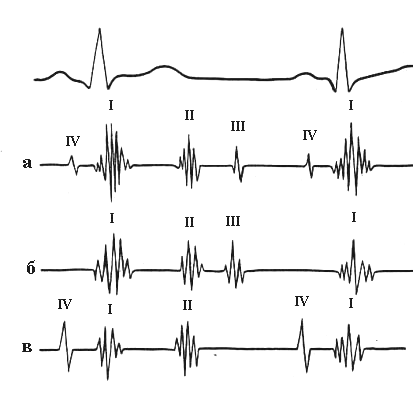
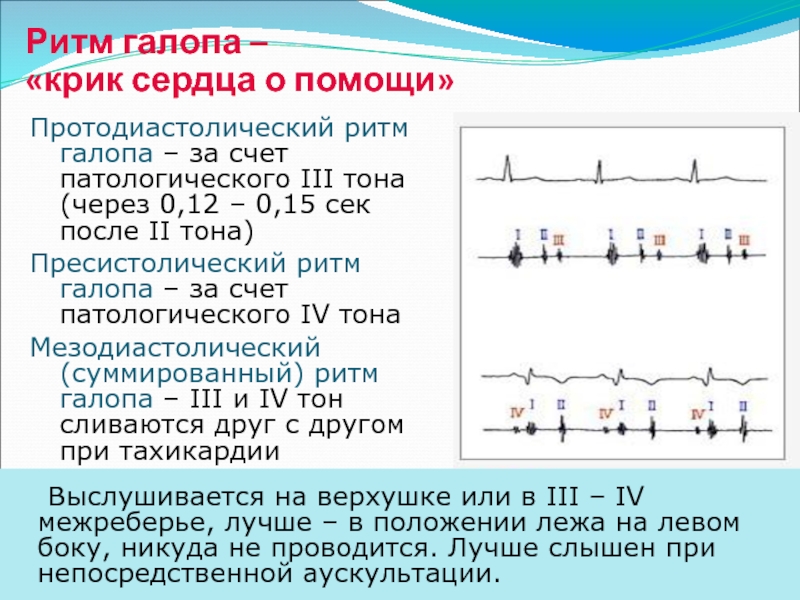
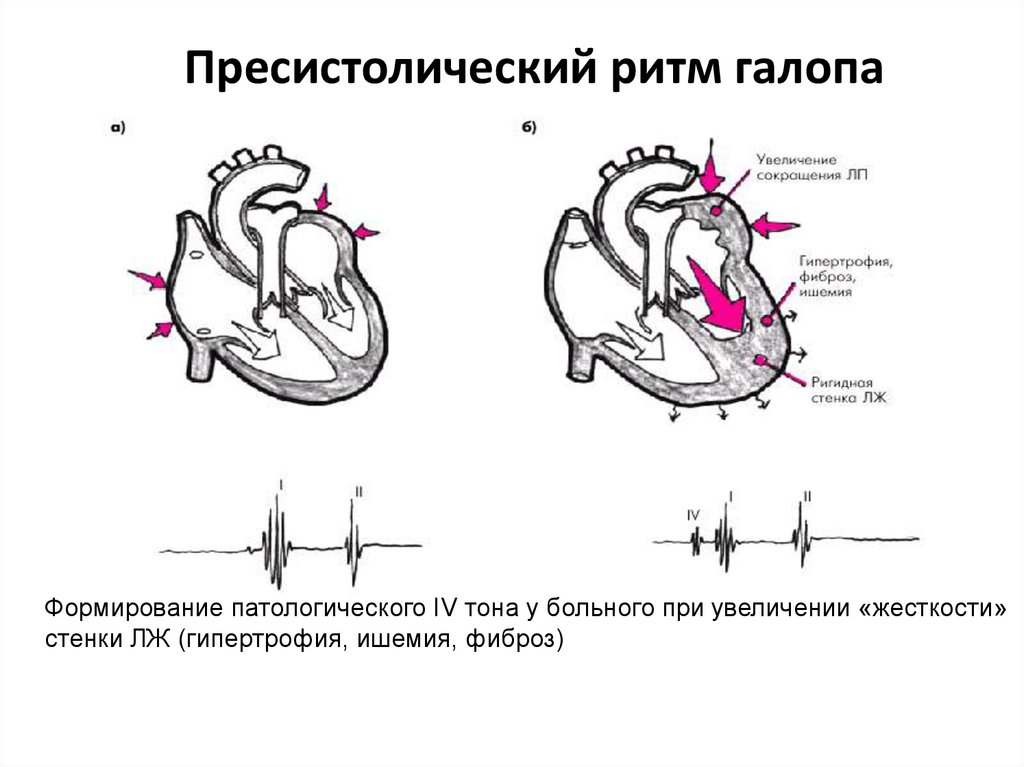
Характеристика «ритма галопа», диагностическое значение его выявления.
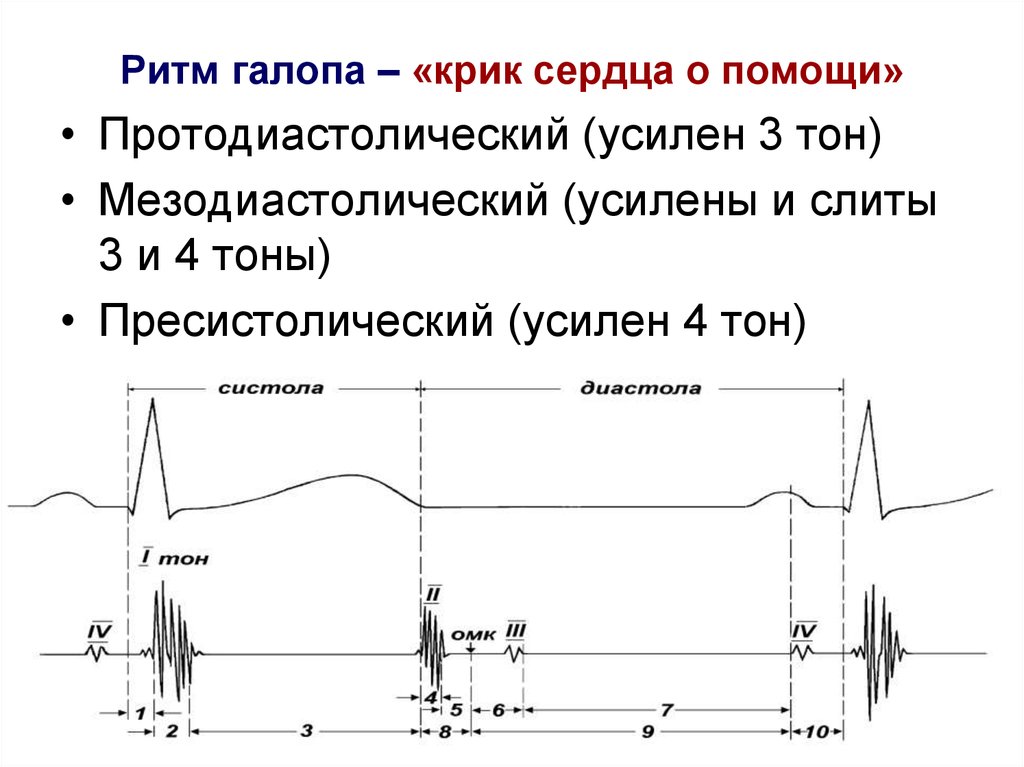
«Ритм галопа» – это трехчленный ритм, выслушиваемый на фоне тахикардии и по звукам напоминающий галоп бегущей лошади, свидетельствует о значительном снижении тонуса миокарда.
Добавочный «галопный» тон – тихий, глухой короткий звук, который выслушивается в начале, конце или средине диастолы. Лучше всего его можно выслушать после физической нагрузки и в положении на левом боку.
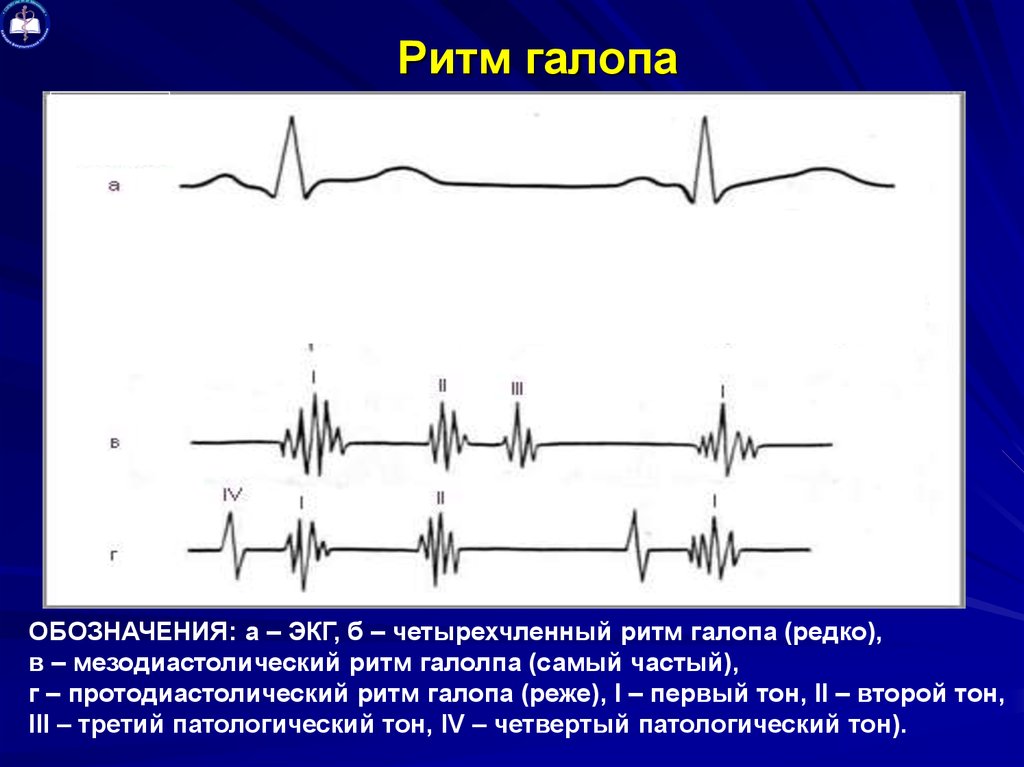
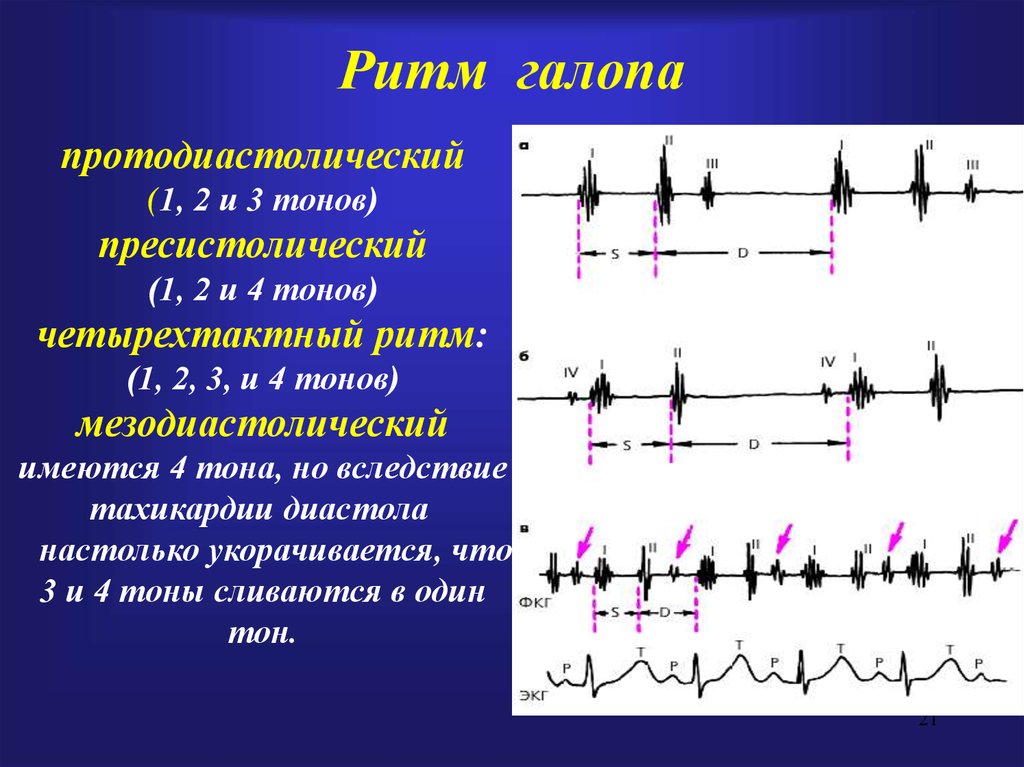
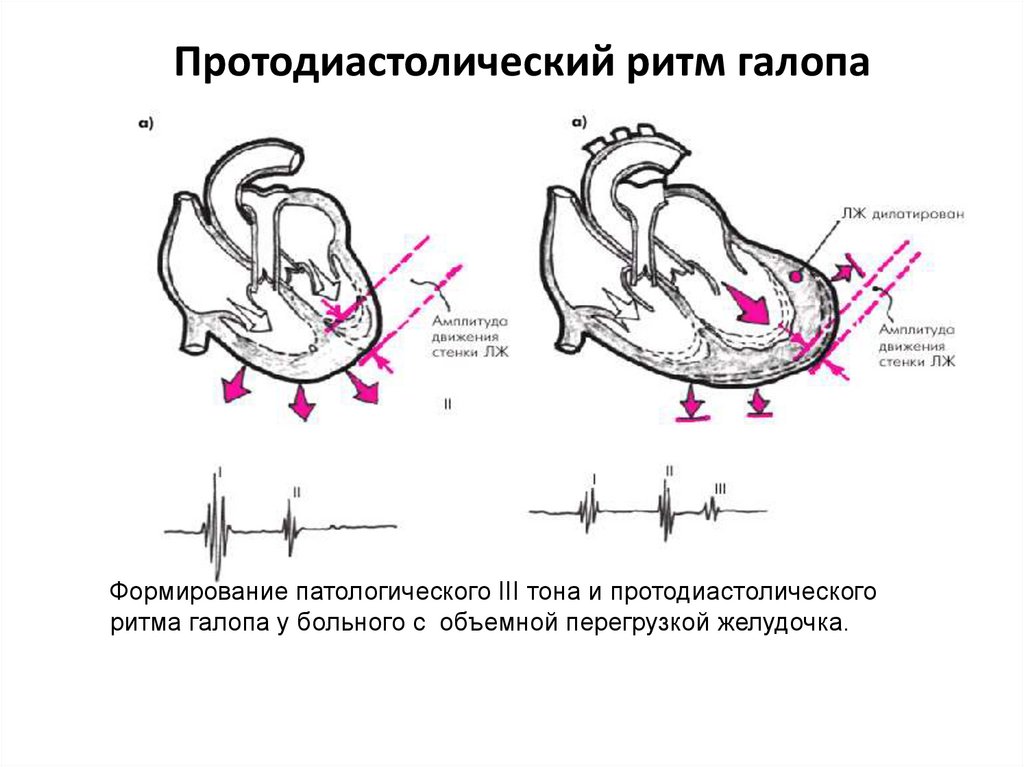
По времени появления добавочного тона в диастолу различают протодиастолический (в начале диастолы), мезодиастолический (в середине диастолы) и пресистолический (в конце диастолы) «ритмы галопа».
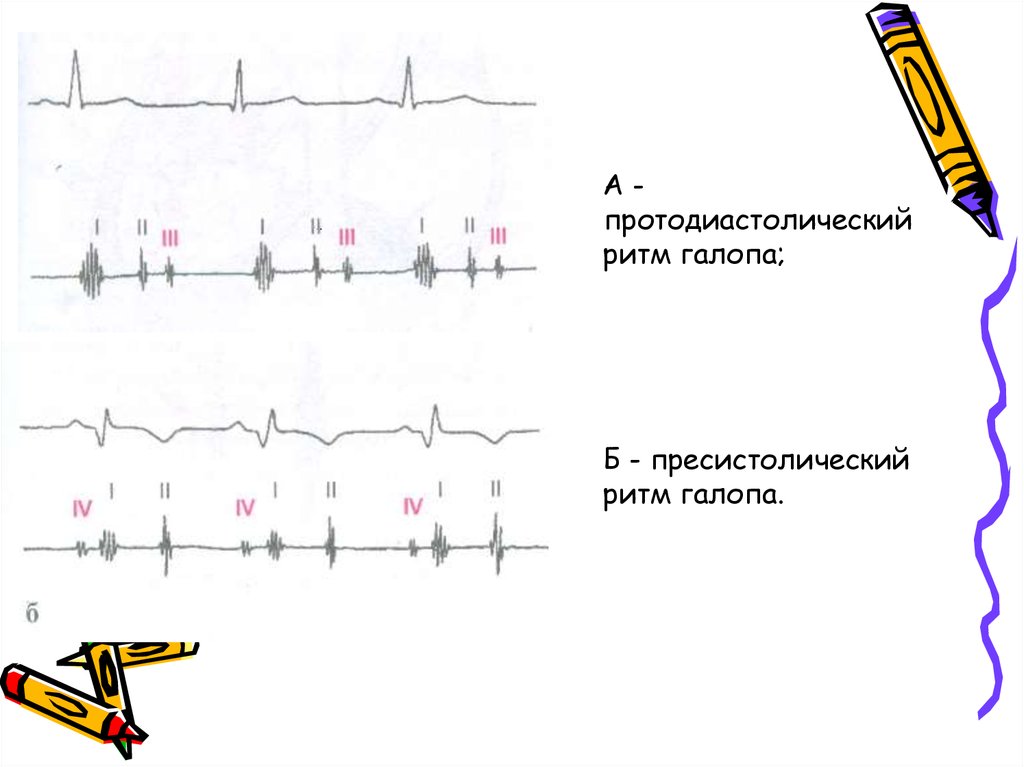
Протодиастолический «ритм галопа» характеризуется возникновением III тона через 0,12-0,2 секунды после II тона.
Он возникает при значительном снижении тонуса миокарда желудочков (инфаркте миокарда, миокардитах, декомпенсированных пороках сердца).
Наполнение желудочков кровью в начале диастолы сопровождается быстрым растяжением их стенок, что приводит к возникновению звуковых колебаний, воспринимаемых как добавочный тон.
Пресистолический «ритм галопа» характеризуется появлением IV тона в конце диастолы, возникающем при систоле предсердий, менее прогностически неблагоприятный.
Он возникает при значительном снижении тонуса миокарда желудочков (инфаркте миокарда, миокардитах, декомпенсированных пороках сердца), при замедлении атриовентрикулярной проводимости, стенозе устья аорты (усиленное сокращение предсердий).
Для дифференциации этого типа «галопа» надавливают на область каротидного синуса или область солнечного сплетения, что приводит к замедлению сердечных сокращений. При суммационном типе «галопа» ритм становится четырехчленным.
Суммационный «ритм галопа» появляется при значительном снижении тонуса миокарда желудочков (инфаркте миокарда, миокардитах, декомпенсированных пороках сердца), при замедлении атриовентрикулярной проводимости, при наличии значительной тахикардии.
Назовите причины ослабления и усиления обоих тонов сердца.
Причины усиления и ослабления обоих тонов делят на внесердечные и сердечные.
Внесердечные причины усиления обоих тонов сердца:
– истощение, тонкая грудная стенка;
– сморщивание (пневмосклероз) передних отделов левого легкого;
– опухоль заднего средостения (отодвигается сердце кпереди);
– инфильтрация (уплотнение) прилежащих к сердцу краев легких;
– наличие больших воздушных полостей (большая легочная каверна, большой газовый пузырь желудка) за счет резонанса..
Внесердечные причины ослабления обоих тонов сердца:
– ожирение;
– чрезмерное развитие мускулатуры;
– подкожная эмфизема;
– левосторонний гидроторакс;
– эмфизема легких;
– экссудативный перикардит.
Сердечные причины усиления обоих тонов сердца:
– повышение влияния симпатической нервной системы на сердце, при тахикардии, вызванной тиреотоксикозом, анемией.
Сердечные причины ослабления обоих тонов сердца:
– миокардиты;
– дистрофия миокарда;
– кардиосклероз;
– сосудистый коллапс, артериальная гипотензия;
– инфаркт миокарда;
–снижение сократительной функции миокарда.
Перечислите заболевания, при которых наблюдается ослабление I тона у верхушки и у основания мечевидного отростка.
Патологические состояния, при которых наблюдается ослабление I тона у верхушки сердца:
– недостаточность митрального клапана;
– недостаточность клапанов аорты;
– стеноз устья аорты;
– гипертрофия левого желудочка;
– патология миокарда (миокардиты, дистрофии, кардиосклероз).
Патологические состояния, при которых наблюдается ослабление I тона у основания мечевидного отростка:
– недостаточность трехстворчатого клапана;
– недостаточность клапанов легочной артерии;
– стеноз устья легочной артерии;
– гипертрофия правого желудочка.
Какое обследование в дальнейшем необходимо?
В том случае, если врачу при осмотре удалось выслушать ритм галопа или ритм перепела, он должен направить пациента на дообследование. В первую очередь необходимо проведение ЭКГ и рентгенографии грудной клетки. Любое из перечисленных заболеваний можно выявить при выполнении данных методов (инфаркт – на ЭКГ, гипертрофия или дилатация сердца – на рентгенограмме и т. д.).

Для уточнения характера патологических тонов в сердце используется фонокардиография (ФКГ) – исследование, при котором с помощью микрофона усиливаются звуки тонов, а затем преобразуются в графическое изображение при помощи писчего устройства. ФКГ интерпретируется специалистом и помогает достоверно выяснить, чем обусловлены патологические звуковые феномены. Часто ФКГ проводится детям при подозрении на порок сердца.
Однако, полный клинический диагноз может быть установлен только после проведения визуализирующих методов диагностики – УЗИ (эхокардиоскопии) или КТ (МРТ, МСКТ) сердца. Данные методы позволяют с большой точностью установить тип порока, наличие кардиомиопатии или поствоспалительного рубца, а также локализацию патологических изменений.
Как и при каких патологиях образуется ритм галопа (РГ)
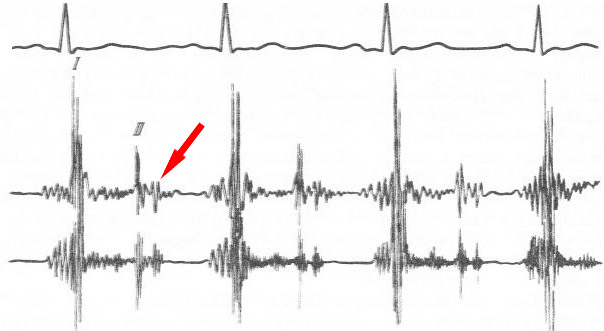
У здорового сердца отчетливо слышны два чистых тона — I и II. У астеников иногда добавляются еще два физиологических — III и IV. Тяжелые поражения миокарда, сопровождающиеся учащенным сердцебиением, рождают аускультативный феномен — диастолический ритм галопа.
Эти последовательные звуки, напоминающие лошадиный аллюр, образуют I и II тоны, к которым присоединяется третий. Он представляет собой третий или четвертый тон сердца (или их слияние), которые в данном случае рассматриваются как патологические. Данный тон при разнообразных заболеваниях появляется в начале, середине или конце диастолы (расслабление мыщцы сердца).
3 типа ритма галопа:
- РГ протодиастолический возникает сразу за II тоном. Его вызывает понижение тонуса сердечной мышцы. Звук образуется из-за быстрого растяжения стенок желудочка во время наполнение. Это III физиологический тон. Выслушивается, когда мышечная ткань левого желудочка сильно расслаблена и растянута.
- Пресистолический (перед систолой) образуется вибрацией стенок желудочков. К ним присоединяется физиологический IV тон — звук сокращения предсердий.
- Мезодиастолический ритм галопа — это когда на фоне тахикардии в середине диастолы в качестве дополнительного сливаются патологические III и IV тоны.
Диастолический ритм галопа появляется при инфарктах миокарда, кардиомиопатиях и сердечной недостаточности, сопровождающей гипертоническую болезнь и нефриты. Для точной диагностики ритма перепела и галопа используется методика фонокардиографии.
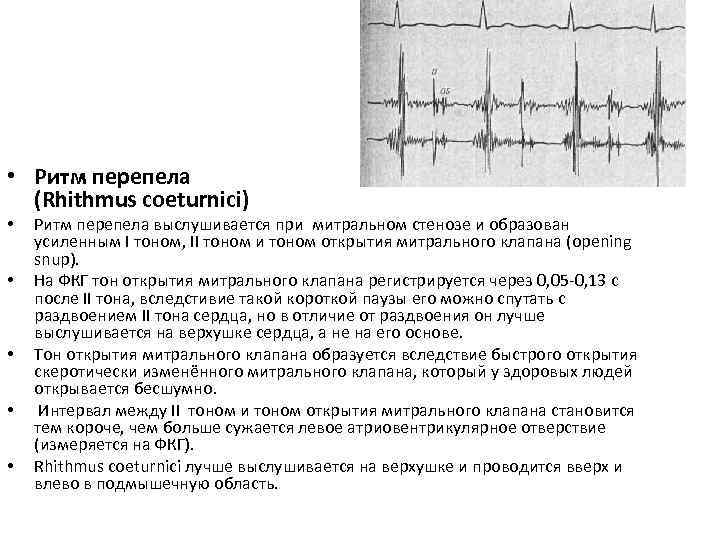
Как формируется ритм перепела
При стенозе митрального клапана во время аускультации ритм перепела слушать необходимо у верхней части сердца. Клапан, отделяющий левое предсердие от желудочка, представляет собой двустворчатую перегородку. Это две пластинки соединительной ткани, задача которых предотвратить обратный заброс крови в предсердие из желудочка. Обычно во время диастолы створки открываются и плотно прижимаются к мышечным стенкам, свободно пропуская поток крови. Во время сокращения створки плотно смыкаются, предотвращая обратный ток крови.
Одной из патологий левосторонней клапанной структуры является стеноз. Здоровый митральный клапан перекрывает отверстие площадью от 4 до 6 кв. см. Сужение просвета между предсердием и желудочком до 2 и менее сантиметров происходит, когда по причине воспалительных или иных патологических процессов ткань створок сращивается с краями атриовентрикулярного отверстия, на ней образуются спайки и рубцы.
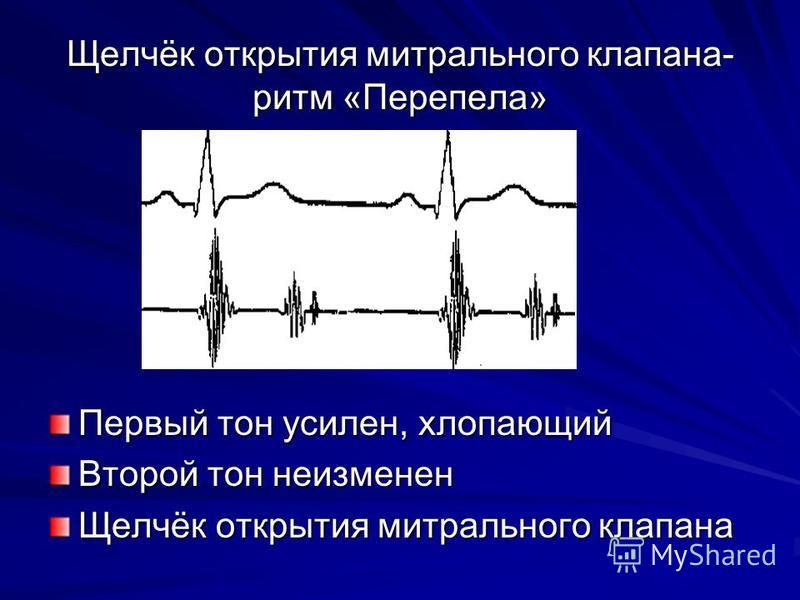
Створки становятся ригидными (неэластичными), поэтому звук их закрытия хорошо прослушивается. Ритм перепела — это хлопающий, громко звучащий I тон сердца и расщепленный II. Тройная мелодия напоминает крик птицы.
При митральном стенозе ритм перепела обусловлен усилением I тона. Оно происходит, потому что левый желудочек наполняется не полностью. Кардиомиоциты реагируют повышением напряжения (для проталкивания недостаточного количества крови им приходится больше сокращаться), что и вызывает усиление звука. Далее следует обычный II тон, акцентирванный смыканием створок другого клапана — легочного.
Сразу следом образуется дополнительный звук, создаваемый митральным клапаном, — при его открытии. Он сливается с III нормальным тоном и усиляет предыдущий, формируя феномен расщепления II тона. Ритм перепела при митральном стенозе — это один из первых «доэлектрокардиографических» симптомов болезни.